¿Qué exámenes deben realizarse las mujeres durante el embarazo?
- ¿Por qué se deben realizar exámenes durante el embarazo?
- Examenes previos al embarazo
- Lista de examenes de diagnóstico
- Tabla de pruebas obligatorias
- Descripción de las pruebas durante el embarazo
- Prueba de sangre clínica
- Determinación del tipo de sangre y el factor Rh
- Pruebas para la denominación de anticuerpos
- Azucar en la Sangre (Exámen de Glucosa)
- Examen de Sangre Hormonal
- Análisis bioquímico de sangre
- Determinación de la coagulación de la sangre
- Análisis para la hepatitis B y C
- Análisis para sífilis y VIH
- Análisis de infección por TORCH
- Pruebas adicionales
- Conclusión
La futura madre durante el embarazo debe someterse a una seríe de pruebas, primeramente un análisis general de sangre, orina y continuando con estudios específicos de laboratorios indicados por el médico tratante para evaluar el desarrollo del bebé en el vientre. En este artículo hablaremos acerca de los examenes de rutina que debe practicarse la mujer en esta importante etapa de su vida y también en las condiciones que debe hacerlo.
¿Por qué se deben realizar exámenes durante el embarazo?
La mayoría de las mujeres embarazadas reaccionan negativamente a la practica de examenes, los perciben como desagradables, regularmente se quejan de que fueron "llevadas a los laboratorios" y son obligadas a realizarse este tipo de pruebas. Tal posición no se puede considerar responsable y razonable en lafutura madre, porque estas practicas modernas de diagnóstico son una oportunidad real de ver la patología y posibles las anomalías que pueden presentarse en el desarrollo del bebé, problemas que puede enfrentar la madre desde el principio del embarazo. La detección temprana y oportuna del problema en la mayoría de los casos permite resolverlo en su totalidad y con éxito.
Es razonable hacerse examenes antes del embarazo, durante el período de planificación. Esto es recomendable y una práctica muy popular en Europa, América, Japón y China. Pero en Rusia, mientras la madre esta en la fase de la concepción, desafortunadamente, no se considera la conveniencia de esto tanto por la madre como por el médico, no es tradición.
Es muy importante que la futura madre se realice las pruebas indicadas por el ginecó-obstetra después de que este al tanto de su embarazo.
De acuerdo con la legislación rusa, el análisis de laboratorio, no es una condición indispensable para controlar a una mujer embarazada. Cualquier mujer por razones personales puede negarse a practicarse cualquier exámen. Por ello es importante qué pruebas se recomiendan, para qué se indican, qué muestran y por qué las necesitan. En tal sentido, una mujer que espera un bebé dejará de ver las pruebas de diagnóstico como una carga y comenzará a aceptarlas como un requerimiento indispensable antes y durante el embarazo.
Examenes previos al embarazo
El primer exámen que debe practicarse una mujer es una prueba cuya tarea principal es dar a conocer su embarazo. Esta prueba puede realizarse en casa, es necesaria solamente una muestra de orina. La capacidad para identificar la presencia de hCG es un poco menor que las pruebas de sangre, sin embargo, todavía es bastante alta. Si se realiza al menos con 5 días de retraso mestrual la probabilidad de éxito en el uso de esta prueba es muy alto.
Por lo general, se inicia la introducción del embrión entre el séptimo y octavo día después de la fecundación, el nivel de la hormona del embarazo aumenta su concentración cada dos días. Con el retraso mestrual, es posible determinar el embarazo con la ayuda de pruebas adquiridas en farmacia. Aunque la prueba de embarazo más fiable que existe es la dosificación de la hormona hCG en la sangre. La tasa de éxito se aproxima al 100% cuando la mujer ya tiene al menos 1 día de retraso mestrual.
Días previos a realizarse la prueba de sangre la futura madre debe evitar el consumo de alimentos grasosos y evitar malos hábitos como fumar y consumir bebidas alcoholicas, debe estar en ayunas haber comido de 6 a 8 horas antes de dirigirse al laboratorio para practicarse el exámen. Si el resultado arrojado en la prueba es la hCG superior a 5 unidades, se puede sospechar de un embarazo. Pero es muy pronto para ir a la consulta, es recomendable repetir el análisis de sangre después de 2a 4 días para confirmar el embarazo y comprobar el aumento de la hormona.
Cuando el nivel de hCG crece en un buen ritmo, puede solicitar de manera segura al ginecólogo del distrito de su lugar de residencia una cita para que lo incluya en el registro de embarazo.
Lista de examenes de diagnóstico
Por lo general, las mujeres van a su ginecólogo cuando tienen un retraso mestrual de 10 a 15 días. Además de las preguntas generales, al descubrir la última fecha de la mestruación, la futura madre recibirá una lista de exámenes de diagnóstico recomendados a todas las mujeres que sospechen estar embarazadas:
-
Análisis general de orina;
-
Análisis para la detección del tipo de sangre;
-
Estudio bioquímico de la muestra de sangre;
-
Un análisis de sangre general;
-
Análisis de sangre para la detección de infecciones existentes o transferidas (reacción de Wassermann RV, VIH, infección TORCH);
-
Citología vaginal.
Estas son las principales pruebas de diagnóstico, que le brindan al médico la oportunidad de tener una idea "inicial" acerca de la salud de una mujer que pronto se convertirá en madre. Existen prescripciones adicionales, una vez que el médico haya estudiado y evaluado la historia personal de la mujer, las características de sus embarazos anteriores, abortos espontáneos, el parto, a veces tales métodos diagnósticos, son designados como:
-
Un análisis de sangre para determinar la concentración hormonal, especialmente de la progesterona;
-
Análisis para hemolisinas y anticuerpos Rh (en mujeres embarazadas con un factor Rh negativo);
-
Análisis de infecciones de transmisión sexual (ETS).
Tabla de pruebas obligatorias
En resumen, el plan de exámenes para la futura madre para los próximos nueve meses es el siguiente:
|
Período obstétrico (semanas) |
Exámenes recomendados |
|
5-7 |
|
|
7-11 |
|
|
11-14 (hasta 13 semanas + 6 días) |
|
|
15-16 |
|
|
16-19 (hasta 19 semanas inclusive) |
|
|
20-22 |
|
|
24-28 |
|
|
30 |
|
|
31-36 |
|
|
36-37 |
|
|
37-40 |
|
Esta es solo una lista aproximada de exámenes que debería realizarse la mujer en cada una de las semanas de embarazo, en cada situación específica puede complementarse con otros estudios en caso de que surge la necesidad. Si hablamos de períodos más largos por ejemplo trimestres, entonces es aconsejable realizar los siguientes estudios en cada uno de ellos.
En el primer trimestre
Hasta las 12 o 13 semanas, se le aconseja a la mujer que se someta a la primera prueba de detección, la llamada prueba genética o un análisis de las malformaciones teóricamente probables del bebé. La prueba calculará el riesgo individual de tener un hijo con anomalías cromosómicas como síndrome de Down, síndrome de Turner y otras enfermedades incurables, según la relación de la concentración de hcgb (gonadotropina coriónica) y la proteína plasmática RAPP-A, en combinación con los datos mostrados por la fetometría del bebé. En la ecografía, también se evaluarán los marcadores de las patologías genéticas: TVP (grosor del espacio del collar) y la visualización de los huesos de la nariz.
Los estudios generales así como los analisis para diagnósticar enfermedades de transmisión sexual, son de gran importancia, porque conocer estas anomalías a tiempo, el médico podrá elegir las técnicas correctas para el manejo de estas en la mujer embarazada. Los médicos lo creen importante y consideran para su tratamiento el grupo sanguíneo (RH).
Cuando la futura mamá descubre la ausencia de una proteína específica, se confirmará un factor Rh negativo, el esposo deberá donar sangre durante el embarazo y realizar el mismo análisis, de esta manera el médico pueda estar seguro del factor Rh del hombre y a tiempo para evaluar el riesgo de desarrollar madre y feto con conflicto Rh.
La futura madre en el primer trimestre debe visitar al obstetra aproximadamente una vez cada 3 semanas, si durante el proceso no hay complicaciones ni situaciones imprevistas. Durante este período, se le recomendará visitar a otros médicos como otorrino, cardiólogo, oftalmólogo, dentista y endocrinólogo.
En cada visita o consulta programada a su médico, tendrá que tomar previamente una muestra de orina para un análisis general, y también se medirá la presión.
En el segundo trimestre
En la mitad del embarazo, el exámen básico es el segundo estudio de detección. La sangre para la bioquímica se toma en el período de 16 a 20 semanas, la ecografía se puede llevar a cabo en cualquier momento hasta las 21 semanas inclusive. Además durante el examen previo, se evaluará el índice cuantitativo de hCG, la prueba de la beta-hCG permite confirmar el embarazo a partir de los 13 días, así como el nivel de alfafetoproteína y estriol libre.
Junto con los indicadores de ultrasonido y una anamnesis general de una mujer embarazada, un programa de computadora para los estudios de detección puede resumir la imagen y calcular los riesgos en el nacimiento de un bebé con patologías y anomalías en su desarrollo.
Se aconseja a la futura madre realizar examenes de rutina después de tomar una muestra de la orina a un análisis general (OAM). En cada visita al médico, medirán el nivel de presión en la futura madre, la pesarán, evaluarán los miembros inferiores y superiores para detectar posibles edemas. Se deberá visitar al médico aproximadamente dos veces al mes.
En el tercer trimestre
En este periodo se haran el mayor número de pruebas. Para la semana 30, el análisis de orina todavía es obligatorio antes de cada visita al médico. Las visitas al ginecólogo de la futura madre a partir de las 30 semanas comienzan a ser más frecuentes cada 7 a 10 días. A partir de la semana 31, se pueden realizar estudios de diagnóstico como la Cardiotocografía (CTG del feto) un registro electrónico continuo de la frecuencia cardíaca del bebé registro electrónico continuo de la frecuencia cardíaca y el llamado ultrasonido con Doppler (UZDG), cuya tarea es determinar la intensidad del flujo sanguíneo en los vasos uterinos.
Antes de dar a luz, la mujer nuevamente debe practicarse una impresionante lista de exámenes, incluido el examen citológico del flujo vaginal. Este examen no es recomendable para el tercer trimestre, sólo se realizará una citología en los casos que exista evidencia de alguna enfermedad, tampoco es conveniente el ultrasonido en el período de 26 a 32 semanas.
Descripción de las pruebas durante el embarazo
En referencia a lo que pueden mostrar los analisis mencionados anteriormente y otros que se indican a las mujeres embarazadas, es para los médicos una tarea importante descifrar los resultados que arrojan estas pruebas y tomar la decisión acerca del posible tratamiento o corrección del problema revelado. Es muy importante que las futuras madres se somentan a estos para tener un resultado satisfactorio.
Prueba de sangre clínica
Hasta hace poco, se tomaba la muestra de sangre perforando el dedo de la mujer con un escarificador, ahora los médicos intentan combinar este proceso con la toma de sangre por la vena, ya que dicho procedimiento es perfectamente adecuado para realizar análisis clínico a la par de la muestra de sangre capilar. Tal estudio también se llama desplegado, en la dirección se puede indicar brevemente - "UAC" o "AS".
El análisis le permite determinar el contenido de eritrocitos gestantes en la sangre, el nivel de hemoglobina, el número exacto de leucocitos, linfocitos y plaquetas, y la tasa de sedimentación de eritrocitos (ESR), la futura madre debe estar en ayunas.
Para un médico experimentado, el informe que emite el laboratorio después de realizar análisis detallados puede decir mucho sobre la salud de la futura madre y su bebé, ya sea que la mujer embarazada tenga procesos inflamatorios, una alergia, o si hay anemia. Los leucocitos y la tasa de sedimentación de eritrocitos (ESR) durante el embarazo siempre aumentan ligeramente, eso es completamente normal, condicionado por la misma naturaleza. La hemoglobina baja es considerada un indicador alarmante que requiere de un tratamiento médico inmediato, porque conduce a sufrir de anemia, no solo la madre también el bebé.
El hematocrito mide la capacidad de la sangre para transportar oxígeno, según este concepto, se encriptan los glóbulos rojos que son las células que dan color a la sangre y transportan oxígeno. Exceder el número de plaquetas puede indicar trombofilia, una condición muy peligrosa en general y particular en el embarazo.
Determinación del tipo de sangre y el factor Rh
Inmediatamente después de dar a luz, se determina en el hospital estas características. Sin embargo, no todas las mujeres, tienen una idea clara de cuál es su grupo o tipo de sangre, siendo esta una información muy importante para determinar las técnicas más convenientes para aplicar durante el parto. La extracción de sangre venosa se realiza en la etapa inicial del período de gestación del niño. Esta es una de las primeras pruebas, y es de suma importancia.
El médico puede cuantificar la probabilidad del conflicto sobre el grupo sanguíneo si tiene conocimiento de que el hombre y la mujer que planean convertirse en padres tienen diferentes tipo de sangre. El conflicto en el factor RH es más significativo si la mujer es de factor RH negativo y el esposo positivo, en este caso existe el riesgo de un conflicto inmune entre la madre y el feto.
No se requiere una preparación previa para este análisis, simplemente se tomará una muestra de sangre venosa simultáneamente con las muestras para análisis generales de laboratorio. El grupo repetido y el estado de Rh se determinan en el hospital o maternidad, justo antes del nacimiento del bebé, para descartar cualquier posibilidad de error.
Pruebas para la denominación de anticuerpos
Tal análisis no es necesario en todos los casos, sino exclusivamente para las mujeres que tienen el riesgo de desarrollar un conflicto entre madre y feto debido a la diferencia en el factor Rh o en los grupos sanguíneos. El análisis permite detectar anticuerpos en la sangre de la mujer, que están destinados a destruir al niño, como un agente extraño para el organismo de la madre. La denominación de anticuerpos se expresa en las fracciones 1: 16, 1: 32, entre otros. Si no hay conflicto, el anticuerpo es negativo. Cuanto mayor es el valor, más fuerte es el conflicto.
El análisis se lleva a cabo a través de una prueba venosa, en ayunas. Por primera vez, se determina en la futura madre el grupo de riesgo después del registro, se hace una vez al mes. En el segundo trimestre, el análisis se realiza al menos una vez cada 2 semanas y después de 34 semanas, una vez a la semana.
Azucar en la Sangre (Exámen de Glucosa)
Medir la glucosa es muy importante para el metabolismo energético tanto en el cuerpo de la madre como para los procesos metabólicos en el organismo del bebé. El exceso de azúcar en la sangre puede provocar cambios irreversibles en el desarrollo del niño. Por lo tanto, este análisis simple de realizar debe hacerse durante la gestación del bebé.
El analisis de azúcar se hace desde el comienzo del embarazo. Si no hay anomalías, dicho estudio se repite solo al final del embarazo, después de la semana 34. Si un médico tiene sospecha de diabetes en su paciente, entonces el análisis tendrá que hacerse con más frecuencia. Puede usar el perfil glucémico, un método especial que se usa en casa.
Para controlar el nivel de glucosa en la sangre la futura madre puede medir la concentración de glucosa con un glucómetro varias veces al día, cada dos horas después de una comida y antes de acostarse. Por la noche, el procedimiento se lleva a cabo cada 3 horas. Los resultados se registran, el perfil diario de glucosa se analiza después de una medición.
Normalmente, el azúcar en la sangre en mujeres embarazadas tiene los mismos valores que las mujeres que no están embarazadas. En su sangre se debe encontrar no más de 5,9 mmol / litro en sangre venosa, no más de 8,9 mmol / litros dos horas después de comer. Un alto nivel de glucosa puede ocasionar abortos espontáneos y anomalías en el desarrollo fetal.
Examen de Sangre Hormonal
Las hormonas son responsables de mantener el embarazo, contribuyen al crecimiento y desarrollo normal del bebé. Los cambios hormonales pueden conducir a un aborto espontáneo y patologías en el desarrollo. Los análisis de sangre para HCG, estriol, progesterona son los indicados en estos casos. Las dos primeras hormonas se determinan durante el segundo examen prenatal, y el nivel de progesterona es muy importante tanto en las primeras etapas del embarazo ya que favorece la formación del feto como al final del período de gestación para conocer la condición y funcionamiento de la placenta.
Para desarrollar adecuadamente los órganos internos del niño, se necesita una cantidad suficiente de hormonas tiroideas. Se pueden determinar en la sangre de una mujer embarazada como T4 libre (tiroxina) y T3 (triyodotironina). Los análisis de T3 y T4 no se prescribirán a todas las mujeres durante el embarazo sino solo a aquellas que hayan tenido problemas con la glándula tiroidea antes, asi como cuando surjan dichos problemas durante el embarazo.
Un análisis habitual es el lactógeno placentario. Esta hormona produce la placenta en sí misma, normalmente aumenta por semanas de embarazo, por lo que su disminución puede ser un signo de insuficiencia placentaria. La concentración de prolactina también se evalúa.
De gran importancia para la salud reproductiva de la futura madre es la hormona estradiol, que es responsable del funcionamiento normal de los ovarios, las trompas de Falopio y del propio útero. Cuanto más cerca del parto esta la madre, mayor es la concentración de estradiol. Es peligroso no tanto el exceso de esta hormona como su deficiencia, ya que está puede conducir a la interrupción del embarazo y otras consecuencias graves.
En algunos casos se requiere determinar el nivel de la hormona sexual masculina testosterona en la sangre de una mujer embarazada. Esta hormona, aunque se considera que es masculina, está presente con cierta concentración en las mujeres, y durante el embarazo el nivel aumenta. Además, a veces existe la necesidad de determinar la llamada hormona AMT- antimulylerovoy, importante para la función reproductiva de la sustancia. Tal análisis a menudo se prescribe a las mujeres antes y después de la Fecundación In Vitro, así como a las mujeres embarazadas que tienen un historial de intentos infructuosos de convertirse en madres tales como abortos espontáneos y embarazos rígidos.
Todas las pruebas para determinar el equilibrio hormonal se deben tomar por la mañana antes de comer, 8 horas antes, no consuma alimentos grasos, no puede fumar durante una hora. Se toma una muestra de sangre de la vena. Los resultados de las pruebas pueden verse afectados por muchos factores, desde los medicamentos que toma una mujer hasta el estrés severo que está experimentando. También vale la pena abstenerse temporalmente de la donación de sangre si recientemente ha padecido alguna enfermedad infecciosa.
Análisis bioquímico de sangre
Este método de diagnóstico de laboratorio común le permite tener una idea bastante precisa de cómo funcionan los órganos internos y cómo procesa el metabolismo. El moderno desarrollo de los laboratorios permite establecer en una muestra de sangre venosa varias docenas de indicadores diferentes.
Durante el embarazo, las pruebas de laboratorio para el estudio bioquímico determina el nivel de glucosa, el nivel de urea, la creatinina, la proteína total, el hierro, la bilirrubina, el colesterol, la homocisteína y la ferritina. Por lo tanto, la concentración de bilirrubina puede referirse al estado y funcionamiento del hígado, y la urea y la creatinina indican la funcionalidad y la salud de los riñones y de todo el sistema excretor. La AST (aspartato aminotransferasa) y la ALT (alanina aminotransferasa) son enzimas que, por su nivel, "señalan" posibles alteraciones del corazón y el hígado, respectivamente.
La proteína C-reactiva puede ser un signo de inflamación en el cuerpo de una mujer embarazada. Además, el método bioquímico de investigación le permite determinar el contenido de calcio y potasio, sodio y cloruro en la sangre, que son tan necesarios durante el período de gestación del bebé.
Si le indican dicho análisis, debe hacerlo de inmediato. Debe asistir al laboratorio para realizar estas pruebas con el estómago vacío, preferiblemente de 2 a 3 días antes no consuma alimentos fritos, grasas, especias y dulces.
Determinación de la coagulación de la sangre
Este es un grupo completo de pruebas, que deben realizarse, sobre todo porque el resultado y éxito del parto depende de esto. La capacidad de coagulación de la sangre no permite que una mujer muera durante el parto, porque la pérdida de sangre en ese momento es bastante grande. Por una serie de razones, la sangre de una futura madre puede tener una mayor o menor capacidad de coagulación. Esto se verifica tanto al comienzo del embarazo como al final, justo antes del parto.
El principal peligro en el parto es la hemorragia uterina abundante, que puede ocurrir después del "nacimiento". Desde el segundo trimestre, la sangre se vuelve "más gruesa", lista para aumentar los coágulos de sangre cuando sea necesario.
Durante el embarazo, dicho análisis se practica varias veces, al principio, en el medio e inmediatamente antes del parto. Los principales índices son APTT (tiempo requerido para la coagulación), niveles de plaquetas y fibrinógeno, anticoagulante lúpico.
El Coagulograma incluye tiempo de protrombina (INR). Dentro del alcance del examen, se determina el tiempo necesario para la formación del coágulo. Normalmente, es de 17 a 20 segundos.
La concentración de complejo de fibrina-monómero soluble en XRF también se determina. El resultado de este valor es importante para diagnosticar problemas de desarrollo o envejecimiento prematuro de la placenta. Y dado que los monómeros de fibrina no aumentan por sí solos, generalmente están asociados con el número de plaquetas, también se realiza un tromboelastograma (TEG). La hemostasia es un mecanismo de defensa del organismo, el equilibrio en la composición de la sangre, que no le permite espesar excesivamente o licuarse, es muy importante.
Cualquier alteración requiere una pronta intervención médica.
Análisis para la hepatitis B y C
La hepatitis en mujeres embarazadas a menudo ocurre sin síntomas, pero el efecto de los virus en el bebé puede ser devastador, y la probabilidad de infección intrauterina es menor que la probabilidad de infección en el proceso del parto. Lo insidioso de la hepatitis radica en el hecho de que una mujer no puede adivinar la enfermedad y no la asocia con las relaciones sexuales recientes, la visita al dentista, la perforación, la ingesta de leche y las ostras.
La hepatitis C es más peligrosa que la hepatitis B, ya que a menudo conduce a una infección intrauterina en el feto, así como a la muerte del bebé tanto en el útero como en las primeras horas después del nacimiento. Para muchas futuras madres, el resultado positivo de este análisis de sangre de laboratorio es inesperado.
Por lo tanto, no se niegue a someterse a dicho diagnóstico, ya que no requiere una visita por separado al laboratorio; se tomará una muestra de sangre para realizar los análisis bioquímicos o clínicos.
Si el resultado es dudoso, falso positivo o falso negativo, el diagnóstico se repite.
Análisis para sífilis y VIH
Para evitar que el niño se infecte con el virus de la inmunodeficiencia humana, se realiza un tratamiento especial con medicamentos antirretrovirales durante el embarazo. En este caso, la probabilidad de infección en el bebé es menos del uno por ciento. Pero para comenzar dicho tratamiento y conducir correctamente el embarazo, el médico debe estar seguro del estado del VIH de la mujer embarazada.
El análisis se realiza dos veces durante el embarazo. Esto se debe a que el período de incubación, es de 3 meses y, por lo tanto, al comienzo del embarazo, cuando se examina a una mujer embarazada, el análisis puede ser negativo y ya a las 30 semanas se vuelve positivo.
En pruebas de laboratorio, los anticuerpos contra el VIH se determinan en la sangre de la futura madre. En la norma, no debería ser así. El análisis de la sífilis también se lleva a cabo repetidamente durante el período de gestación del bebé. Esto también se debe a la duración del período de incubación de la enfermedad.
La sífilis durante el embarazo es peligrosa, ya que puede provocar un aborto espontáneo, un nacimiento prematuro o una infección intrauterina del bebé. Para decir con seguridad si existe contagio de sífilis, es dificil hacerlo. Incluso si todos sus contactos sexuales están bajo control, no se puede decir lo mismo acerca de su compañero, además, la enfermedad se transmite tambien en el hogar. La sífilis no siempre puede determinarse en el tiempo conveniente para su control.
La prueba de sangre para esta desagradable enfermedad venérea se realiza por métodos como la microreacción de precipitación o una reacción de Wasserman. El segundo método se hizo más generalizado. Ambos durante el embarazo pueden dar resultados falsos positivos, sumiendo a la futura madre en un estado de shock. Desafortunadamente, durante el embarazo esto sucede a menudo. Solo un examen adicional ayudará a determinar si hay sífilis.
Se recomienda realizar estas pruebas en ayunas. La muestra de sangre se toma de la vena. A menudo, el análisis se combina con la recolección de material para la investigación de otras infecciones.
Análisis de infección por TORCH
TORCH es la abreviatura de un grupo de examenes de sangre, seguida de las letras mayúsculas de los nombres latinos de las infecciones más comunes y más peligrosas para las futuras mamás como la toxoplasmosis, rubéola, VIH y herpes. Si una mujer ha sufrido alguna de estas enfermedades antes del embarazo, en su sangre se detectarán anticuerpos como IgG, que indican la presencia de anticuerpos contra estas infecciones. Por lo tanto, el niño también puede ser afectado.
Si se encuentran anticuerpos en la sangre característicos de la fase activa a la respuesta inmune (IgM e IgA), la mujer necesita urgentemente la ayuda de un especialista en enfermedades infecciosas y, posiblemente, la interrupción del embarazo por razones médicas. Tales anticuerpos sugieren que la mujer está enferma con estas dolencias, y esto en la mayoría de las veces aumenta la probabilidad de anomalías en el desarrollo del bebé, su muerte o el nacimiento de una persona discapacitada.
Se tomarán muestras de sangre para la rubéola, toxoplasmosis, herpes viral y citomegilovirus. No es necesario que la futura madre este en ayunas, es decir, no debe dejar de comer para practicar estos examenes.
Pruebas adicionales
Además de los análisis que pueden prescribirse y realizarse en consulta a la mujer embarazada, a veces es necesario realizar estudios adicionales. Estos incluyen el complejo IPD (diagnóstico prenatal invasivo). Por lo general, se lleva a cabo en laboratorios de centros médicos genéticos.
Le permite determinar con gran precisión si el bebé está sano. Se puede referir a una mujer a hacerse tales exámenes, los resultados de la primera y la segunda exploración pueden mostrar riesgos extremadamente altos del nacimiento de un niño con anomalías cromosómicas.
Primero, la mujer recibe asesoramiento, es referida a un genetista y este le confirmará o refutará los alarmantes resultados de la evaluación.
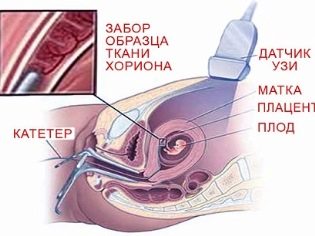
Una biopsia coriónica es un estudio que se puede programar en la fecha más temprana posible, ya en las 10 o 12 semanas. A través del cuello uterino mediante un catéter especial o mediante una punción con una aguja larga en la pared abdominal anterior, se toma una muestra del tejido del corion. Este estudio permite con una probabilidad del 99% establecer el síndrome de Down de un bebé y otras anormalidades cromosómicas congénitas, defectos del tubo neural, enfermedades hereditarias, hemofilia, el sexo del niño e incluso establecer la paternidad, si es necesario.
En el método plus la conclusión se prepara en pocos días y, en caso de confirmación de un diagnóstico poco alentador, la mujer y sus parientes tienen tiempo para decidir sobre el futuro del embarazo, dejar al niño con una patología o interrumpir el embarazo por razones médicas.
El menor riesgo de la biopsia es la infección de las membranas fetales, el propio embrión, así como la aparición de hemorragias y la interrupción del embarazo. En una mujer con un factor Rh negativo, el diagnóstico invasivo puede provocar el desarrollo de un conflicto. Los riesgos se estiman de 2 a 5%.
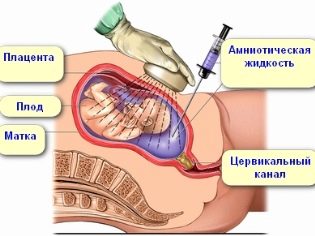
En el segundo trimestre, se puede realizar una placentocentesis en la futura madre, tomando una muestra de tejido placentario para un análisis genético similar al método antes descrito. En las 15 o 16 semanas para el cálculo del termino obstétrico, a una mujer se le puede realizar un análisis de líquido amniótico (amniocentesis).
La amniocentesis, el fluido fetal es extraído por una aguja larga a través de la pared abdominal anterior. El procedimiento se monitorea a traves del escáner de ultrasonido. Los malestares y dolores de las mujeres se detienen con anestesia local o general. Este análisis se practica no solo a quienes tienen altos riesgos de tener un hijo con enfermedades genéticas, sino también a mujeres que tienen una alta denominación de anticuerpos en la sangre, ya que el método permitirá establecer la naturaleza y el curso del conflicto de Rhesus. También en muejres embarazadas de las que su médico tiene sospecha de hipoxia fetal severa.
El riesgo de sufrir daños severos en el organismo de la mujer embarazada y su bebé es menor en este caso que con la biopsia coriónica. Se estima en aproximadamente de 1 a 3%. La desventaja del método es su duración, a veces el resultado se tarda hasta 6 semanas.
En el segundo trimestre, a partir de las 18 semanas, es posible realizar una cordocentesis, una muestra sanguinea del cordón umbilical del bebé. Se "extrae" de la misma manera, a través de la pared abdominal anterior. Desde la mitad del embarazo, también se puede realizar una biopsia de los tejidos del bebé. Es el método más traumático, la fetoscopia es la causa del 8 al 10% de los casos que conducen al aborto espontáneo. Se inserta una sonda flexible en el útero y se examina cuidadosamente al niño desde el monitor. Puede realizar este procedimiento a la edad de 18 a 19 semanas de embarazo, pero rara vez se prescribe el procedimiento por razones comprensibles.
Los métodos no invasivos no son particularmente precisos, pero son menos peligrosos para la futura madre y el bebé. Entre las formas precisas y no invasivas para conocer todo sobre la salud del bebé, solo se puede realizar una prueba de ADN no invasiva. Se lleva a cabo en clínicas genéticas especiales y centros médicos. En la sangre de la mujer embarazada, se identifican y aíslan los glóbulos rojos del bebé, que aparecen en ella a partir de la octava semana de embarazo. Luego, en las células sanguíneas del niño, se aisla su ADN único, lo que permite juzgar con precisión hasta de un 98 a un 99% si hay patologías y anomalías en el desarrollo. Este análisis es muy costoso.
Conclusión
Los análisis que debe realizarse la mujer durante el embarazo se pueden prescribir de diferentes maneras, todo depende de cómo se desarrolla el niño. Todos ellos, durante una cita con el médico, a excepción de una prueba innovadora de ADN no invasivo, se lleva a cabo a la futura madre completamente gratis. Sin embargo, el derecho de la mujer es elegir un laboratorio o clínica donde pueda ser examinada, y si no elige un laboratorio de consulta regular, las pruebas deberán pagarse de acuerdo a los precios de la clínica elegida.
En el siguiente video, encontrará un calendario por semana de embarazo y una lista de las pruebas necesarias.
Hasta las 12 o 13 semanas, se le aconseja a la mujer que se someta a la primera prueba de detección, la llamada prueba genética o un análisis de las malformaciones teóricamente probables del bebé. La prueba calculará el riesgo individual de tener un hijo con anomalías cromosómicas como síndrome de Down, síndrome de Turner y otras enfermedades incurables, según la relación de la concentración de hcgb (gonadotropina coriónica) y la proteína plasmática RAPP-A, en combinación con los datos mostrados por la fetometría del bebé. En la ecografía, también se evaluarán los marcadores de las patologías genéticas: TVP (grosor del espacio del collar) y la visualización de los huesos de la nariz.
Los estudios generales así como los analisis para diagnósticar enfermedades de transmisión sexual, son de gran importancia, porque conocer estas anomalías a tiempo, el médico podrá elegir las técnicas correctas para el manejo de estas en la mujer embarazada. Los médicos lo creen importante y consideran para su tratamiento el grupo sanguíneo (RH).
Cuando la futura mamá descubre la ausencia de una proteína específica, se confirmará un factor Rh negativo, el esposo deberá donar sangre durante el embarazo y realizar el mismo análisis, de esta manera el médico pueda estar seguro del factor Rh del hombre y a tiempo para evaluar el riesgo de desarrollar madre y feto con conflicto Rh.
La futura madre en el primer trimestre debe visitar al obstetra aproximadamente una vez cada 3 semanas, si durante el proceso no hay complicaciones ni situaciones imprevistas. Durante este período, se le recomendará visitar a otros médicos como otorrino, cardiólogo, oftalmólogo, dentista y endocrinólogo.
En cada visita o consulta programada a su médico, tendrá que tomar previamente una muestra de orina para un análisis general, y también se medirá la presión.
En la mitad del embarazo, el exámen básico es el segundo estudio de detección. La sangre para la bioquímica se toma en el período de 16 a 20 semanas, la ecografía se puede llevar a cabo en cualquier momento hasta las 21 semanas inclusive. Además durante el examen previo, se evaluará el índice cuantitativo de hCG, la prueba de la beta-hCG permite confirmar el embarazo a partir de los 13 días, así como el nivel de alfafetoproteína y estriol libre.
Junto con los indicadores de ultrasonido y una anamnesis general de una mujer embarazada, un programa de computadora para los estudios de detección puede resumir la imagen y calcular los riesgos en el nacimiento de un bebé con patologías y anomalías en su desarrollo.
Se aconseja a la futura madre realizar examenes de rutina después de tomar una muestra de la orina a un análisis general (OAM). En cada visita al médico, medirán el nivel de presión en la futura madre, la pesarán, evaluarán los miembros inferiores y superiores para detectar posibles edemas. Se deberá visitar al médico aproximadamente dos veces al mes.
En el tercer trimestre
En este periodo se haran el mayor número de pruebas. Para la semana 30, el análisis de orina todavía es obligatorio antes de cada visita al médico. Las visitas al ginecólogo de la futura madre a partir de las 30 semanas comienzan a ser más frecuentes cada 7 a 10 días. A partir de la semana 31, se pueden realizar estudios de diagnóstico como la Cardiotocografía (CTG del feto) un registro electrónico continuo de la frecuencia cardíaca del bebé registro electrónico continuo de la frecuencia cardíaca y el llamado ultrasonido con Doppler (UZDG), cuya tarea es determinar la intensidad del flujo sanguíneo en los vasos uterinos.
Antes de dar a luz, la mujer nuevamente debe practicarse una impresionante lista de exámenes, incluido el examen citológico del flujo vaginal. Este examen no es recomendable para el tercer trimestre, sólo se realizará una citología en los casos que exista evidencia de alguna enfermedad, tampoco es conveniente el ultrasonido en el período de 26 a 32 semanas.
Descripción de las pruebas durante el embarazo
En referencia a lo que pueden mostrar los analisis mencionados anteriormente y otros que se indican a las mujeres embarazadas, es para los médicos una tarea importante descifrar los resultados que arrojan estas pruebas y tomar la decisión acerca del posible tratamiento o corrección del problema revelado. Es muy importante que las futuras madres se somentan a estos para tener un resultado satisfactorio.
Prueba de sangre clínica
Hasta hace poco, se tomaba la muestra de sangre perforando el dedo de la mujer con un escarificador, ahora los médicos intentan combinar este proceso con la toma de sangre por la vena, ya que dicho procedimiento es perfectamente adecuado para realizar análisis clínico a la par de la muestra de sangre capilar. Tal estudio también se llama desplegado, en la dirección se puede indicar brevemente - "UAC" o "AS".
El análisis le permite determinar el contenido de eritrocitos gestantes en la sangre, el nivel de hemoglobina, el número exacto de leucocitos, linfocitos y plaquetas, y la tasa de sedimentación de eritrocitos (ESR), la futura madre debe estar en ayunas.
Para un médico experimentado, el informe que emite el laboratorio después de realizar análisis detallados puede decir mucho sobre la salud de la futura madre y su bebé, ya sea que la mujer embarazada tenga procesos inflamatorios, una alergia, o si hay anemia. Los leucocitos y la tasa de sedimentación de eritrocitos (ESR) durante el embarazo siempre aumentan ligeramente, eso es completamente normal, condicionado por la misma naturaleza. La hemoglobina baja es considerada un indicador alarmante que requiere de un tratamiento médico inmediato, porque conduce a sufrir de anemia, no solo la madre también el bebé.
El hematocrito mide la capacidad de la sangre para transportar oxígeno, según este concepto, se encriptan los glóbulos rojos que son las células que dan color a la sangre y transportan oxígeno. Exceder el número de plaquetas puede indicar trombofilia, una condición muy peligrosa en general y particular en el embarazo.
Determinación del tipo de sangre y el factor Rh
Inmediatamente después de dar a luz, se determina en el hospital estas características. Sin embargo, no todas las mujeres, tienen una idea clara de cuál es su grupo o tipo de sangre, siendo esta una información muy importante para determinar las técnicas más convenientes para aplicar durante el parto. La extracción de sangre venosa se realiza en la etapa inicial del período de gestación del niño. Esta es una de las primeras pruebas, y es de suma importancia.
El médico puede cuantificar la probabilidad del conflicto sobre el grupo sanguíneo si tiene conocimiento de que el hombre y la mujer que planean convertirse en padres tienen diferentes tipo de sangre. El conflicto en el factor RH es más significativo si la mujer es de factor RH negativo y el esposo positivo, en este caso existe el riesgo de un conflicto inmune entre la madre y el feto.
No se requiere una preparación previa para este análisis, simplemente se tomará una muestra de sangre venosa simultáneamente con las muestras para análisis generales de laboratorio. El grupo repetido y el estado de Rh se determinan en el hospital o maternidad, justo antes del nacimiento del bebé, para descartar cualquier posibilidad de error.
Pruebas para la denominación de anticuerpos
Tal análisis no es necesario en todos los casos, sino exclusivamente para las mujeres que tienen el riesgo de desarrollar un conflicto entre madre y feto debido a la diferencia en el factor Rh o en los grupos sanguíneos. El análisis permite detectar anticuerpos en la sangre de la mujer, que están destinados a destruir al niño, como un agente extraño para el organismo de la madre. La denominación de anticuerpos se expresa en las fracciones 1: 16, 1: 32, entre otros. Si no hay conflicto, el anticuerpo es negativo. Cuanto mayor es el valor, más fuerte es el conflicto.
El análisis se lleva a cabo a través de una prueba venosa, en ayunas. Por primera vez, se determina en la futura madre el grupo de riesgo después del registro, se hace una vez al mes. En el segundo trimestre, el análisis se realiza al menos una vez cada 2 semanas y después de 34 semanas, una vez a la semana.
Azucar en la Sangre (Exámen de Glucosa)
Medir la glucosa es muy importante para el metabolismo energético tanto en el cuerpo de la madre como para los procesos metabólicos en el organismo del bebé. El exceso de azúcar en la sangre puede provocar cambios irreversibles en el desarrollo del niño. Por lo tanto, este análisis simple de realizar debe hacerse durante la gestación del bebé.
El analisis de azúcar se hace desde el comienzo del embarazo. Si no hay anomalías, dicho estudio se repite solo al final del embarazo, después de la semana 34. Si un médico tiene sospecha de diabetes en su paciente, entonces el análisis tendrá que hacerse con más frecuencia. Puede usar el perfil glucémico, un método especial que se usa en casa.
Para controlar el nivel de glucosa en la sangre la futura madre puede medir la concentración de glucosa con un glucómetro varias veces al día, cada dos horas después de una comida y antes de acostarse. Por la noche, el procedimiento se lleva a cabo cada 3 horas. Los resultados se registran, el perfil diario de glucosa se analiza después de una medición.
Normalmente, el azúcar en la sangre en mujeres embarazadas tiene los mismos valores que las mujeres que no están embarazadas. En su sangre se debe encontrar no más de 5,9 mmol / litro en sangre venosa, no más de 8,9 mmol / litros dos horas después de comer. Un alto nivel de glucosa puede ocasionar abortos espontáneos y anomalías en el desarrollo fetal.
Examen de Sangre Hormonal
Las hormonas son responsables de mantener el embarazo, contribuyen al crecimiento y desarrollo normal del bebé. Los cambios hormonales pueden conducir a un aborto espontáneo y patologías en el desarrollo. Los análisis de sangre para HCG, estriol, progesterona son los indicados en estos casos. Las dos primeras hormonas se determinan durante el segundo examen prenatal, y el nivel de progesterona es muy importante tanto en las primeras etapas del embarazo ya que favorece la formación del feto como al final del período de gestación para conocer la condición y funcionamiento de la placenta.
Para desarrollar adecuadamente los órganos internos del niño, se necesita una cantidad suficiente de hormonas tiroideas. Se pueden determinar en la sangre de una mujer embarazada como T4 libre (tiroxina) y T3 (triyodotironina). Los análisis de T3 y T4 no se prescribirán a todas las mujeres durante el embarazo sino solo a aquellas que hayan tenido problemas con la glándula tiroidea antes, asi como cuando surjan dichos problemas durante el embarazo.
Un análisis habitual es el lactógeno placentario. Esta hormona produce la placenta en sí misma, normalmente aumenta por semanas de embarazo, por lo que su disminución puede ser un signo de insuficiencia placentaria. La concentración de prolactina también se evalúa.
De gran importancia para la salud reproductiva de la futura madre es la hormona estradiol, que es responsable del funcionamiento normal de los ovarios, las trompas de Falopio y del propio útero. Cuanto más cerca del parto esta la madre, mayor es la concentración de estradiol. Es peligroso no tanto el exceso de esta hormona como su deficiencia, ya que está puede conducir a la interrupción del embarazo y otras consecuencias graves.
En algunos casos se requiere determinar el nivel de la hormona sexual masculina testosterona en la sangre de una mujer embarazada. Esta hormona, aunque se considera que es masculina, está presente con cierta concentración en las mujeres, y durante el embarazo el nivel aumenta. Además, a veces existe la necesidad de determinar la llamada hormona AMT- antimulylerovoy, importante para la función reproductiva de la sustancia. Tal análisis a menudo se prescribe a las mujeres antes y después de la Fecundación In Vitro, así como a las mujeres embarazadas que tienen un historial de intentos infructuosos de convertirse en madres tales como abortos espontáneos y embarazos rígidos.
Todas las pruebas para determinar el equilibrio hormonal se deben tomar por la mañana antes de comer, 8 horas antes, no consuma alimentos grasos, no puede fumar durante una hora. Se toma una muestra de sangre de la vena. Los resultados de las pruebas pueden verse afectados por muchos factores, desde los medicamentos que toma una mujer hasta el estrés severo que está experimentando. También vale la pena abstenerse temporalmente de la donación de sangre si recientemente ha padecido alguna enfermedad infecciosa.
Análisis bioquímico de sangre
Este método de diagnóstico de laboratorio común le permite tener una idea bastante precisa de cómo funcionan los órganos internos y cómo procesa el metabolismo. El moderno desarrollo de los laboratorios permite establecer en una muestra de sangre venosa varias docenas de indicadores diferentes.
Durante el embarazo, las pruebas de laboratorio para el estudio bioquímico determina el nivel de glucosa, el nivel de urea, la creatinina, la proteína total, el hierro, la bilirrubina, el colesterol, la homocisteína y la ferritina. Por lo tanto, la concentración de bilirrubina puede referirse al estado y funcionamiento del hígado, y la urea y la creatinina indican la funcionalidad y la salud de los riñones y de todo el sistema excretor. La AST (aspartato aminotransferasa) y la ALT (alanina aminotransferasa) son enzimas que, por su nivel, "señalan" posibles alteraciones del corazón y el hígado, respectivamente.
La proteína C-reactiva puede ser un signo de inflamación en el cuerpo de una mujer embarazada. Además, el método bioquímico de investigación le permite determinar el contenido de calcio y potasio, sodio y cloruro en la sangre, que son tan necesarios durante el período de gestación del bebé.
Si le indican dicho análisis, debe hacerlo de inmediato. Debe asistir al laboratorio para realizar estas pruebas con el estómago vacío, preferiblemente de 2 a 3 días antes no consuma alimentos fritos, grasas, especias y dulces.
Determinación de la coagulación de la sangre
Este es un grupo completo de pruebas, que deben realizarse, sobre todo porque el resultado y éxito del parto depende de esto. La capacidad de coagulación de la sangre no permite que una mujer muera durante el parto, porque la pérdida de sangre en ese momento es bastante grande. Por una serie de razones, la sangre de una futura madre puede tener una mayor o menor capacidad de coagulación. Esto se verifica tanto al comienzo del embarazo como al final, justo antes del parto.
El principal peligro en el parto es la hemorragia uterina abundante, que puede ocurrir después del "nacimiento". Desde el segundo trimestre, la sangre se vuelve "más gruesa", lista para aumentar los coágulos de sangre cuando sea necesario.
Durante el embarazo, dicho análisis se practica varias veces, al principio, en el medio e inmediatamente antes del parto. Los principales índices son APTT (tiempo requerido para la coagulación), niveles de plaquetas y fibrinógeno, anticoagulante lúpico.
El Coagulograma incluye tiempo de protrombina (INR). Dentro del alcance del examen, se determina el tiempo necesario para la formación del coágulo. Normalmente, es de 17 a 20 segundos.
La concentración de complejo de fibrina-monómero soluble en XRF también se determina. El resultado de este valor es importante para diagnosticar problemas de desarrollo o envejecimiento prematuro de la placenta. Y dado que los monómeros de fibrina no aumentan por sí solos, generalmente están asociados con el número de plaquetas, también se realiza un tromboelastograma (TEG). La hemostasia es un mecanismo de defensa del organismo, el equilibrio en la composición de la sangre, que no le permite espesar excesivamente o licuarse, es muy importante.
Cualquier alteración requiere una pronta intervención médica.
Análisis para la hepatitis B y C
La hepatitis en mujeres embarazadas a menudo ocurre sin síntomas, pero el efecto de los virus en el bebé puede ser devastador, y la probabilidad de infección intrauterina es menor que la probabilidad de infección en el proceso del parto. Lo insidioso de la hepatitis radica en el hecho de que una mujer no puede adivinar la enfermedad y no la asocia con las relaciones sexuales recientes, la visita al dentista, la perforación, la ingesta de leche y las ostras.
La hepatitis C es más peligrosa que la hepatitis B, ya que a menudo conduce a una infección intrauterina en el feto, así como a la muerte del bebé tanto en el útero como en las primeras horas después del nacimiento. Para muchas futuras madres, el resultado positivo de este análisis de sangre de laboratorio es inesperado.
Por lo tanto, no se niegue a someterse a dicho diagnóstico, ya que no requiere una visita por separado al laboratorio; se tomará una muestra de sangre para realizar los análisis bioquímicos o clínicos.
Si el resultado es dudoso, falso positivo o falso negativo, el diagnóstico se repite.
Análisis para sífilis y VIH
Para evitar que el niño se infecte con el virus de la inmunodeficiencia humana, se realiza un tratamiento especial con medicamentos antirretrovirales durante el embarazo. En este caso, la probabilidad de infección en el bebé es menos del uno por ciento. Pero para comenzar dicho tratamiento y conducir correctamente el embarazo, el médico debe estar seguro del estado del VIH de la mujer embarazada.
El análisis se realiza dos veces durante el embarazo. Esto se debe a que el período de incubación, es de 3 meses y, por lo tanto, al comienzo del embarazo, cuando se examina a una mujer embarazada, el análisis puede ser negativo y ya a las 30 semanas se vuelve positivo.
En pruebas de laboratorio, los anticuerpos contra el VIH se determinan en la sangre de la futura madre. En la norma, no debería ser así. El análisis de la sífilis también se lleva a cabo repetidamente durante el período de gestación del bebé. Esto también se debe a la duración del período de incubación de la enfermedad.
La sífilis durante el embarazo es peligrosa, ya que puede provocar un aborto espontáneo, un nacimiento prematuro o una infección intrauterina del bebé. Para decir con seguridad si existe contagio de sífilis, es dificil hacerlo. Incluso si todos sus contactos sexuales están bajo control, no se puede decir lo mismo acerca de su compañero, además, la enfermedad se transmite tambien en el hogar. La sífilis no siempre puede determinarse en el tiempo conveniente para su control.
La prueba de sangre para esta desagradable enfermedad venérea se realiza por métodos como la microreacción de precipitación o una reacción de Wasserman. El segundo método se hizo más generalizado. Ambos durante el embarazo pueden dar resultados falsos positivos, sumiendo a la futura madre en un estado de shock. Desafortunadamente, durante el embarazo esto sucede a menudo. Solo un examen adicional ayudará a determinar si hay sífilis.
Se recomienda realizar estas pruebas en ayunas. La muestra de sangre se toma de la vena. A menudo, el análisis se combina con la recolección de material para la investigación de otras infecciones.
Análisis de infección por TORCH
TORCH es la abreviatura de un grupo de examenes de sangre, seguida de las letras mayúsculas de los nombres latinos de las infecciones más comunes y más peligrosas para las futuras mamás como la toxoplasmosis, rubéola, VIH y herpes. Si una mujer ha sufrido alguna de estas enfermedades antes del embarazo, en su sangre se detectarán anticuerpos como IgG, que indican la presencia de anticuerpos contra estas infecciones. Por lo tanto, el niño también puede ser afectado.
Si se encuentran anticuerpos en la sangre característicos de la fase activa a la respuesta inmune (IgM e IgA), la mujer necesita urgentemente la ayuda de un especialista en enfermedades infecciosas y, posiblemente, la interrupción del embarazo por razones médicas. Tales anticuerpos sugieren que la mujer está enferma con estas dolencias, y esto en la mayoría de las veces aumenta la probabilidad de anomalías en el desarrollo del bebé, su muerte o el nacimiento de una persona discapacitada.
Se tomarán muestras de sangre para la rubéola, toxoplasmosis, herpes viral y citomegilovirus. No es necesario que la futura madre este en ayunas, es decir, no debe dejar de comer para practicar estos examenes.
Pruebas adicionales
Además de los análisis que pueden prescribirse y realizarse en consulta a la mujer embarazada, a veces es necesario realizar estudios adicionales. Estos incluyen el complejo IPD (diagnóstico prenatal invasivo). Por lo general, se lleva a cabo en laboratorios de centros médicos genéticos.
Le permite determinar con gran precisión si el bebé está sano. Se puede referir a una mujer a hacerse tales exámenes, los resultados de la primera y la segunda exploración pueden mostrar riesgos extremadamente altos del nacimiento de un niño con anomalías cromosómicas.
Primero, la mujer recibe asesoramiento, es referida a un genetista y este le confirmará o refutará los alarmantes resultados de la evaluación.
Una biopsia coriónica es un estudio que se puede programar en la fecha más temprana posible, ya en las 10 o 12 semanas. A través del cuello uterino mediante un catéter especial o mediante una punción con una aguja larga en la pared abdominal anterior, se toma una muestra del tejido del corion. Este estudio permite con una probabilidad del 99% establecer el síndrome de Down de un bebé y otras anormalidades cromosómicas congénitas, defectos del tubo neural, enfermedades hereditarias, hemofilia, el sexo del niño e incluso establecer la paternidad, si es necesario.
En el método plus la conclusión se prepara en pocos días y, en caso de confirmación de un diagnóstico poco alentador, la mujer y sus parientes tienen tiempo para decidir sobre el futuro del embarazo, dejar al niño con una patología o interrumpir el embarazo por razones médicas.
El menor riesgo de la biopsia es la infección de las membranas fetales, el propio embrión, así como la aparición de hemorragias y la interrupción del embarazo. En una mujer con un factor Rh negativo, el diagnóstico invasivo puede provocar el desarrollo de un conflicto. Los riesgos se estiman de 2 a 5%.
En el segundo trimestre, se puede realizar una placentocentesis en la futura madre, tomando una muestra de tejido placentario para un análisis genético similar al método antes descrito. En las 15 o 16 semanas para el cálculo del termino obstétrico, a una mujer se le puede realizar un análisis de líquido amniótico (amniocentesis).
La amniocentesis, el fluido fetal es extraído por una aguja larga a través de la pared abdominal anterior. El procedimiento se monitorea a traves del escáner de ultrasonido. Los malestares y dolores de las mujeres se detienen con anestesia local o general. Este análisis se practica no solo a quienes tienen altos riesgos de tener un hijo con enfermedades genéticas, sino también a mujeres que tienen una alta denominación de anticuerpos en la sangre, ya que el método permitirá establecer la naturaleza y el curso del conflicto de Rhesus. También en muejres embarazadas de las que su médico tiene sospecha de hipoxia fetal severa.
El riesgo de sufrir daños severos en el organismo de la mujer embarazada y su bebé es menor en este caso que con la biopsia coriónica. Se estima en aproximadamente de 1 a 3%. La desventaja del método es su duración, a veces el resultado se tarda hasta 6 semanas.
En el segundo trimestre, a partir de las 18 semanas, es posible realizar una cordocentesis, una muestra sanguinea del cordón umbilical del bebé. Se "extrae" de la misma manera, a través de la pared abdominal anterior. Desde la mitad del embarazo, también se puede realizar una biopsia de los tejidos del bebé. Es el método más traumático, la fetoscopia es la causa del 8 al 10% de los casos que conducen al aborto espontáneo. Se inserta una sonda flexible en el útero y se examina cuidadosamente al niño desde el monitor. Puede realizar este procedimiento a la edad de 18 a 19 semanas de embarazo, pero rara vez se prescribe el procedimiento por razones comprensibles.
Los métodos no invasivos no son particularmente precisos, pero son menos peligrosos para la futura madre y el bebé. Entre las formas precisas y no invasivas para conocer todo sobre la salud del bebé, solo se puede realizar una prueba de ADN no invasiva. Se lleva a cabo en clínicas genéticas especiales y centros médicos. En la sangre de la mujer embarazada, se identifican y aíslan los glóbulos rojos del bebé, que aparecen en ella a partir de la octava semana de embarazo. Luego, en las células sanguíneas del niño, se aisla su ADN único, lo que permite juzgar con precisión hasta de un 98 a un 99% si hay patologías y anomalías en el desarrollo. Este análisis es muy costoso.
Conclusión
Los análisis que debe realizarse la mujer durante el embarazo se pueden prescribir de diferentes maneras, todo depende de cómo se desarrolla el niño. Todos ellos, durante una cita con el médico, a excepción de una prueba innovadora de ADN no invasivo, se lleva a cabo a la futura madre completamente gratis. Sin embargo, el derecho de la mujer es elegir un laboratorio o clínica donde pueda ser examinada, y si no elige un laboratorio de consulta regular, las pruebas deberán pagarse de acuerdo a los precios de la clínica elegida.
En el siguiente video, encontrará un calendario por semana de embarazo y una lista de las pruebas necesarias.
En este periodo se haran el mayor número de pruebas. Para la semana 30, el análisis de orina todavía es obligatorio antes de cada visita al médico. Las visitas al ginecólogo de la futura madre a partir de las 30 semanas comienzan a ser más frecuentes cada 7 a 10 días. A partir de la semana 31, se pueden realizar estudios de diagnóstico como la Cardiotocografía (CTG del feto) un registro electrónico continuo de la frecuencia cardíaca del bebé registro electrónico continuo de la frecuencia cardíaca y el llamado ultrasonido con Doppler (UZDG), cuya tarea es determinar la intensidad del flujo sanguíneo en los vasos uterinos.
Antes de dar a luz, la mujer nuevamente debe practicarse una impresionante lista de exámenes, incluido el examen citológico del flujo vaginal. Este examen no es recomendable para el tercer trimestre, sólo se realizará una citología en los casos que exista evidencia de alguna enfermedad, tampoco es conveniente el ultrasonido en el período de 26 a 32 semanas.
En referencia a lo que pueden mostrar los analisis mencionados anteriormente y otros que se indican a las mujeres embarazadas, es para los médicos una tarea importante descifrar los resultados que arrojan estas pruebas y tomar la decisión acerca del posible tratamiento o corrección del problema revelado. Es muy importante que las futuras madres se somentan a estos para tener un resultado satisfactorio.
Hasta hace poco, se tomaba la muestra de sangre perforando el dedo de la mujer con un escarificador, ahora los médicos intentan combinar este proceso con la toma de sangre por la vena, ya que dicho procedimiento es perfectamente adecuado para realizar análisis clínico a la par de la muestra de sangre capilar. Tal estudio también se llama desplegado, en la dirección se puede indicar brevemente - "UAC" o "AS".
El análisis le permite determinar el contenido de eritrocitos gestantes en la sangre, el nivel de hemoglobina, el número exacto de leucocitos, linfocitos y plaquetas, y la tasa de sedimentación de eritrocitos (ESR), la futura madre debe estar en ayunas.
Para un médico experimentado, el informe que emite el laboratorio después de realizar análisis detallados puede decir mucho sobre la salud de la futura madre y su bebé, ya sea que la mujer embarazada tenga procesos inflamatorios, una alergia, o si hay anemia. Los leucocitos y la tasa de sedimentación de eritrocitos (ESR) durante el embarazo siempre aumentan ligeramente, eso es completamente normal, condicionado por la misma naturaleza. La hemoglobina baja es considerada un indicador alarmante que requiere de un tratamiento médico inmediato, porque conduce a sufrir de anemia, no solo la madre también el bebé.
El hematocrito mide la capacidad de la sangre para transportar oxígeno, según este concepto, se encriptan los glóbulos rojos que son las células que dan color a la sangre y transportan oxígeno. Exceder el número de plaquetas puede indicar trombofilia, una condición muy peligrosa en general y particular en el embarazo.
Determinación del tipo de sangre y el factor Rh
Inmediatamente después de dar a luz, se determina en el hospital estas características. Sin embargo, no todas las mujeres, tienen una idea clara de cuál es su grupo o tipo de sangre, siendo esta una información muy importante para determinar las técnicas más convenientes para aplicar durante el parto. La extracción de sangre venosa se realiza en la etapa inicial del período de gestación del niño. Esta es una de las primeras pruebas, y es de suma importancia.
El médico puede cuantificar la probabilidad del conflicto sobre el grupo sanguíneo si tiene conocimiento de que el hombre y la mujer que planean convertirse en padres tienen diferentes tipo de sangre. El conflicto en el factor RH es más significativo si la mujer es de factor RH negativo y el esposo positivo, en este caso existe el riesgo de un conflicto inmune entre la madre y el feto.
No se requiere una preparación previa para este análisis, simplemente se tomará una muestra de sangre venosa simultáneamente con las muestras para análisis generales de laboratorio. El grupo repetido y el estado de Rh se determinan en el hospital o maternidad, justo antes del nacimiento del bebé, para descartar cualquier posibilidad de error.
Pruebas para la denominación de anticuerpos
Tal análisis no es necesario en todos los casos, sino exclusivamente para las mujeres que tienen el riesgo de desarrollar un conflicto entre madre y feto debido a la diferencia en el factor Rh o en los grupos sanguíneos. El análisis permite detectar anticuerpos en la sangre de la mujer, que están destinados a destruir al niño, como un agente extraño para el organismo de la madre. La denominación de anticuerpos se expresa en las fracciones 1: 16, 1: 32, entre otros. Si no hay conflicto, el anticuerpo es negativo. Cuanto mayor es el valor, más fuerte es el conflicto.
El análisis se lleva a cabo a través de una prueba venosa, en ayunas. Por primera vez, se determina en la futura madre el grupo de riesgo después del registro, se hace una vez al mes. En el segundo trimestre, el análisis se realiza al menos una vez cada 2 semanas y después de 34 semanas, una vez a la semana.
Azucar en la Sangre (Exámen de Glucosa)
Medir la glucosa es muy importante para el metabolismo energético tanto en el cuerpo de la madre como para los procesos metabólicos en el organismo del bebé. El exceso de azúcar en la sangre puede provocar cambios irreversibles en el desarrollo del niño. Por lo tanto, este análisis simple de realizar debe hacerse durante la gestación del bebé.
El analisis de azúcar se hace desde el comienzo del embarazo. Si no hay anomalías, dicho estudio se repite solo al final del embarazo, después de la semana 34. Si un médico tiene sospecha de diabetes en su paciente, entonces el análisis tendrá que hacerse con más frecuencia. Puede usar el perfil glucémico, un método especial que se usa en casa.
Para controlar el nivel de glucosa en la sangre la futura madre puede medir la concentración de glucosa con un glucómetro varias veces al día, cada dos horas después de una comida y antes de acostarse. Por la noche, el procedimiento se lleva a cabo cada 3 horas. Los resultados se registran, el perfil diario de glucosa se analiza después de una medición.
Normalmente, el azúcar en la sangre en mujeres embarazadas tiene los mismos valores que las mujeres que no están embarazadas. En su sangre se debe encontrar no más de 5,9 mmol / litro en sangre venosa, no más de 8,9 mmol / litros dos horas después de comer. Un alto nivel de glucosa puede ocasionar abortos espontáneos y anomalías en el desarrollo fetal.
Examen de Sangre Hormonal
Las hormonas son responsables de mantener el embarazo, contribuyen al crecimiento y desarrollo normal del bebé. Los cambios hormonales pueden conducir a un aborto espontáneo y patologías en el desarrollo. Los análisis de sangre para HCG, estriol, progesterona son los indicados en estos casos. Las dos primeras hormonas se determinan durante el segundo examen prenatal, y el nivel de progesterona es muy importante tanto en las primeras etapas del embarazo ya que favorece la formación del feto como al final del período de gestación para conocer la condición y funcionamiento de la placenta.
Para desarrollar adecuadamente los órganos internos del niño, se necesita una cantidad suficiente de hormonas tiroideas. Se pueden determinar en la sangre de una mujer embarazada como T4 libre (tiroxina) y T3 (triyodotironina). Los análisis de T3 y T4 no se prescribirán a todas las mujeres durante el embarazo sino solo a aquellas que hayan tenido problemas con la glándula tiroidea antes, asi como cuando surjan dichos problemas durante el embarazo.
Un análisis habitual es el lactógeno placentario. Esta hormona produce la placenta en sí misma, normalmente aumenta por semanas de embarazo, por lo que su disminución puede ser un signo de insuficiencia placentaria. La concentración de prolactina también se evalúa.
De gran importancia para la salud reproductiva de la futura madre es la hormona estradiol, que es responsable del funcionamiento normal de los ovarios, las trompas de Falopio y del propio útero. Cuanto más cerca del parto esta la madre, mayor es la concentración de estradiol. Es peligroso no tanto el exceso de esta hormona como su deficiencia, ya que está puede conducir a la interrupción del embarazo y otras consecuencias graves.
En algunos casos se requiere determinar el nivel de la hormona sexual masculina testosterona en la sangre de una mujer embarazada. Esta hormona, aunque se considera que es masculina, está presente con cierta concentración en las mujeres, y durante el embarazo el nivel aumenta. Además, a veces existe la necesidad de determinar la llamada hormona AMT- antimulylerovoy, importante para la función reproductiva de la sustancia. Tal análisis a menudo se prescribe a las mujeres antes y después de la Fecundación In Vitro, así como a las mujeres embarazadas que tienen un historial de intentos infructuosos de convertirse en madres tales como abortos espontáneos y embarazos rígidos.
Todas las pruebas para determinar el equilibrio hormonal se deben tomar por la mañana antes de comer, 8 horas antes, no consuma alimentos grasos, no puede fumar durante una hora. Se toma una muestra de sangre de la vena. Los resultados de las pruebas pueden verse afectados por muchos factores, desde los medicamentos que toma una mujer hasta el estrés severo que está experimentando. También vale la pena abstenerse temporalmente de la donación de sangre si recientemente ha padecido alguna enfermedad infecciosa.
Análisis bioquímico de sangre
Este método de diagnóstico de laboratorio común le permite tener una idea bastante precisa de cómo funcionan los órganos internos y cómo procesa el metabolismo. El moderno desarrollo de los laboratorios permite establecer en una muestra de sangre venosa varias docenas de indicadores diferentes.
Durante el embarazo, las pruebas de laboratorio para el estudio bioquímico determina el nivel de glucosa, el nivel de urea, la creatinina, la proteína total, el hierro, la bilirrubina, el colesterol, la homocisteína y la ferritina. Por lo tanto, la concentración de bilirrubina puede referirse al estado y funcionamiento del hígado, y la urea y la creatinina indican la funcionalidad y la salud de los riñones y de todo el sistema excretor. La AST (aspartato aminotransferasa) y la ALT (alanina aminotransferasa) son enzimas que, por su nivel, "señalan" posibles alteraciones del corazón y el hígado, respectivamente.
La proteína C-reactiva puede ser un signo de inflamación en el cuerpo de una mujer embarazada. Además, el método bioquímico de investigación le permite determinar el contenido de calcio y potasio, sodio y cloruro en la sangre, que son tan necesarios durante el período de gestación del bebé.
Si le indican dicho análisis, debe hacerlo de inmediato. Debe asistir al laboratorio para realizar estas pruebas con el estómago vacío, preferiblemente de 2 a 3 días antes no consuma alimentos fritos, grasas, especias y dulces.
Determinación de la coagulación de la sangre
Este es un grupo completo de pruebas, que deben realizarse, sobre todo porque el resultado y éxito del parto depende de esto. La capacidad de coagulación de la sangre no permite que una mujer muera durante el parto, porque la pérdida de sangre en ese momento es bastante grande. Por una serie de razones, la sangre de una futura madre puede tener una mayor o menor capacidad de coagulación. Esto se verifica tanto al comienzo del embarazo como al final, justo antes del parto.
El principal peligro en el parto es la hemorragia uterina abundante, que puede ocurrir después del "nacimiento". Desde el segundo trimestre, la sangre se vuelve "más gruesa", lista para aumentar los coágulos de sangre cuando sea necesario.
Durante el embarazo, dicho análisis se practica varias veces, al principio, en el medio e inmediatamente antes del parto. Los principales índices son APTT (tiempo requerido para la coagulación), niveles de plaquetas y fibrinógeno, anticoagulante lúpico.
El Coagulograma incluye tiempo de protrombina (INR). Dentro del alcance del examen, se determina el tiempo necesario para la formación del coágulo. Normalmente, es de 17 a 20 segundos.
La concentración de complejo de fibrina-monómero soluble en XRF también se determina. El resultado de este valor es importante para diagnosticar problemas de desarrollo o envejecimiento prematuro de la placenta. Y dado que los monómeros de fibrina no aumentan por sí solos, generalmente están asociados con el número de plaquetas, también se realiza un tromboelastograma (TEG). La hemostasia es un mecanismo de defensa del organismo, el equilibrio en la composición de la sangre, que no le permite espesar excesivamente o licuarse, es muy importante.
Cualquier alteración requiere una pronta intervención médica.
Análisis para la hepatitis B y C
La hepatitis en mujeres embarazadas a menudo ocurre sin síntomas, pero el efecto de los virus en el bebé puede ser devastador, y la probabilidad de infección intrauterina es menor que la probabilidad de infección en el proceso del parto. Lo insidioso de la hepatitis radica en el hecho de que una mujer no puede adivinar la enfermedad y no la asocia con las relaciones sexuales recientes, la visita al dentista, la perforación, la ingesta de leche y las ostras.
La hepatitis C es más peligrosa que la hepatitis B, ya que a menudo conduce a una infección intrauterina en el feto, así como a la muerte del bebé tanto en el útero como en las primeras horas después del nacimiento. Para muchas futuras madres, el resultado positivo de este análisis de sangre de laboratorio es inesperado.
Por lo tanto, no se niegue a someterse a dicho diagnóstico, ya que no requiere una visita por separado al laboratorio; se tomará una muestra de sangre para realizar los análisis bioquímicos o clínicos.
Si el resultado es dudoso, falso positivo o falso negativo, el diagnóstico se repite.
Análisis para sífilis y VIH
Para evitar que el niño se infecte con el virus de la inmunodeficiencia humana, se realiza un tratamiento especial con medicamentos antirretrovirales durante el embarazo. En este caso, la probabilidad de infección en el bebé es menos del uno por ciento. Pero para comenzar dicho tratamiento y conducir correctamente el embarazo, el médico debe estar seguro del estado del VIH de la mujer embarazada.
El análisis se realiza dos veces durante el embarazo. Esto se debe a que el período de incubación, es de 3 meses y, por lo tanto, al comienzo del embarazo, cuando se examina a una mujer embarazada, el análisis puede ser negativo y ya a las 30 semanas se vuelve positivo.
En pruebas de laboratorio, los anticuerpos contra el VIH se determinan en la sangre de la futura madre. En la norma, no debería ser así. El análisis de la sífilis también se lleva a cabo repetidamente durante el período de gestación del bebé. Esto también se debe a la duración del período de incubación de la enfermedad.
La sífilis durante el embarazo es peligrosa, ya que puede provocar un aborto espontáneo, un nacimiento prematuro o una infección intrauterina del bebé. Para decir con seguridad si existe contagio de sífilis, es dificil hacerlo. Incluso si todos sus contactos sexuales están bajo control, no se puede decir lo mismo acerca de su compañero, además, la enfermedad se transmite tambien en el hogar. La sífilis no siempre puede determinarse en el tiempo conveniente para su control.
La prueba de sangre para esta desagradable enfermedad venérea se realiza por métodos como la microreacción de precipitación o una reacción de Wasserman. El segundo método se hizo más generalizado. Ambos durante el embarazo pueden dar resultados falsos positivos, sumiendo a la futura madre en un estado de shock. Desafortunadamente, durante el embarazo esto sucede a menudo. Solo un examen adicional ayudará a determinar si hay sífilis.
Se recomienda realizar estas pruebas en ayunas. La muestra de sangre se toma de la vena. A menudo, el análisis se combina con la recolección de material para la investigación de otras infecciones.
Análisis de infección por TORCH
TORCH es la abreviatura de un grupo de examenes de sangre, seguida de las letras mayúsculas de los nombres latinos de las infecciones más comunes y más peligrosas para las futuras mamás como la toxoplasmosis, rubéola, VIH y herpes. Si una mujer ha sufrido alguna de estas enfermedades antes del embarazo, en su sangre se detectarán anticuerpos como IgG, que indican la presencia de anticuerpos contra estas infecciones. Por lo tanto, el niño también puede ser afectado.
Si se encuentran anticuerpos en la sangre característicos de la fase activa a la respuesta inmune (IgM e IgA), la mujer necesita urgentemente la ayuda de un especialista en enfermedades infecciosas y, posiblemente, la interrupción del embarazo por razones médicas. Tales anticuerpos sugieren que la mujer está enferma con estas dolencias, y esto en la mayoría de las veces aumenta la probabilidad de anomalías en el desarrollo del bebé, su muerte o el nacimiento de una persona discapacitada.
Se tomarán muestras de sangre para la rubéola, toxoplasmosis, herpes viral y citomegilovirus. No es necesario que la futura madre este en ayunas, es decir, no debe dejar de comer para practicar estos examenes.
Pruebas adicionales
Además de los análisis que pueden prescribirse y realizarse en consulta a la mujer embarazada, a veces es necesario realizar estudios adicionales. Estos incluyen el complejo IPD (diagnóstico prenatal invasivo). Por lo general, se lleva a cabo en laboratorios de centros médicos genéticos.
Le permite determinar con gran precisión si el bebé está sano. Se puede referir a una mujer a hacerse tales exámenes, los resultados de la primera y la segunda exploración pueden mostrar riesgos extremadamente altos del nacimiento de un niño con anomalías cromosómicas.
Primero, la mujer recibe asesoramiento, es referida a un genetista y este le confirmará o refutará los alarmantes resultados de la evaluación.
Una biopsia coriónica es un estudio que se puede programar en la fecha más temprana posible, ya en las 10 o 12 semanas. A través del cuello uterino mediante un catéter especial o mediante una punción con una aguja larga en la pared abdominal anterior, se toma una muestra del tejido del corion. Este estudio permite con una probabilidad del 99% establecer el síndrome de Down de un bebé y otras anormalidades cromosómicas congénitas, defectos del tubo neural, enfermedades hereditarias, hemofilia, el sexo del niño e incluso establecer la paternidad, si es necesario.
En el método plus la conclusión se prepara en pocos días y, en caso de confirmación de un diagnóstico poco alentador, la mujer y sus parientes tienen tiempo para decidir sobre el futuro del embarazo, dejar al niño con una patología o interrumpir el embarazo por razones médicas.
El menor riesgo de la biopsia es la infección de las membranas fetales, el propio embrión, así como la aparición de hemorragias y la interrupción del embarazo. En una mujer con un factor Rh negativo, el diagnóstico invasivo puede provocar el desarrollo de un conflicto. Los riesgos se estiman de 2 a 5%.
En el segundo trimestre, se puede realizar una placentocentesis en la futura madre, tomando una muestra de tejido placentario para un análisis genético similar al método antes descrito. En las 15 o 16 semanas para el cálculo del termino obstétrico, a una mujer se le puede realizar un análisis de líquido amniótico (amniocentesis).
La amniocentesis, el fluido fetal es extraído por una aguja larga a través de la pared abdominal anterior. El procedimiento se monitorea a traves del escáner de ultrasonido. Los malestares y dolores de las mujeres se detienen con anestesia local o general. Este análisis se practica no solo a quienes tienen altos riesgos de tener un hijo con enfermedades genéticas, sino también a mujeres que tienen una alta denominación de anticuerpos en la sangre, ya que el método permitirá establecer la naturaleza y el curso del conflicto de Rhesus. También en muejres embarazadas de las que su médico tiene sospecha de hipoxia fetal severa.
El riesgo de sufrir daños severos en el organismo de la mujer embarazada y su bebé es menor en este caso que con la biopsia coriónica. Se estima en aproximadamente de 1 a 3%. La desventaja del método es su duración, a veces el resultado se tarda hasta 6 semanas.
En el segundo trimestre, a partir de las 18 semanas, es posible realizar una cordocentesis, una muestra sanguinea del cordón umbilical del bebé. Se "extrae" de la misma manera, a través de la pared abdominal anterior. Desde la mitad del embarazo, también se puede realizar una biopsia de los tejidos del bebé. Es el método más traumático, la fetoscopia es la causa del 8 al 10% de los casos que conducen al aborto espontáneo. Se inserta una sonda flexible en el útero y se examina cuidadosamente al niño desde el monitor. Puede realizar este procedimiento a la edad de 18 a 19 semanas de embarazo, pero rara vez se prescribe el procedimiento por razones comprensibles.
Los métodos no invasivos no son particularmente precisos, pero son menos peligrosos para la futura madre y el bebé. Entre las formas precisas y no invasivas para conocer todo sobre la salud del bebé, solo se puede realizar una prueba de ADN no invasiva. Se lleva a cabo en clínicas genéticas especiales y centros médicos. En la sangre de la mujer embarazada, se identifican y aíslan los glóbulos rojos del bebé, que aparecen en ella a partir de la octava semana de embarazo. Luego, en las células sanguíneas del niño, se aisla su ADN único, lo que permite juzgar con precisión hasta de un 98 a un 99% si hay patologías y anomalías en el desarrollo. Este análisis es muy costoso.
Conclusión
Los análisis que debe realizarse la mujer durante el embarazo se pueden prescribir de diferentes maneras, todo depende de cómo se desarrolla el niño. Todos ellos, durante una cita con el médico, a excepción de una prueba innovadora de ADN no invasivo, se lleva a cabo a la futura madre completamente gratis. Sin embargo, el derecho de la mujer es elegir un laboratorio o clínica donde pueda ser examinada, y si no elige un laboratorio de consulta regular, las pruebas deberán pagarse de acuerdo a los precios de la clínica elegida.
En el siguiente video, encontrará un calendario por semana de embarazo y una lista de las pruebas necesarias.
Inmediatamente después de dar a luz, se determina en el hospital estas características. Sin embargo, no todas las mujeres, tienen una idea clara de cuál es su grupo o tipo de sangre, siendo esta una información muy importante para determinar las técnicas más convenientes para aplicar durante el parto. La extracción de sangre venosa se realiza en la etapa inicial del período de gestación del niño. Esta es una de las primeras pruebas, y es de suma importancia.
El médico puede cuantificar la probabilidad del conflicto sobre el grupo sanguíneo si tiene conocimiento de que el hombre y la mujer que planean convertirse en padres tienen diferentes tipo de sangre. El conflicto en el factor RH es más significativo si la mujer es de factor RH negativo y el esposo positivo, en este caso existe el riesgo de un conflicto inmune entre la madre y el feto.
No se requiere una preparación previa para este análisis, simplemente se tomará una muestra de sangre venosa simultáneamente con las muestras para análisis generales de laboratorio. El grupo repetido y el estado de Rh se determinan en el hospital o maternidad, justo antes del nacimiento del bebé, para descartar cualquier posibilidad de error.
Tal análisis no es necesario en todos los casos, sino exclusivamente para las mujeres que tienen el riesgo de desarrollar un conflicto entre madre y feto debido a la diferencia en el factor Rh o en los grupos sanguíneos. El análisis permite detectar anticuerpos en la sangre de la mujer, que están destinados a destruir al niño, como un agente extraño para el organismo de la madre. La denominación de anticuerpos se expresa en las fracciones 1: 16, 1: 32, entre otros. Si no hay conflicto, el anticuerpo es negativo. Cuanto mayor es el valor, más fuerte es el conflicto.
El análisis se lleva a cabo a través de una prueba venosa, en ayunas. Por primera vez, se determina en la futura madre el grupo de riesgo después del registro, se hace una vez al mes. En el segundo trimestre, el análisis se realiza al menos una vez cada 2 semanas y después de 34 semanas, una vez a la semana.
Azucar en la Sangre (Exámen de Glucosa)
Medir la glucosa es muy importante para el metabolismo energético tanto en el cuerpo de la madre como para los procesos metabólicos en el organismo del bebé. El exceso de azúcar en la sangre puede provocar cambios irreversibles en el desarrollo del niño. Por lo tanto, este análisis simple de realizar debe hacerse durante la gestación del bebé.
El analisis de azúcar se hace desde el comienzo del embarazo. Si no hay anomalías, dicho estudio se repite solo al final del embarazo, después de la semana 34. Si un médico tiene sospecha de diabetes en su paciente, entonces el análisis tendrá que hacerse con más frecuencia. Puede usar el perfil glucémico, un método especial que se usa en casa.
Para controlar el nivel de glucosa en la sangre la futura madre puede medir la concentración de glucosa con un glucómetro varias veces al día, cada dos horas después de una comida y antes de acostarse. Por la noche, el procedimiento se lleva a cabo cada 3 horas. Los resultados se registran, el perfil diario de glucosa se analiza después de una medición.
Normalmente, el azúcar en la sangre en mujeres embarazadas tiene los mismos valores que las mujeres que no están embarazadas. En su sangre se debe encontrar no más de 5,9 mmol / litro en sangre venosa, no más de 8,9 mmol / litros dos horas después de comer. Un alto nivel de glucosa puede ocasionar abortos espontáneos y anomalías en el desarrollo fetal.
Examen de Sangre Hormonal
Las hormonas son responsables de mantener el embarazo, contribuyen al crecimiento y desarrollo normal del bebé. Los cambios hormonales pueden conducir a un aborto espontáneo y patologías en el desarrollo. Los análisis de sangre para HCG, estriol, progesterona son los indicados en estos casos. Las dos primeras hormonas se determinan durante el segundo examen prenatal, y el nivel de progesterona es muy importante tanto en las primeras etapas del embarazo ya que favorece la formación del feto como al final del período de gestación para conocer la condición y funcionamiento de la placenta.
Para desarrollar adecuadamente los órganos internos del niño, se necesita una cantidad suficiente de hormonas tiroideas. Se pueden determinar en la sangre de una mujer embarazada como T4 libre (tiroxina) y T3 (triyodotironina). Los análisis de T3 y T4 no se prescribirán a todas las mujeres durante el embarazo sino solo a aquellas que hayan tenido problemas con la glándula tiroidea antes, asi como cuando surjan dichos problemas durante el embarazo.
Un análisis habitual es el lactógeno placentario. Esta hormona produce la placenta en sí misma, normalmente aumenta por semanas de embarazo, por lo que su disminución puede ser un signo de insuficiencia placentaria. La concentración de prolactina también se evalúa.
De gran importancia para la salud reproductiva de la futura madre es la hormona estradiol, que es responsable del funcionamiento normal de los ovarios, las trompas de Falopio y del propio útero. Cuanto más cerca del parto esta la madre, mayor es la concentración de estradiol. Es peligroso no tanto el exceso de esta hormona como su deficiencia, ya que está puede conducir a la interrupción del embarazo y otras consecuencias graves.
En algunos casos se requiere determinar el nivel de la hormona sexual masculina testosterona en la sangre de una mujer embarazada. Esta hormona, aunque se considera que es masculina, está presente con cierta concentración en las mujeres, y durante el embarazo el nivel aumenta. Además, a veces existe la necesidad de determinar la llamada hormona AMT- antimulylerovoy, importante para la función reproductiva de la sustancia. Tal análisis a menudo se prescribe a las mujeres antes y después de la Fecundación In Vitro, así como a las mujeres embarazadas que tienen un historial de intentos infructuosos de convertirse en madres tales como abortos espontáneos y embarazos rígidos.
Todas las pruebas para determinar el equilibrio hormonal se deben tomar por la mañana antes de comer, 8 horas antes, no consuma alimentos grasos, no puede fumar durante una hora. Se toma una muestra de sangre de la vena. Los resultados de las pruebas pueden verse afectados por muchos factores, desde los medicamentos que toma una mujer hasta el estrés severo que está experimentando. También vale la pena abstenerse temporalmente de la donación de sangre si recientemente ha padecido alguna enfermedad infecciosa.
Análisis bioquímico de sangre
Este método de diagnóstico de laboratorio común le permite tener una idea bastante precisa de cómo funcionan los órganos internos y cómo procesa el metabolismo. El moderno desarrollo de los laboratorios permite establecer en una muestra de sangre venosa varias docenas de indicadores diferentes.
Durante el embarazo, las pruebas de laboratorio para el estudio bioquímico determina el nivel de glucosa, el nivel de urea, la creatinina, la proteína total, el hierro, la bilirrubina, el colesterol, la homocisteína y la ferritina. Por lo tanto, la concentración de bilirrubina puede referirse al estado y funcionamiento del hígado, y la urea y la creatinina indican la funcionalidad y la salud de los riñones y de todo el sistema excretor. La AST (aspartato aminotransferasa) y la ALT (alanina aminotransferasa) son enzimas que, por su nivel, "señalan" posibles alteraciones del corazón y el hígado, respectivamente.
La proteína C-reactiva puede ser un signo de inflamación en el cuerpo de una mujer embarazada. Además, el método bioquímico de investigación le permite determinar el contenido de calcio y potasio, sodio y cloruro en la sangre, que son tan necesarios durante el período de gestación del bebé.
Si le indican dicho análisis, debe hacerlo de inmediato. Debe asistir al laboratorio para realizar estas pruebas con el estómago vacío, preferiblemente de 2 a 3 días antes no consuma alimentos fritos, grasas, especias y dulces.
Determinación de la coagulación de la sangre
Este es un grupo completo de pruebas, que deben realizarse, sobre todo porque el resultado y éxito del parto depende de esto. La capacidad de coagulación de la sangre no permite que una mujer muera durante el parto, porque la pérdida de sangre en ese momento es bastante grande. Por una serie de razones, la sangre de una futura madre puede tener una mayor o menor capacidad de coagulación. Esto se verifica tanto al comienzo del embarazo como al final, justo antes del parto.
El principal peligro en el parto es la hemorragia uterina abundante, que puede ocurrir después del "nacimiento". Desde el segundo trimestre, la sangre se vuelve "más gruesa", lista para aumentar los coágulos de sangre cuando sea necesario.
Durante el embarazo, dicho análisis se practica varias veces, al principio, en el medio e inmediatamente antes del parto. Los principales índices son APTT (tiempo requerido para la coagulación), niveles de plaquetas y fibrinógeno, anticoagulante lúpico.
El Coagulograma incluye tiempo de protrombina (INR). Dentro del alcance del examen, se determina el tiempo necesario para la formación del coágulo. Normalmente, es de 17 a 20 segundos.
La concentración de complejo de fibrina-monómero soluble en XRF también se determina. El resultado de este valor es importante para diagnosticar problemas de desarrollo o envejecimiento prematuro de la placenta. Y dado que los monómeros de fibrina no aumentan por sí solos, generalmente están asociados con el número de plaquetas, también se realiza un tromboelastograma (TEG). La hemostasia es un mecanismo de defensa del organismo, el equilibrio en la composición de la sangre, que no le permite espesar excesivamente o licuarse, es muy importante.
Cualquier alteración requiere una pronta intervención médica.
Análisis para la hepatitis B y C
La hepatitis en mujeres embarazadas a menudo ocurre sin síntomas, pero el efecto de los virus en el bebé puede ser devastador, y la probabilidad de infección intrauterina es menor que la probabilidad de infección en el proceso del parto. Lo insidioso de la hepatitis radica en el hecho de que una mujer no puede adivinar la enfermedad y no la asocia con las relaciones sexuales recientes, la visita al dentista, la perforación, la ingesta de leche y las ostras.
La hepatitis C es más peligrosa que la hepatitis B, ya que a menudo conduce a una infección intrauterina en el feto, así como a la muerte del bebé tanto en el útero como en las primeras horas después del nacimiento. Para muchas futuras madres, el resultado positivo de este análisis de sangre de laboratorio es inesperado.
Por lo tanto, no se niegue a someterse a dicho diagnóstico, ya que no requiere una visita por separado al laboratorio; se tomará una muestra de sangre para realizar los análisis bioquímicos o clínicos.
Si el resultado es dudoso, falso positivo o falso negativo, el diagnóstico se repite.
Análisis para sífilis y VIH
Para evitar que el niño se infecte con el virus de la inmunodeficiencia humana, se realiza un tratamiento especial con medicamentos antirretrovirales durante el embarazo. En este caso, la probabilidad de infección en el bebé es menos del uno por ciento. Pero para comenzar dicho tratamiento y conducir correctamente el embarazo, el médico debe estar seguro del estado del VIH de la mujer embarazada.
El análisis se realiza dos veces durante el embarazo. Esto se debe a que el período de incubación, es de 3 meses y, por lo tanto, al comienzo del embarazo, cuando se examina a una mujer embarazada, el análisis puede ser negativo y ya a las 30 semanas se vuelve positivo.
En pruebas de laboratorio, los anticuerpos contra el VIH se determinan en la sangre de la futura madre. En la norma, no debería ser así. El análisis de la sífilis también se lleva a cabo repetidamente durante el período de gestación del bebé. Esto también se debe a la duración del período de incubación de la enfermedad.
La sífilis durante el embarazo es peligrosa, ya que puede provocar un aborto espontáneo, un nacimiento prematuro o una infección intrauterina del bebé. Para decir con seguridad si existe contagio de sífilis, es dificil hacerlo. Incluso si todos sus contactos sexuales están bajo control, no se puede decir lo mismo acerca de su compañero, además, la enfermedad se transmite tambien en el hogar. La sífilis no siempre puede determinarse en el tiempo conveniente para su control.
La prueba de sangre para esta desagradable enfermedad venérea se realiza por métodos como la microreacción de precipitación o una reacción de Wasserman. El segundo método se hizo más generalizado. Ambos durante el embarazo pueden dar resultados falsos positivos, sumiendo a la futura madre en un estado de shock. Desafortunadamente, durante el embarazo esto sucede a menudo. Solo un examen adicional ayudará a determinar si hay sífilis.
Se recomienda realizar estas pruebas en ayunas. La muestra de sangre se toma de la vena. A menudo, el análisis se combina con la recolección de material para la investigación de otras infecciones.
Análisis de infección por TORCH
TORCH es la abreviatura de un grupo de examenes de sangre, seguida de las letras mayúsculas de los nombres latinos de las infecciones más comunes y más peligrosas para las futuras mamás como la toxoplasmosis, rubéola, VIH y herpes. Si una mujer ha sufrido alguna de estas enfermedades antes del embarazo, en su sangre se detectarán anticuerpos como IgG, que indican la presencia de anticuerpos contra estas infecciones. Por lo tanto, el niño también puede ser afectado.
Si se encuentran anticuerpos en la sangre característicos de la fase activa a la respuesta inmune (IgM e IgA), la mujer necesita urgentemente la ayuda de un especialista en enfermedades infecciosas y, posiblemente, la interrupción del embarazo por razones médicas. Tales anticuerpos sugieren que la mujer está enferma con estas dolencias, y esto en la mayoría de las veces aumenta la probabilidad de anomalías en el desarrollo del bebé, su muerte o el nacimiento de una persona discapacitada.
Se tomarán muestras de sangre para la rubéola, toxoplasmosis, herpes viral y citomegilovirus. No es necesario que la futura madre este en ayunas, es decir, no debe dejar de comer para practicar estos examenes.
Pruebas adicionales
Además de los análisis que pueden prescribirse y realizarse en consulta a la mujer embarazada, a veces es necesario realizar estudios adicionales. Estos incluyen el complejo IPD (diagnóstico prenatal invasivo). Por lo general, se lleva a cabo en laboratorios de centros médicos genéticos.
Le permite determinar con gran precisión si el bebé está sano. Se puede referir a una mujer a hacerse tales exámenes, los resultados de la primera y la segunda exploración pueden mostrar riesgos extremadamente altos del nacimiento de un niño con anomalías cromosómicas.
Primero, la mujer recibe asesoramiento, es referida a un genetista y este le confirmará o refutará los alarmantes resultados de la evaluación.
Una biopsia coriónica es un estudio que se puede programar en la fecha más temprana posible, ya en las 10 o 12 semanas. A través del cuello uterino mediante un catéter especial o mediante una punción con una aguja larga en la pared abdominal anterior, se toma una muestra del tejido del corion. Este estudio permite con una probabilidad del 99% establecer el síndrome de Down de un bebé y otras anormalidades cromosómicas congénitas, defectos del tubo neural, enfermedades hereditarias, hemofilia, el sexo del niño e incluso establecer la paternidad, si es necesario.
En el método plus la conclusión se prepara en pocos días y, en caso de confirmación de un diagnóstico poco alentador, la mujer y sus parientes tienen tiempo para decidir sobre el futuro del embarazo, dejar al niño con una patología o interrumpir el embarazo por razones médicas.
El menor riesgo de la biopsia es la infección de las membranas fetales, el propio embrión, así como la aparición de hemorragias y la interrupción del embarazo. En una mujer con un factor Rh negativo, el diagnóstico invasivo puede provocar el desarrollo de un conflicto. Los riesgos se estiman de 2 a 5%.
En el segundo trimestre, se puede realizar una placentocentesis en la futura madre, tomando una muestra de tejido placentario para un análisis genético similar al método antes descrito. En las 15 o 16 semanas para el cálculo del termino obstétrico, a una mujer se le puede realizar un análisis de líquido amniótico (amniocentesis).
La amniocentesis, el fluido fetal es extraído por una aguja larga a través de la pared abdominal anterior. El procedimiento se monitorea a traves del escáner de ultrasonido. Los malestares y dolores de las mujeres se detienen con anestesia local o general. Este análisis se practica no solo a quienes tienen altos riesgos de tener un hijo con enfermedades genéticas, sino también a mujeres que tienen una alta denominación de anticuerpos en la sangre, ya que el método permitirá establecer la naturaleza y el curso del conflicto de Rhesus. También en muejres embarazadas de las que su médico tiene sospecha de hipoxia fetal severa.
El riesgo de sufrir daños severos en el organismo de la mujer embarazada y su bebé es menor en este caso que con la biopsia coriónica. Se estima en aproximadamente de 1 a 3%. La desventaja del método es su duración, a veces el resultado se tarda hasta 6 semanas.
En el segundo trimestre, a partir de las 18 semanas, es posible realizar una cordocentesis, una muestra sanguinea del cordón umbilical del bebé. Se "extrae" de la misma manera, a través de la pared abdominal anterior. Desde la mitad del embarazo, también se puede realizar una biopsia de los tejidos del bebé. Es el método más traumático, la fetoscopia es la causa del 8 al 10% de los casos que conducen al aborto espontáneo. Se inserta una sonda flexible en el útero y se examina cuidadosamente al niño desde el monitor. Puede realizar este procedimiento a la edad de 18 a 19 semanas de embarazo, pero rara vez se prescribe el procedimiento por razones comprensibles.
Los métodos no invasivos no son particularmente precisos, pero son menos peligrosos para la futura madre y el bebé. Entre las formas precisas y no invasivas para conocer todo sobre la salud del bebé, solo se puede realizar una prueba de ADN no invasiva. Se lleva a cabo en clínicas genéticas especiales y centros médicos. En la sangre de la mujer embarazada, se identifican y aíslan los glóbulos rojos del bebé, que aparecen en ella a partir de la octava semana de embarazo. Luego, en las células sanguíneas del niño, se aisla su ADN único, lo que permite juzgar con precisión hasta de un 98 a un 99% si hay patologías y anomalías en el desarrollo. Este análisis es muy costoso.
Conclusión
Los análisis que debe realizarse la mujer durante el embarazo se pueden prescribir de diferentes maneras, todo depende de cómo se desarrolla el niño. Todos ellos, durante una cita con el médico, a excepción de una prueba innovadora de ADN no invasivo, se lleva a cabo a la futura madre completamente gratis. Sin embargo, el derecho de la mujer es elegir un laboratorio o clínica donde pueda ser examinada, y si no elige un laboratorio de consulta regular, las pruebas deberán pagarse de acuerdo a los precios de la clínica elegida.
En el siguiente video, encontrará un calendario por semana de embarazo y una lista de las pruebas necesarias.
Medir la glucosa es muy importante para el metabolismo energético tanto en el cuerpo de la madre como para los procesos metabólicos en el organismo del bebé. El exceso de azúcar en la sangre puede provocar cambios irreversibles en el desarrollo del niño. Por lo tanto, este análisis simple de realizar debe hacerse durante la gestación del bebé.
El analisis de azúcar se hace desde el comienzo del embarazo. Si no hay anomalías, dicho estudio se repite solo al final del embarazo, después de la semana 34. Si un médico tiene sospecha de diabetes en su paciente, entonces el análisis tendrá que hacerse con más frecuencia. Puede usar el perfil glucémico, un método especial que se usa en casa.
Para controlar el nivel de glucosa en la sangre la futura madre puede medir la concentración de glucosa con un glucómetro varias veces al día, cada dos horas después de una comida y antes de acostarse. Por la noche, el procedimiento se lleva a cabo cada 3 horas. Los resultados se registran, el perfil diario de glucosa se analiza después de una medición.
Normalmente, el azúcar en la sangre en mujeres embarazadas tiene los mismos valores que las mujeres que no están embarazadas. En su sangre se debe encontrar no más de 5,9 mmol / litro en sangre venosa, no más de 8,9 mmol / litros dos horas después de comer. Un alto nivel de glucosa puede ocasionar abortos espontáneos y anomalías en el desarrollo fetal.
Las hormonas son responsables de mantener el embarazo, contribuyen al crecimiento y desarrollo normal del bebé. Los cambios hormonales pueden conducir a un aborto espontáneo y patologías en el desarrollo. Los análisis de sangre para HCG, estriol, progesterona son los indicados en estos casos. Las dos primeras hormonas se determinan durante el segundo examen prenatal, y el nivel de progesterona es muy importante tanto en las primeras etapas del embarazo ya que favorece la formación del feto como al final del período de gestación para conocer la condición y funcionamiento de la placenta.
Para desarrollar adecuadamente los órganos internos del niño, se necesita una cantidad suficiente de hormonas tiroideas. Se pueden determinar en la sangre de una mujer embarazada como T4 libre (tiroxina) y T3 (triyodotironina). Los análisis de T3 y T4 no se prescribirán a todas las mujeres durante el embarazo sino solo a aquellas que hayan tenido problemas con la glándula tiroidea antes, asi como cuando surjan dichos problemas durante el embarazo.
Un análisis habitual es el lactógeno placentario. Esta hormona produce la placenta en sí misma, normalmente aumenta por semanas de embarazo, por lo que su disminución puede ser un signo de insuficiencia placentaria. La concentración de prolactina también se evalúa.
De gran importancia para la salud reproductiva de la futura madre es la hormona estradiol, que es responsable del funcionamiento normal de los ovarios, las trompas de Falopio y del propio útero. Cuanto más cerca del parto esta la madre, mayor es la concentración de estradiol. Es peligroso no tanto el exceso de esta hormona como su deficiencia, ya que está puede conducir a la interrupción del embarazo y otras consecuencias graves.
En algunos casos se requiere determinar el nivel de la hormona sexual masculina testosterona en la sangre de una mujer embarazada. Esta hormona, aunque se considera que es masculina, está presente con cierta concentración en las mujeres, y durante el embarazo el nivel aumenta. Además, a veces existe la necesidad de determinar la llamada hormona AMT- antimulylerovoy, importante para la función reproductiva de la sustancia. Tal análisis a menudo se prescribe a las mujeres antes y después de la Fecundación In Vitro, así como a las mujeres embarazadas que tienen un historial de intentos infructuosos de convertirse en madres tales como abortos espontáneos y embarazos rígidos.
Todas las pruebas para determinar el equilibrio hormonal se deben tomar por la mañana antes de comer, 8 horas antes, no consuma alimentos grasos, no puede fumar durante una hora. Se toma una muestra de sangre de la vena. Los resultados de las pruebas pueden verse afectados por muchos factores, desde los medicamentos que toma una mujer hasta el estrés severo que está experimentando. También vale la pena abstenerse temporalmente de la donación de sangre si recientemente ha padecido alguna enfermedad infecciosa.
Análisis bioquímico de sangre
Este método de diagnóstico de laboratorio común le permite tener una idea bastante precisa de cómo funcionan los órganos internos y cómo procesa el metabolismo. El moderno desarrollo de los laboratorios permite establecer en una muestra de sangre venosa varias docenas de indicadores diferentes.
Durante el embarazo, las pruebas de laboratorio para el estudio bioquímico determina el nivel de glucosa, el nivel de urea, la creatinina, la proteína total, el hierro, la bilirrubina, el colesterol, la homocisteína y la ferritina. Por lo tanto, la concentración de bilirrubina puede referirse al estado y funcionamiento del hígado, y la urea y la creatinina indican la funcionalidad y la salud de los riñones y de todo el sistema excretor. La AST (aspartato aminotransferasa) y la ALT (alanina aminotransferasa) son enzimas que, por su nivel, "señalan" posibles alteraciones del corazón y el hígado, respectivamente.
La proteína C-reactiva puede ser un signo de inflamación en el cuerpo de una mujer embarazada. Además, el método bioquímico de investigación le permite determinar el contenido de calcio y potasio, sodio y cloruro en la sangre, que son tan necesarios durante el período de gestación del bebé.
Si le indican dicho análisis, debe hacerlo de inmediato. Debe asistir al laboratorio para realizar estas pruebas con el estómago vacío, preferiblemente de 2 a 3 días antes no consuma alimentos fritos, grasas, especias y dulces.
Determinación de la coagulación de la sangre
Este es un grupo completo de pruebas, que deben realizarse, sobre todo porque el resultado y éxito del parto depende de esto. La capacidad de coagulación de la sangre no permite que una mujer muera durante el parto, porque la pérdida de sangre en ese momento es bastante grande. Por una serie de razones, la sangre de una futura madre puede tener una mayor o menor capacidad de coagulación. Esto se verifica tanto al comienzo del embarazo como al final, justo antes del parto.
El principal peligro en el parto es la hemorragia uterina abundante, que puede ocurrir después del "nacimiento". Desde el segundo trimestre, la sangre se vuelve "más gruesa", lista para aumentar los coágulos de sangre cuando sea necesario.
Durante el embarazo, dicho análisis se practica varias veces, al principio, en el medio e inmediatamente antes del parto. Los principales índices son APTT (tiempo requerido para la coagulación), niveles de plaquetas y fibrinógeno, anticoagulante lúpico.
El Coagulograma incluye tiempo de protrombina (INR). Dentro del alcance del examen, se determina el tiempo necesario para la formación del coágulo. Normalmente, es de 17 a 20 segundos.
La concentración de complejo de fibrina-monómero soluble en XRF también se determina. El resultado de este valor es importante para diagnosticar problemas de desarrollo o envejecimiento prematuro de la placenta. Y dado que los monómeros de fibrina no aumentan por sí solos, generalmente están asociados con el número de plaquetas, también se realiza un tromboelastograma (TEG). La hemostasia es un mecanismo de defensa del organismo, el equilibrio en la composición de la sangre, que no le permite espesar excesivamente o licuarse, es muy importante.
Cualquier alteración requiere una pronta intervención médica.
Análisis para la hepatitis B y C
La hepatitis en mujeres embarazadas a menudo ocurre sin síntomas, pero el efecto de los virus en el bebé puede ser devastador, y la probabilidad de infección intrauterina es menor que la probabilidad de infección en el proceso del parto. Lo insidioso de la hepatitis radica en el hecho de que una mujer no puede adivinar la enfermedad y no la asocia con las relaciones sexuales recientes, la visita al dentista, la perforación, la ingesta de leche y las ostras.
La hepatitis C es más peligrosa que la hepatitis B, ya que a menudo conduce a una infección intrauterina en el feto, así como a la muerte del bebé tanto en el útero como en las primeras horas después del nacimiento. Para muchas futuras madres, el resultado positivo de este análisis de sangre de laboratorio es inesperado.
Por lo tanto, no se niegue a someterse a dicho diagnóstico, ya que no requiere una visita por separado al laboratorio; se tomará una muestra de sangre para realizar los análisis bioquímicos o clínicos.
Si el resultado es dudoso, falso positivo o falso negativo, el diagnóstico se repite.
Análisis para sífilis y VIH
Para evitar que el niño se infecte con el virus de la inmunodeficiencia humana, se realiza un tratamiento especial con medicamentos antirretrovirales durante el embarazo. En este caso, la probabilidad de infección en el bebé es menos del uno por ciento. Pero para comenzar dicho tratamiento y conducir correctamente el embarazo, el médico debe estar seguro del estado del VIH de la mujer embarazada.
El análisis se realiza dos veces durante el embarazo. Esto se debe a que el período de incubación, es de 3 meses y, por lo tanto, al comienzo del embarazo, cuando se examina a una mujer embarazada, el análisis puede ser negativo y ya a las 30 semanas se vuelve positivo.
En pruebas de laboratorio, los anticuerpos contra el VIH se determinan en la sangre de la futura madre. En la norma, no debería ser así. El análisis de la sífilis también se lleva a cabo repetidamente durante el período de gestación del bebé. Esto también se debe a la duración del período de incubación de la enfermedad.
La sífilis durante el embarazo es peligrosa, ya que puede provocar un aborto espontáneo, un nacimiento prematuro o una infección intrauterina del bebé. Para decir con seguridad si existe contagio de sífilis, es dificil hacerlo. Incluso si todos sus contactos sexuales están bajo control, no se puede decir lo mismo acerca de su compañero, además, la enfermedad se transmite tambien en el hogar. La sífilis no siempre puede determinarse en el tiempo conveniente para su control.
La prueba de sangre para esta desagradable enfermedad venérea se realiza por métodos como la microreacción de precipitación o una reacción de Wasserman. El segundo método se hizo más generalizado. Ambos durante el embarazo pueden dar resultados falsos positivos, sumiendo a la futura madre en un estado de shock. Desafortunadamente, durante el embarazo esto sucede a menudo. Solo un examen adicional ayudará a determinar si hay sífilis.
Se recomienda realizar estas pruebas en ayunas. La muestra de sangre se toma de la vena. A menudo, el análisis se combina con la recolección de material para la investigación de otras infecciones.
Análisis de infección por TORCH
TORCH es la abreviatura de un grupo de examenes de sangre, seguida de las letras mayúsculas de los nombres latinos de las infecciones más comunes y más peligrosas para las futuras mamás como la toxoplasmosis, rubéola, VIH y herpes. Si una mujer ha sufrido alguna de estas enfermedades antes del embarazo, en su sangre se detectarán anticuerpos como IgG, que indican la presencia de anticuerpos contra estas infecciones. Por lo tanto, el niño también puede ser afectado.
Si se encuentran anticuerpos en la sangre característicos de la fase activa a la respuesta inmune (IgM e IgA), la mujer necesita urgentemente la ayuda de un especialista en enfermedades infecciosas y, posiblemente, la interrupción del embarazo por razones médicas. Tales anticuerpos sugieren que la mujer está enferma con estas dolencias, y esto en la mayoría de las veces aumenta la probabilidad de anomalías en el desarrollo del bebé, su muerte o el nacimiento de una persona discapacitada.
Se tomarán muestras de sangre para la rubéola, toxoplasmosis, herpes viral y citomegilovirus. No es necesario que la futura madre este en ayunas, es decir, no debe dejar de comer para practicar estos examenes.
Pruebas adicionales
Además de los análisis que pueden prescribirse y realizarse en consulta a la mujer embarazada, a veces es necesario realizar estudios adicionales. Estos incluyen el complejo IPD (diagnóstico prenatal invasivo). Por lo general, se lleva a cabo en laboratorios de centros médicos genéticos.
Le permite determinar con gran precisión si el bebé está sano. Se puede referir a una mujer a hacerse tales exámenes, los resultados de la primera y la segunda exploración pueden mostrar riesgos extremadamente altos del nacimiento de un niño con anomalías cromosómicas.
Primero, la mujer recibe asesoramiento, es referida a un genetista y este le confirmará o refutará los alarmantes resultados de la evaluación.
Una biopsia coriónica es un estudio que se puede programar en la fecha más temprana posible, ya en las 10 o 12 semanas. A través del cuello uterino mediante un catéter especial o mediante una punción con una aguja larga en la pared abdominal anterior, se toma una muestra del tejido del corion. Este estudio permite con una probabilidad del 99% establecer el síndrome de Down de un bebé y otras anormalidades cromosómicas congénitas, defectos del tubo neural, enfermedades hereditarias, hemofilia, el sexo del niño e incluso establecer la paternidad, si es necesario.
En el método plus la conclusión se prepara en pocos días y, en caso de confirmación de un diagnóstico poco alentador, la mujer y sus parientes tienen tiempo para decidir sobre el futuro del embarazo, dejar al niño con una patología o interrumpir el embarazo por razones médicas.
El menor riesgo de la biopsia es la infección de las membranas fetales, el propio embrión, así como la aparición de hemorragias y la interrupción del embarazo. En una mujer con un factor Rh negativo, el diagnóstico invasivo puede provocar el desarrollo de un conflicto. Los riesgos se estiman de 2 a 5%.
En el segundo trimestre, se puede realizar una placentocentesis en la futura madre, tomando una muestra de tejido placentario para un análisis genético similar al método antes descrito. En las 15 o 16 semanas para el cálculo del termino obstétrico, a una mujer se le puede realizar un análisis de líquido amniótico (amniocentesis).
La amniocentesis, el fluido fetal es extraído por una aguja larga a través de la pared abdominal anterior. El procedimiento se monitorea a traves del escáner de ultrasonido. Los malestares y dolores de las mujeres se detienen con anestesia local o general. Este análisis se practica no solo a quienes tienen altos riesgos de tener un hijo con enfermedades genéticas, sino también a mujeres que tienen una alta denominación de anticuerpos en la sangre, ya que el método permitirá establecer la naturaleza y el curso del conflicto de Rhesus. También en muejres embarazadas de las que su médico tiene sospecha de hipoxia fetal severa.
El riesgo de sufrir daños severos en el organismo de la mujer embarazada y su bebé es menor en este caso que con la biopsia coriónica. Se estima en aproximadamente de 1 a 3%. La desventaja del método es su duración, a veces el resultado se tarda hasta 6 semanas.
En el segundo trimestre, a partir de las 18 semanas, es posible realizar una cordocentesis, una muestra sanguinea del cordón umbilical del bebé. Se "extrae" de la misma manera, a través de la pared abdominal anterior. Desde la mitad del embarazo, también se puede realizar una biopsia de los tejidos del bebé. Es el método más traumático, la fetoscopia es la causa del 8 al 10% de los casos que conducen al aborto espontáneo. Se inserta una sonda flexible en el útero y se examina cuidadosamente al niño desde el monitor. Puede realizar este procedimiento a la edad de 18 a 19 semanas de embarazo, pero rara vez se prescribe el procedimiento por razones comprensibles.
Los métodos no invasivos no son particularmente precisos, pero son menos peligrosos para la futura madre y el bebé. Entre las formas precisas y no invasivas para conocer todo sobre la salud del bebé, solo se puede realizar una prueba de ADN no invasiva. Se lleva a cabo en clínicas genéticas especiales y centros médicos. En la sangre de la mujer embarazada, se identifican y aíslan los glóbulos rojos del bebé, que aparecen en ella a partir de la octava semana de embarazo. Luego, en las células sanguíneas del niño, se aisla su ADN único, lo que permite juzgar con precisión hasta de un 98 a un 99% si hay patologías y anomalías en el desarrollo. Este análisis es muy costoso.
Conclusión
Los análisis que debe realizarse la mujer durante el embarazo se pueden prescribir de diferentes maneras, todo depende de cómo se desarrolla el niño. Todos ellos, durante una cita con el médico, a excepción de una prueba innovadora de ADN no invasivo, se lleva a cabo a la futura madre completamente gratis. Sin embargo, el derecho de la mujer es elegir un laboratorio o clínica donde pueda ser examinada, y si no elige un laboratorio de consulta regular, las pruebas deberán pagarse de acuerdo a los precios de la clínica elegida.
En el siguiente video, encontrará un calendario por semana de embarazo y una lista de las pruebas necesarias.
Este método de diagnóstico de laboratorio común le permite tener una idea bastante precisa de cómo funcionan los órganos internos y cómo procesa el metabolismo. El moderno desarrollo de los laboratorios permite establecer en una muestra de sangre venosa varias docenas de indicadores diferentes.
Durante el embarazo, las pruebas de laboratorio para el estudio bioquímico determina el nivel de glucosa, el nivel de urea, la creatinina, la proteína total, el hierro, la bilirrubina, el colesterol, la homocisteína y la ferritina. Por lo tanto, la concentración de bilirrubina puede referirse al estado y funcionamiento del hígado, y la urea y la creatinina indican la funcionalidad y la salud de los riñones y de todo el sistema excretor. La AST (aspartato aminotransferasa) y la ALT (alanina aminotransferasa) son enzimas que, por su nivel, "señalan" posibles alteraciones del corazón y el hígado, respectivamente.
La proteína C-reactiva puede ser un signo de inflamación en el cuerpo de una mujer embarazada. Además, el método bioquímico de investigación le permite determinar el contenido de calcio y potasio, sodio y cloruro en la sangre, que son tan necesarios durante el período de gestación del bebé.
Si le indican dicho análisis, debe hacerlo de inmediato. Debe asistir al laboratorio para realizar estas pruebas con el estómago vacío, preferiblemente de 2 a 3 días antes no consuma alimentos fritos, grasas, especias y dulces.
Este es un grupo completo de pruebas, que deben realizarse, sobre todo porque el resultado y éxito del parto depende de esto. La capacidad de coagulación de la sangre no permite que una mujer muera durante el parto, porque la pérdida de sangre en ese momento es bastante grande. Por una serie de razones, la sangre de una futura madre puede tener una mayor o menor capacidad de coagulación. Esto se verifica tanto al comienzo del embarazo como al final, justo antes del parto.
El principal peligro en el parto es la hemorragia uterina abundante, que puede ocurrir después del "nacimiento". Desde el segundo trimestre, la sangre se vuelve "más gruesa", lista para aumentar los coágulos de sangre cuando sea necesario.
Durante el embarazo, dicho análisis se practica varias veces, al principio, en el medio e inmediatamente antes del parto. Los principales índices son APTT (tiempo requerido para la coagulación), niveles de plaquetas y fibrinógeno, anticoagulante lúpico.
El Coagulograma incluye tiempo de protrombina (INR). Dentro del alcance del examen, se determina el tiempo necesario para la formación del coágulo. Normalmente, es de 17 a 20 segundos.
La concentración de complejo de fibrina-monómero soluble en XRF también se determina. El resultado de este valor es importante para diagnosticar problemas de desarrollo o envejecimiento prematuro de la placenta. Y dado que los monómeros de fibrina no aumentan por sí solos, generalmente están asociados con el número de plaquetas, también se realiza un tromboelastograma (TEG). La hemostasia es un mecanismo de defensa del organismo, el equilibrio en la composición de la sangre, que no le permite espesar excesivamente o licuarse, es muy importante.
Cualquier alteración requiere una pronta intervención médica.
Análisis para la hepatitis B y C
La hepatitis en mujeres embarazadas a menudo ocurre sin síntomas, pero el efecto de los virus en el bebé puede ser devastador, y la probabilidad de infección intrauterina es menor que la probabilidad de infección en el proceso del parto. Lo insidioso de la hepatitis radica en el hecho de que una mujer no puede adivinar la enfermedad y no la asocia con las relaciones sexuales recientes, la visita al dentista, la perforación, la ingesta de leche y las ostras.
La hepatitis C es más peligrosa que la hepatitis B, ya que a menudo conduce a una infección intrauterina en el feto, así como a la muerte del bebé tanto en el útero como en las primeras horas después del nacimiento. Para muchas futuras madres, el resultado positivo de este análisis de sangre de laboratorio es inesperado.
Por lo tanto, no se niegue a someterse a dicho diagnóstico, ya que no requiere una visita por separado al laboratorio; se tomará una muestra de sangre para realizar los análisis bioquímicos o clínicos.
Si el resultado es dudoso, falso positivo o falso negativo, el diagnóstico se repite.
Análisis para sífilis y VIH
Para evitar que el niño se infecte con el virus de la inmunodeficiencia humana, se realiza un tratamiento especial con medicamentos antirretrovirales durante el embarazo. En este caso, la probabilidad de infección en el bebé es menos del uno por ciento. Pero para comenzar dicho tratamiento y conducir correctamente el embarazo, el médico debe estar seguro del estado del VIH de la mujer embarazada.
El análisis se realiza dos veces durante el embarazo. Esto se debe a que el período de incubación, es de 3 meses y, por lo tanto, al comienzo del embarazo, cuando se examina a una mujer embarazada, el análisis puede ser negativo y ya a las 30 semanas se vuelve positivo.
En pruebas de laboratorio, los anticuerpos contra el VIH se determinan en la sangre de la futura madre. En la norma, no debería ser así. El análisis de la sífilis también se lleva a cabo repetidamente durante el período de gestación del bebé. Esto también se debe a la duración del período de incubación de la enfermedad.
La sífilis durante el embarazo es peligrosa, ya que puede provocar un aborto espontáneo, un nacimiento prematuro o una infección intrauterina del bebé. Para decir con seguridad si existe contagio de sífilis, es dificil hacerlo. Incluso si todos sus contactos sexuales están bajo control, no se puede decir lo mismo acerca de su compañero, además, la enfermedad se transmite tambien en el hogar. La sífilis no siempre puede determinarse en el tiempo conveniente para su control.
La prueba de sangre para esta desagradable enfermedad venérea se realiza por métodos como la microreacción de precipitación o una reacción de Wasserman. El segundo método se hizo más generalizado. Ambos durante el embarazo pueden dar resultados falsos positivos, sumiendo a la futura madre en un estado de shock. Desafortunadamente, durante el embarazo esto sucede a menudo. Solo un examen adicional ayudará a determinar si hay sífilis.
Se recomienda realizar estas pruebas en ayunas. La muestra de sangre se toma de la vena. A menudo, el análisis se combina con la recolección de material para la investigación de otras infecciones.
Análisis de infección por TORCH
TORCH es la abreviatura de un grupo de examenes de sangre, seguida de las letras mayúsculas de los nombres latinos de las infecciones más comunes y más peligrosas para las futuras mamás como la toxoplasmosis, rubéola, VIH y herpes. Si una mujer ha sufrido alguna de estas enfermedades antes del embarazo, en su sangre se detectarán anticuerpos como IgG, que indican la presencia de anticuerpos contra estas infecciones. Por lo tanto, el niño también puede ser afectado.
Si se encuentran anticuerpos en la sangre característicos de la fase activa a la respuesta inmune (IgM e IgA), la mujer necesita urgentemente la ayuda de un especialista en enfermedades infecciosas y, posiblemente, la interrupción del embarazo por razones médicas. Tales anticuerpos sugieren que la mujer está enferma con estas dolencias, y esto en la mayoría de las veces aumenta la probabilidad de anomalías en el desarrollo del bebé, su muerte o el nacimiento de una persona discapacitada.
Se tomarán muestras de sangre para la rubéola, toxoplasmosis, herpes viral y citomegilovirus. No es necesario que la futura madre este en ayunas, es decir, no debe dejar de comer para practicar estos examenes.
Pruebas adicionales
Además de los análisis que pueden prescribirse y realizarse en consulta a la mujer embarazada, a veces es necesario realizar estudios adicionales. Estos incluyen el complejo IPD (diagnóstico prenatal invasivo). Por lo general, se lleva a cabo en laboratorios de centros médicos genéticos.
Le permite determinar con gran precisión si el bebé está sano. Se puede referir a una mujer a hacerse tales exámenes, los resultados de la primera y la segunda exploración pueden mostrar riesgos extremadamente altos del nacimiento de un niño con anomalías cromosómicas.
Primero, la mujer recibe asesoramiento, es referida a un genetista y este le confirmará o refutará los alarmantes resultados de la evaluación.
Una biopsia coriónica es un estudio que se puede programar en la fecha más temprana posible, ya en las 10 o 12 semanas. A través del cuello uterino mediante un catéter especial o mediante una punción con una aguja larga en la pared abdominal anterior, se toma una muestra del tejido del corion. Este estudio permite con una probabilidad del 99% establecer el síndrome de Down de un bebé y otras anormalidades cromosómicas congénitas, defectos del tubo neural, enfermedades hereditarias, hemofilia, el sexo del niño e incluso establecer la paternidad, si es necesario.
En el método plus la conclusión se prepara en pocos días y, en caso de confirmación de un diagnóstico poco alentador, la mujer y sus parientes tienen tiempo para decidir sobre el futuro del embarazo, dejar al niño con una patología o interrumpir el embarazo por razones médicas.
El menor riesgo de la biopsia es la infección de las membranas fetales, el propio embrión, así como la aparición de hemorragias y la interrupción del embarazo. En una mujer con un factor Rh negativo, el diagnóstico invasivo puede provocar el desarrollo de un conflicto. Los riesgos se estiman de 2 a 5%.
En el segundo trimestre, se puede realizar una placentocentesis en la futura madre, tomando una muestra de tejido placentario para un análisis genético similar al método antes descrito. En las 15 o 16 semanas para el cálculo del termino obstétrico, a una mujer se le puede realizar un análisis de líquido amniótico (amniocentesis).
La amniocentesis, el fluido fetal es extraído por una aguja larga a través de la pared abdominal anterior. El procedimiento se monitorea a traves del escáner de ultrasonido. Los malestares y dolores de las mujeres se detienen con anestesia local o general. Este análisis se practica no solo a quienes tienen altos riesgos de tener un hijo con enfermedades genéticas, sino también a mujeres que tienen una alta denominación de anticuerpos en la sangre, ya que el método permitirá establecer la naturaleza y el curso del conflicto de Rhesus. También en muejres embarazadas de las que su médico tiene sospecha de hipoxia fetal severa.
El riesgo de sufrir daños severos en el organismo de la mujer embarazada y su bebé es menor en este caso que con la biopsia coriónica. Se estima en aproximadamente de 1 a 3%. La desventaja del método es su duración, a veces el resultado se tarda hasta 6 semanas.
En el segundo trimestre, a partir de las 18 semanas, es posible realizar una cordocentesis, una muestra sanguinea del cordón umbilical del bebé. Se "extrae" de la misma manera, a través de la pared abdominal anterior. Desde la mitad del embarazo, también se puede realizar una biopsia de los tejidos del bebé. Es el método más traumático, la fetoscopia es la causa del 8 al 10% de los casos que conducen al aborto espontáneo. Se inserta una sonda flexible en el útero y se examina cuidadosamente al niño desde el monitor. Puede realizar este procedimiento a la edad de 18 a 19 semanas de embarazo, pero rara vez se prescribe el procedimiento por razones comprensibles.
Los métodos no invasivos no son particularmente precisos, pero son menos peligrosos para la futura madre y el bebé. Entre las formas precisas y no invasivas para conocer todo sobre la salud del bebé, solo se puede realizar una prueba de ADN no invasiva. Se lleva a cabo en clínicas genéticas especiales y centros médicos. En la sangre de la mujer embarazada, se identifican y aíslan los glóbulos rojos del bebé, que aparecen en ella a partir de la octava semana de embarazo. Luego, en las células sanguíneas del niño, se aisla su ADN único, lo que permite juzgar con precisión hasta de un 98 a un 99% si hay patologías y anomalías en el desarrollo. Este análisis es muy costoso.
Conclusión
Los análisis que debe realizarse la mujer durante el embarazo se pueden prescribir de diferentes maneras, todo depende de cómo se desarrolla el niño. Todos ellos, durante una cita con el médico, a excepción de una prueba innovadora de ADN no invasivo, se lleva a cabo a la futura madre completamente gratis. Sin embargo, el derecho de la mujer es elegir un laboratorio o clínica donde pueda ser examinada, y si no elige un laboratorio de consulta regular, las pruebas deberán pagarse de acuerdo a los precios de la clínica elegida.
En el siguiente video, encontrará un calendario por semana de embarazo y una lista de las pruebas necesarias.
La hepatitis en mujeres embarazadas a menudo ocurre sin síntomas, pero el efecto de los virus en el bebé puede ser devastador, y la probabilidad de infección intrauterina es menor que la probabilidad de infección en el proceso del parto. Lo insidioso de la hepatitis radica en el hecho de que una mujer no puede adivinar la enfermedad y no la asocia con las relaciones sexuales recientes, la visita al dentista, la perforación, la ingesta de leche y las ostras.
La hepatitis C es más peligrosa que la hepatitis B, ya que a menudo conduce a una infección intrauterina en el feto, así como a la muerte del bebé tanto en el útero como en las primeras horas después del nacimiento. Para muchas futuras madres, el resultado positivo de este análisis de sangre de laboratorio es inesperado.
Por lo tanto, no se niegue a someterse a dicho diagnóstico, ya que no requiere una visita por separado al laboratorio; se tomará una muestra de sangre para realizar los análisis bioquímicos o clínicos.
Si el resultado es dudoso, falso positivo o falso negativo, el diagnóstico se repite.
Para evitar que el niño se infecte con el virus de la inmunodeficiencia humana, se realiza un tratamiento especial con medicamentos antirretrovirales durante el embarazo. En este caso, la probabilidad de infección en el bebé es menos del uno por ciento. Pero para comenzar dicho tratamiento y conducir correctamente el embarazo, el médico debe estar seguro del estado del VIH de la mujer embarazada.
El análisis se realiza dos veces durante el embarazo. Esto se debe a que el período de incubación, es de 3 meses y, por lo tanto, al comienzo del embarazo, cuando se examina a una mujer embarazada, el análisis puede ser negativo y ya a las 30 semanas se vuelve positivo.
En pruebas de laboratorio, los anticuerpos contra el VIH se determinan en la sangre de la futura madre. En la norma, no debería ser así. El análisis de la sífilis también se lleva a cabo repetidamente durante el período de gestación del bebé. Esto también se debe a la duración del período de incubación de la enfermedad.
La sífilis durante el embarazo es peligrosa, ya que puede provocar un aborto espontáneo, un nacimiento prematuro o una infección intrauterina del bebé. Para decir con seguridad si existe contagio de sífilis, es dificil hacerlo. Incluso si todos sus contactos sexuales están bajo control, no se puede decir lo mismo acerca de su compañero, además, la enfermedad se transmite tambien en el hogar. La sífilis no siempre puede determinarse en el tiempo conveniente para su control.
La prueba de sangre para esta desagradable enfermedad venérea se realiza por métodos como la microreacción de precipitación o una reacción de Wasserman. El segundo método se hizo más generalizado. Ambos durante el embarazo pueden dar resultados falsos positivos, sumiendo a la futura madre en un estado de shock. Desafortunadamente, durante el embarazo esto sucede a menudo. Solo un examen adicional ayudará a determinar si hay sífilis.
Se recomienda realizar estas pruebas en ayunas. La muestra de sangre se toma de la vena. A menudo, el análisis se combina con la recolección de material para la investigación de otras infecciones.
Análisis de infección por TORCH
TORCH es la abreviatura de un grupo de examenes de sangre, seguida de las letras mayúsculas de los nombres latinos de las infecciones más comunes y más peligrosas para las futuras mamás como la toxoplasmosis, rubéola, VIH y herpes. Si una mujer ha sufrido alguna de estas enfermedades antes del embarazo, en su sangre se detectarán anticuerpos como IgG, que indican la presencia de anticuerpos contra estas infecciones. Por lo tanto, el niño también puede ser afectado.
Si se encuentran anticuerpos en la sangre característicos de la fase activa a la respuesta inmune (IgM e IgA), la mujer necesita urgentemente la ayuda de un especialista en enfermedades infecciosas y, posiblemente, la interrupción del embarazo por razones médicas. Tales anticuerpos sugieren que la mujer está enferma con estas dolencias, y esto en la mayoría de las veces aumenta la probabilidad de anomalías en el desarrollo del bebé, su muerte o el nacimiento de una persona discapacitada.
Se tomarán muestras de sangre para la rubéola, toxoplasmosis, herpes viral y citomegilovirus. No es necesario que la futura madre este en ayunas, es decir, no debe dejar de comer para practicar estos examenes.
Pruebas adicionales
Además de los análisis que pueden prescribirse y realizarse en consulta a la mujer embarazada, a veces es necesario realizar estudios adicionales. Estos incluyen el complejo IPD (diagnóstico prenatal invasivo). Por lo general, se lleva a cabo en laboratorios de centros médicos genéticos.
Le permite determinar con gran precisión si el bebé está sano. Se puede referir a una mujer a hacerse tales exámenes, los resultados de la primera y la segunda exploración pueden mostrar riesgos extremadamente altos del nacimiento de un niño con anomalías cromosómicas.
Primero, la mujer recibe asesoramiento, es referida a un genetista y este le confirmará o refutará los alarmantes resultados de la evaluación.
Una biopsia coriónica es un estudio que se puede programar en la fecha más temprana posible, ya en las 10 o 12 semanas. A través del cuello uterino mediante un catéter especial o mediante una punción con una aguja larga en la pared abdominal anterior, se toma una muestra del tejido del corion. Este estudio permite con una probabilidad del 99% establecer el síndrome de Down de un bebé y otras anormalidades cromosómicas congénitas, defectos del tubo neural, enfermedades hereditarias, hemofilia, el sexo del niño e incluso establecer la paternidad, si es necesario.
En el método plus la conclusión se prepara en pocos días y, en caso de confirmación de un diagnóstico poco alentador, la mujer y sus parientes tienen tiempo para decidir sobre el futuro del embarazo, dejar al niño con una patología o interrumpir el embarazo por razones médicas.
El menor riesgo de la biopsia es la infección de las membranas fetales, el propio embrión, así como la aparición de hemorragias y la interrupción del embarazo. En una mujer con un factor Rh negativo, el diagnóstico invasivo puede provocar el desarrollo de un conflicto. Los riesgos se estiman de 2 a 5%.
En el segundo trimestre, se puede realizar una placentocentesis en la futura madre, tomando una muestra de tejido placentario para un análisis genético similar al método antes descrito. En las 15 o 16 semanas para el cálculo del termino obstétrico, a una mujer se le puede realizar un análisis de líquido amniótico (amniocentesis).
La amniocentesis, el fluido fetal es extraído por una aguja larga a través de la pared abdominal anterior. El procedimiento se monitorea a traves del escáner de ultrasonido. Los malestares y dolores de las mujeres se detienen con anestesia local o general. Este análisis se practica no solo a quienes tienen altos riesgos de tener un hijo con enfermedades genéticas, sino también a mujeres que tienen una alta denominación de anticuerpos en la sangre, ya que el método permitirá establecer la naturaleza y el curso del conflicto de Rhesus. También en muejres embarazadas de las que su médico tiene sospecha de hipoxia fetal severa.
El riesgo de sufrir daños severos en el organismo de la mujer embarazada y su bebé es menor en este caso que con la biopsia coriónica. Se estima en aproximadamente de 1 a 3%. La desventaja del método es su duración, a veces el resultado se tarda hasta 6 semanas.
En el segundo trimestre, a partir de las 18 semanas, es posible realizar una cordocentesis, una muestra sanguinea del cordón umbilical del bebé. Se "extrae" de la misma manera, a través de la pared abdominal anterior. Desde la mitad del embarazo, también se puede realizar una biopsia de los tejidos del bebé. Es el método más traumático, la fetoscopia es la causa del 8 al 10% de los casos que conducen al aborto espontáneo. Se inserta una sonda flexible en el útero y se examina cuidadosamente al niño desde el monitor. Puede realizar este procedimiento a la edad de 18 a 19 semanas de embarazo, pero rara vez se prescribe el procedimiento por razones comprensibles.
Los métodos no invasivos no son particularmente precisos, pero son menos peligrosos para la futura madre y el bebé. Entre las formas precisas y no invasivas para conocer todo sobre la salud del bebé, solo se puede realizar una prueba de ADN no invasiva. Se lleva a cabo en clínicas genéticas especiales y centros médicos. En la sangre de la mujer embarazada, se identifican y aíslan los glóbulos rojos del bebé, que aparecen en ella a partir de la octava semana de embarazo. Luego, en las células sanguíneas del niño, se aisla su ADN único, lo que permite juzgar con precisión hasta de un 98 a un 99% si hay patologías y anomalías en el desarrollo. Este análisis es muy costoso.
Conclusión
Los análisis que debe realizarse la mujer durante el embarazo se pueden prescribir de diferentes maneras, todo depende de cómo se desarrolla el niño. Todos ellos, durante una cita con el médico, a excepción de una prueba innovadora de ADN no invasivo, se lleva a cabo a la futura madre completamente gratis. Sin embargo, el derecho de la mujer es elegir un laboratorio o clínica donde pueda ser examinada, y si no elige un laboratorio de consulta regular, las pruebas deberán pagarse de acuerdo a los precios de la clínica elegida.
En el siguiente video, encontrará un calendario por semana de embarazo y una lista de las pruebas necesarias.
TORCH es la abreviatura de un grupo de examenes de sangre, seguida de las letras mayúsculas de los nombres latinos de las infecciones más comunes y más peligrosas para las futuras mamás como la toxoplasmosis, rubéola, VIH y herpes. Si una mujer ha sufrido alguna de estas enfermedades antes del embarazo, en su sangre se detectarán anticuerpos como IgG, que indican la presencia de anticuerpos contra estas infecciones. Por lo tanto, el niño también puede ser afectado.
Si se encuentran anticuerpos en la sangre característicos de la fase activa a la respuesta inmune (IgM e IgA), la mujer necesita urgentemente la ayuda de un especialista en enfermedades infecciosas y, posiblemente, la interrupción del embarazo por razones médicas. Tales anticuerpos sugieren que la mujer está enferma con estas dolencias, y esto en la mayoría de las veces aumenta la probabilidad de anomalías en el desarrollo del bebé, su muerte o el nacimiento de una persona discapacitada.
Se tomarán muestras de sangre para la rubéola, toxoplasmosis, herpes viral y citomegilovirus. No es necesario que la futura madre este en ayunas, es decir, no debe dejar de comer para practicar estos examenes.
Además de los análisis que pueden prescribirse y realizarse en consulta a la mujer embarazada, a veces es necesario realizar estudios adicionales. Estos incluyen el complejo IPD (diagnóstico prenatal invasivo). Por lo general, se lleva a cabo en laboratorios de centros médicos genéticos.
Le permite determinar con gran precisión si el bebé está sano. Se puede referir a una mujer a hacerse tales exámenes, los resultados de la primera y la segunda exploración pueden mostrar riesgos extremadamente altos del nacimiento de un niño con anomalías cromosómicas.
Primero, la mujer recibe asesoramiento, es referida a un genetista y este le confirmará o refutará los alarmantes resultados de la evaluación.
Una biopsia coriónica es un estudio que se puede programar en la fecha más temprana posible, ya en las 10 o 12 semanas. A través del cuello uterino mediante un catéter especial o mediante una punción con una aguja larga en la pared abdominal anterior, se toma una muestra del tejido del corion. Este estudio permite con una probabilidad del 99% establecer el síndrome de Down de un bebé y otras anormalidades cromosómicas congénitas, defectos del tubo neural, enfermedades hereditarias, hemofilia, el sexo del niño e incluso establecer la paternidad, si es necesario.
En el método plus la conclusión se prepara en pocos días y, en caso de confirmación de un diagnóstico poco alentador, la mujer y sus parientes tienen tiempo para decidir sobre el futuro del embarazo, dejar al niño con una patología o interrumpir el embarazo por razones médicas.
El menor riesgo de la biopsia es la infección de las membranas fetales, el propio embrión, así como la aparición de hemorragias y la interrupción del embarazo. En una mujer con un factor Rh negativo, el diagnóstico invasivo puede provocar el desarrollo de un conflicto. Los riesgos se estiman de 2 a 5%.
En el segundo trimestre, se puede realizar una placentocentesis en la futura madre, tomando una muestra de tejido placentario para un análisis genético similar al método antes descrito. En las 15 o 16 semanas para el cálculo del termino obstétrico, a una mujer se le puede realizar un análisis de líquido amniótico (amniocentesis).
La amniocentesis, el fluido fetal es extraído por una aguja larga a través de la pared abdominal anterior. El procedimiento se monitorea a traves del escáner de ultrasonido. Los malestares y dolores de las mujeres se detienen con anestesia local o general. Este análisis se practica no solo a quienes tienen altos riesgos de tener un hijo con enfermedades genéticas, sino también a mujeres que tienen una alta denominación de anticuerpos en la sangre, ya que el método permitirá establecer la naturaleza y el curso del conflicto de Rhesus. También en muejres embarazadas de las que su médico tiene sospecha de hipoxia fetal severa.
El riesgo de sufrir daños severos en el organismo de la mujer embarazada y su bebé es menor en este caso que con la biopsia coriónica. Se estima en aproximadamente de 1 a 3%. La desventaja del método es su duración, a veces el resultado se tarda hasta 6 semanas.
En el segundo trimestre, a partir de las 18 semanas, es posible realizar una cordocentesis, una muestra sanguinea del cordón umbilical del bebé. Se "extrae" de la misma manera, a través de la pared abdominal anterior. Desde la mitad del embarazo, también se puede realizar una biopsia de los tejidos del bebé. Es el método más traumático, la fetoscopia es la causa del 8 al 10% de los casos que conducen al aborto espontáneo. Se inserta una sonda flexible en el útero y se examina cuidadosamente al niño desde el monitor. Puede realizar este procedimiento a la edad de 18 a 19 semanas de embarazo, pero rara vez se prescribe el procedimiento por razones comprensibles.
Los métodos no invasivos no son particularmente precisos, pero son menos peligrosos para la futura madre y el bebé. Entre las formas precisas y no invasivas para conocer todo sobre la salud del bebé, solo se puede realizar una prueba de ADN no invasiva. Se lleva a cabo en clínicas genéticas especiales y centros médicos. En la sangre de la mujer embarazada, se identifican y aíslan los glóbulos rojos del bebé, que aparecen en ella a partir de la octava semana de embarazo. Luego, en las células sanguíneas del niño, se aisla su ADN único, lo que permite juzgar con precisión hasta de un 98 a un 99% si hay patologías y anomalías en el desarrollo. Este análisis es muy costoso.
Conclusión
Los análisis que debe realizarse la mujer durante el embarazo se pueden prescribir de diferentes maneras, todo depende de cómo se desarrolla el niño. Todos ellos, durante una cita con el médico, a excepción de una prueba innovadora de ADN no invasivo, se lleva a cabo a la futura madre completamente gratis. Sin embargo, el derecho de la mujer es elegir un laboratorio o clínica donde pueda ser examinada, y si no elige un laboratorio de consulta regular, las pruebas deberán pagarse de acuerdo a los precios de la clínica elegida.
En el siguiente video, encontrará un calendario por semana de embarazo y una lista de las pruebas necesarias.