Dermatitis Atópica en Niños

- ¿Qué es?
- Causas
- Los factores provocadores
- Etapas del desarrollo de la enfermedad
- Clasificación
- Principales síntomas y signos
- Diagnóstico
- Principios de tratamiento básico
- Terapia de drogas
- Tratamiento local
- ¿Se permiten los procedimientos de agua?
- ¿Qué comer?
- ¿Cómo organizar el régimen del día?
- Posibilidades de tratamiento de sanatorio y spa
- Complicaciones
- ¿Se establece una discapacidad?
- Prevención de las exacerbaciones
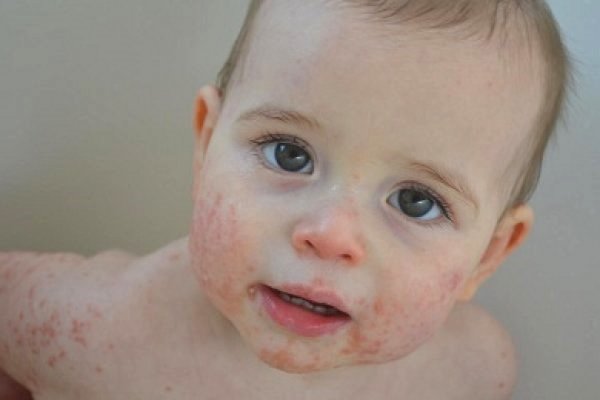
Todas las madres conocen a sus bebés, pero no todas conocen la dermatitis atópica. Esta enfermedad a menudo aparece en pocos días después del nacimiento del bebé y lo acompaña a lo largo de su vida. Los bebés diagnosticados con dermatitis atópica se ven en la necesidad de estar constantemente en contacto con un alergólogo. Controlar el desarrollo de la enfermedad ayudará obtener mayor conocimiento y nuevos avances sobre la misma.
¿Qué es?
La dermatitis atópica se debe a una reacción alérgica severa en la piel. Se caracteriza por la aparición de piel seca, descamada e irritable y que evoluciona a modo de brotes, durante los cuales los síntomas son más molestos. No todos los niños la padecen. No siempre se debe a una reacción alérgica, con frecuencia se asocia con otras alteraciones. Esta enfermedad tiene una tendencia genética.
Los científicos han establecido un patrón genético que puede estar involucrado en su desarrollo, sin embargo, el principal gen asociado a este proceso puede ser una mutación. Estos genes causan mayor daño al organismo produciendo una serie de alteraciones. Como regla, tales manifestaciones pueden sufrirlas varios miembros de la familia a la vez.
La dermatitis atópica está relacionada con alteraciones genéticas e inmunológicas como respuesta del sistema inmune, siendo iniciada por ciertos factores desencadenantes. Esta reacción se acompaña de manifestaciones cutáneas y sistémicas graves. Diversas sustancias y aero-alergenos, alimentos, irritantes, estrés emocional y hábitos de higiene pueden actuar como agentes desencadenantes o provocadores. El desencadenante de la reacción de cada individuo va a depender de la predisposición genética y el nivel del sistema inmune.
Causas
Actualmente los científicos identifican más de mil causas diferentes que pueden conducir a la aparición de dermatitis atópica. En la mayoría de los casos, los agentes químicos son los agentes provocadores. Los científicos aún desconocen la causa exacta de esta enfermedad. Esto se debe a la codificación individual de genes en cada cuerpo humano.
Las investigaciones canadienses han demostrado una relación estadísticamente significativa entre la presencia de situaciones estresantes y la exacerbación de la enfermedad. Después de un fuerte esfuerzo psicoemocional o físico, el riesgo de una nueva exacerbación de la enfermedad aumenta en un 12-15%.
Entre las posibles causas, algunos científicos señalan la presencia de diferentes patologías en la piel. Los alérgenos son mucho más fáciles de ingresar al cuerpo de los niños cuando la integridad de la piel ha sido quebrantada, desencadenando una cascada de reacciones inflamatorias. Como resultado de esta larga enfermedad, la estructura de la piel cambia.
Los factores provocadores
Muchos factores pueden provocar la dermatitis atópica y todos los factores desencadenantes se pueden dividir en varias categorías. La mayoría de los agentes provocadores ingresan al cuerpo desde el exterior, lo cual representan más del 80% de los casos. Los factores internos provocadores son menos comunes. Usualmente estos casos de enfermedades son típicas en niños que presentan enfermedades crónicas.
Todos los factores que provocan una cascada de reacciones alérgicas se pueden dividir en varias categorías etiológicas:
- La ingestión de alérgenos alimentarios: Es una de las formas más comunes de la enfermedad. Los primeros casos pueden ocurrir en bebés mayores a seis meses. A la dieta del bebé en este momento se le agregan nuevos alimentos como parte de su complemento alimenticio. Los alérgenos activos en niños mayores son: los cítricos, el chocolate y los mariscos. Todas las frutas tropicales también pueden causar dermatitis atópica.
- Inhalación de polen de plantas y alergia a la floración: La incidencia máxima ocurre a la edad de 6-8 años. Por lo general, los bebés tienen una rinitis fuerte con abundante secreción, la respiración se altera, los ojos se irritan y se enrojecen. En el 20% de los niños se le unen a estos síntomas las erupciones en la piel y picazón pronunciada.
- Uso de medicamentos antibacterianos a largo plazo que tienen un efecto adverso en el sistema digestivo del niño: El 80% de la inmunidad se forma en el intestino. Las bacterias útiles ayudan a luchar contra la microflora externa y mejora la inmunidad. Con la administración prolongada de antibióticos, se forman la disbacteriosis y el síndrome del intestino o colon irritable. La microflora alterada evita la eliminación de alérgenos del cuerpo, lo que provoca exacerbaciones de enfermedades atópicas.
- Polvo doméstico, así como lana o animales muertos: En casos más raros, el desarrollo de dermatitis atópica se produce al contacto con productos textiles que contengan garrapatas. Dormir sobre almohadas de plumas puede darle a los niños "sueños infelices y desagradables" ya que le pueden causar fuertes erupciones cutáneas con picazón.
- La transición de sustituir la leche materna por la mezcla de alimento suplementario: Muchos niños con intolerancia a la lactosa pueden experimentar deficiencia de lactasa y con una predisposición genética: dermatitis atópica. Hay casos de enfermedades alérgicas de la piel ocasionadas por la introducción de mezclas de alimentos suplementarios que contienen en su composición rastros de nueces o soja.
- Todas las enfermedades que debilitan el sistema inmune del niño: Los bebés, que a menudo padecen resfriados, tienen más probabilidades de desarrollar dermatitis atópica. Si el bebé cose enferma con resfriados 3 a 4 veces al año los padres definitivamente deben llevarlo al alergólogo o inmunólogo. A menudo en los niños enfermos la tensión constante del sistema inmune puede conducir al desarrollo de reacciones alérgicas.
- Contacto con alérgenos químicos: Para un niño con una intolerancia individual o una tendencia a reacciones alérgicas, casi todos los compuestos químicos pueden actuar como un factor desencadenante. El mayor número de casos de dermatitis atópica ocurrieron durante el contacto con productos químicos domésticos. A menudo también existen reacciones alérgicas ocasionadas por el contacto con champús y otros productos de cuidado personal. Cuantos más aditivos aromáticos contenga el producto, mayor será el riesgo de desarrollar síntomas adversos en el bebé.
- Enfermedades parasitarias varias: Muy a menudo los niños con dermatitis atópica comienzan a tratarse sintomáticamente, olvidando de establecer la causa raíz de la enfermedad. Generalmente en los niños menores de 5 años, los gusanos y varios parásitos se convierten en los culpables del inicio de la enfermedad. Estos se alojan en los intestinos u otros órganos internos, liberan sustancias tóxicas que afectan negativamente el sistema inmune. Tales toxinas contribuyen al desarrollo del proceso inflamatorio en todas las capas de la piel.
- Disminución de la inmunidad en el contexto de una ecología desfavorable: Los niños que viven en ciudades tienen mayores probabilidades de tener dermatitis atópica que sus pares rurales. Muchos científicos explican esto. Al debilitar la inmunidad contra el trasfondo del impacto diario de factores ambientales adversos. La contaminación industrial del aire y el agua, una gran cantidad de emisiones de automóviles afectan negativamente el sistema inmune del bebé. El organismo está contaminado con diversos elementos químicos. Estos factores reducen gradualmente la inmunidad del niño y pueden causar reacciones alérgicas severas.
- Enfermedades crónicas: Los bebés que tienen diversas patologías en órganos internos también son propensos al desarrollo de dermatitis atópica. Los niños con enfermedades crónicas del sistema digestivo y respiratorio son mucho más propensos a padecer dermatitis atópica ya inmunidad debilitada del niño no puede combatir varias enfermedades al mismo tiempo.
- Infecciones bacterianas: Recientemente, los científicos han observado una fuerte conexión entre la infección por estafilococos y el desarrollo de dermatitis atópica. Al realizar las pruebas de laboratorio en las partes dañadas de la piel, más de un 90% de los casos se ha determinado la presencia del estafilococo patógeno. Este microorganismo tiene un efecto tóxico pronunciado sobre las células de la piel, aumenta el proceso inflamatorio y promueve la aparición de nuevas exacerbaciones de la enfermedad.
Etapas del desarrollo de la enfermedad
Desafortunadamente, la dermatitis atópica es una forma de enfermedad crónica. En presencia de diversos factores provocadores de sensibilidad individual y predisposición genética puede producirse una nueva exacerbación de la enfermedad a cualquier edad. Al igual que cualquier enfermedad crónica, la dermatitis atópica pasa en su desarrollo por varias etapas sucesivas:
- Contacto primario con el alérgeno. En este caso, cuando el agente provocador golpea las células, el sistema inmune se activa. Los linfocitos que están diseñados para reconocer sustancias extrañas en el cuerpo se movilizan y expulsan una gran cantidad de sustancias biológicamente activas. En el futuro, si incide el mismo disparador, la inflamación será mucho mayor. Esta propiedad se debe a la memoria celular. Las células del sistema inmune "recuerdan" los antígenos de una sustancia extraña al cuerpo y cuando se exponen repetidamente, arrojan una gran cantidad de anticuerpos protectores.
- Desarrollo de la inflamación inmune. Los linfocitos activados que reconocen un agente extraño comienzan a expulsar una gran cantidad de interleucinas. Estas sustancias proteicas tienen un efecto biológicamente activo pronunciado. Es con ellos que el desarrollo de todos los síntomas y manifestaciones clínicas desfavorables suele estar asociado. Esta reacción tiene un valor positivo, está diseñado para delimitar la inflamación y prevenir daños a órganos vitales. El cuerpo quiere distinguir la inflamación solo en la piel, protegiendo el cerebro y el corazón.
- Desarrollo de manifestaciones clásicas de la enfermedad. Durante este período, el proceso inflamatorio alcanza tal fuerza que comienzan a manifestarse los primeros síntomas desfavorables de la enfermedad. Como regla general, duran entre 7-14 días. Las manifestaciones más agudas durante el contacto inicial con el alérgeno aparecen después de 48-72 horas. Si el factor provocador ingresa al cuerpo repetidamente, el período anterior a la aparición de los síntomas puede disminuir de unas pocas horas a un día.
- Estimulación de la exacerbación y transición a una forma crónica. Durante este período, la cantidad de sustancias tóxicas que se forman durante una reacción alérgica disminuye. El sistema inmune se calma y entra en modo "dormir". El proceso de agitación puede durar de 2 hasta 3 semanas. En este momento, solo hay manifestaciones residuales de la piel: sequedad, leve descamación, ligero enrojecimiento. Después de que el período agudo de la enfermedad disminuye, la piel se vuelve limpia y adquiere una apariencia normal.
- Remisión. Durante este período, el niño no tiene prácticamente nada de qué preocuparse. El niño lleva una vida normal. El bienestar del niño es excelente. La piel cambia ligeramente, en algunos casos, se pueden formar costras o áreas de piel seca en los pliegues.
El desarrollo de la enfermedad implica una alternancia sucesiva de varias etapas. Después de un período de exacerbación, se produce una remisión. La duración de este período depende en gran medida del estado del bebé y la ausencia del efecto de factores provocadores. Con cualquier cambio en el nivel de inmunidad o inflamación, la remisión puede ser rápidamente reemplazada por una exacerbación.
Clasificación
Hasta la fecha, los médicos utilizan en su trabajo varias categorías diferentes a la vez, lo que permite clarificar el diagnóstico. Tales clasificaciones incluyen la distribución de diversas variantes y formas de la enfermedad, dependiendo de la etapa del proceso inflamatorio, su duración y la gravedad del estado general del niño.
Las diferentes formas de dermatitis atópica se pueden dividir en varias categorías.
Fase de desarrollo de la enfermedad
- El comienzo: Corresponde al contacto primario de las células del sistema inmune con un factor provocador.
- Desarrollo de manifestaciones clínicas: Durante este período se desarrollan todas las principales manifestaciones de la enfermedad, características de un período agudo.
- Estimulación de la exacerbación: Desaparición de síntomas desagradables. El estado general del bebé mejora.
Edad
- Opción infantil: Se desarrolla en niños de hasta dos años. Por lo general, fluye con la aparición de manchas rojas con picazón. Tales erupciones son lo suficientemente grandes. Esta variante también se caracteriza por la hinchazón pronunciada de las nalgas, las manos y las piernas del bebé. La piel en el tronco es muy delgada. En la cabeza, se pueden formar numerosas escamas blancas, que se observan fácilmente.
- La Opción de los Niños: Por lo general dura hasta la adolescencia. Esta forma de la enfermedad se caracteriza por una picazón pronunciada, así como por la resequedad de la piel. Los elementos de la piel pueden ser diversos, a menudo hay varias erupciones vesiculares llenas de contenido transparente.
- Opción adolescente: Esta forma se produce con la aparición de picazón severa en las áreas dañadas de la piel. La enfermedad ocurre con un cambio en los períodos de exacerbación y remisión. Esto conduce a la formación de costras densas y áreas con una fuerte liquenificación. La aparición de vesículas no siempre se cumple. Con mucha frecuencia, las erupciones cutáneas aparecen como extensas áreas de eritema.
Extensión del proceso inflamatorio
- Opción con áreas limitadas: El daño a la piel en tales casos no es más del cinco por ciento de toda la superficie de la piel.
- Variante con elementos comunes: Se produce cuando hay lesiones que ocupan hasta un cuarto de toda la superficie de la piel.
- Variante con cambios difusos: Forma extremadamente desfavorable de la enfermedad. En este caso, se observan numerosas lesiones de la piel. Las únicas áreas que permanecen limpias son la superficie interna de las palmas y el área de la cara cerca de la nariz y sobre el labio superior. Esta variante de la dermatitis atópica causa un fuerte e insoportable picor. Numerosos rastros de rasguños aparecen en la piel.
Cambio en estado general
- Flujo relativamente fácil: Implica la aparición durante las exacerbaciones de una pequeña cantidad de erupciones en la piel. Por lo general, estos son elementos vesiculares individuales. Esta variante se caracteriza por la aparición de picazón moderada, hay una pequeña hinchazón, así como la piel seca. El curso de la enfermedad generalmente está bien controlado. Los períodos de remisión por lo general son largos.
- La forma medianamente pesada: Con esta variante de la enfermedad, una gran cantidad de diversas formaciones vesiculares llenas de líquido seroso aparecen en diferentes partes del cuerpo. Con vesículas de avance, el líquido expira, se forman úlceras humectantes. Como regla general, la condición del bebé empeora. El niño se frota constantemente las vesículas que pican. La condición también puede complicarse por la unión de una infección bacteriana secundaria.
- Corriente fuerte: Característica para bebés con baja inmunidad. El niño se ve terrible. Los elementos vesiculares aparecen en casi todas las partes del cuerpo: en la cara, en las manos y los pies, cubren las nalgas, el estómago. Numerosas vesículas rotas segregan líquido que contribuyen al desarrollo de heridas fuertes, las cuales están mal epitelizadas.
Principales síntomas y signos
La dermatitis atópica se manifiesta por numerosos síntomas que causan incomodidad grave al bebé. La gravedad de las manifestaciones de la enfermedad depende de una combinación de muchos factores. Con una enfermedad leve, los síntomas son menos evidentes. Si la predisposición alérgica del niño es suficientemente pronunciada, entonces la respuesta inmune al factor provocador será muy fuerte.
Durante una exacerbación, la dermatitis se muestra por los signos característicos siguientes:
- Picazón severa: Se presenta en el niño durante todo el día, algo disminuye por la noche. Los bebés, al rozar la piel dañada, pueden provocar infecciones adicionales y empeorar el curso de la enfermedad. El uso de antihistamínicos ayuda a reducir algo la manifestación de este síntoma incómodo.
- La aparición de manchas eritematosas: Numerosas manchas rojas brillantes comienzan a formarse en la piel. Con un progreso leve de la enfermedad, las erupciones cutáneas solo pueden aparecer en áreas limitadas del cuerpo. A menudo ocurren en la espalda, el abdomen o los brazos. La piel afectada adquiere un color "ardiente" característico. Al tacto, se calienta, se compacta un poco.
- La apariencia de resequedad: Este es también uno de los síntomas más comunes de la dermatitis atópica. Cuanto más tiempo progresa la enfermedad, más pronunciada se vuelve esta manifestación. Esto se debe a una alteración de la composición agua-lípido de la piel (debido a un proceso inflamatorio prolongado). La estructura de las capas de la piel se rompe, lo que contribuye a un cambio en su calidad. La piel se vuelve muy seca al tacto y delgada.
- Varias erupciones en la piel: La dermatitis atópica se caracteriza por una variedad de manifestaciones. En la mayoría de los casos, la enfermedad se manifiesta por la aparición de elementos vesiculares. Por lo general, contienen un fluido seroso en su interior. En casos más raros, aparecen elementos papulares o aparecen diferentes costras. Tales erupciones ocurren con mayor frecuencia en todos los pliegues de la piel. Muy a menudo aparecen en la fosa cubital, debajo de las rodillas, y también pueden aparecer detrás de las orejas o en las mejillas.
- Los fenómenos de liquenificación: Este signo aparece ya bastante tarde. Ocurre con roces permanentes en la piel dañada. Esto cambia la estructura de la piel y se vuelve más denso, la arquitectura del colágeno y las fibras de elastina se interrumpe.
- Salud pobre del niño: La picazón intensa causa que el bebé exprese su preocupación. Los niños más traviesos, a menudo lloran. En una enfermedad grave, incluso pueden negarse a comer. Para los niños de mayor edad se caracteriza por una mayor excitabilidad e incluso un comportamiento algo agresivo. Se rompe el sueño.
Después de que el proceso agudo disminuye, comienza un período de remisión. Todos los síntomas que fueron característicos durante una exacerbación son reemplazados por otros. La duración de la remisión puede depender de diversos factores. Con un progreso de la enfermedad, dichos períodos pueden durar incluso varios años.
Para el período de remisión de la dermatitis atópica, los síntomas característicos son los siguientes:
- Cambio de la estructura de la piel: Algunas partes de la piel se densifican, mientras que otras se vuelven más delgadas. Esto se debe a un cambio en la estructura de las capas de la piel. Los sitios en los que se localizan las úlceras humectantes, por lo general, se curan, pero se vuelven menos densos al tacto. En las heridas se pueden formar costras.
- Rastros de haberse rascado: Presente en casi todos los niños con dermatitis atópica. El más pronunciado en los niños con exacerbaciones frecuentes de la enfermedad. Por lo general, aparecen como bandas estrechas de color blanco o rojizo. Cubre toda la superficie del cuerpo, se puede ver en las manos o las mejillas del bebé en grandes cantidades.
- Cambiar el patrón de la piel: Con el largo proceso inflamatorio que ocurre en esta enfermedad, la arquitectura de la estructura de la piel cambia. Aparecen áreas de hiperpigmentación.
- Secado excesivo de la piel y apariencia de áreas con peladuras: Este síntoma es característico en los primeros días después de la reducción de la exacerbación. La piel se vuelve muy seca. Numerosas escamas pueden aparecer en el cuero cabelludo y en los pliegues de las manos. Se desprenden fácilmente durante el lavado o al tocar.
- Con el progreso prolongado de la enfermedad, la aparición de resequedad severa y descamación alrededor del borde rojo de los labios: A menudo, esta es una manifestación de queilitis atópica. Esta condición no requiere un tratamiento especial, excepto el uso de bálsamos suaves para los labios, aprobados para su uso en los niños. En algunos casos, la queilitis atópica pasa independientemente al finalizar la enfermedad, sin el uso de ungüentos.
Diagnóstico
Para identificar un alérgeno específico que promueva la aparición de los síntomas de la dermatitis atópica, ayudarán las pruebas de laboratorio auxiliar e instrumental.
Hemograma completo
Un aumento en el nivel de leucocitos por encima de lo normal, indica que hay un proceso inflamatorio en el cuerpo. La eosinofilia expresada (aumento en el número de eosinófilos) sugiere la presencia de una enfermedad de naturaleza alérgica. Todas las alergias ocurren con una aceleración de la ESR en el período agudo de la enfermedad.
La fórmula leucocitaria ayuda a los médicos a comprender la etapa del proceso inflamatorio. Un aumento en el nivel de linfocitos periféricos también habla por la naturaleza alérgica de la enfermedad.
Investigación bioquímica
Para llevar a cabo el análisis, se le toma al bebé una muestra de sangre. Con la ayuda de este análisis, se puede ver la función del hígado y los riñones. Un aumento en el nivel de transaminasas puede indicar la participación de las células hepáticas en el proceso sistémico. En algunos casos, el nivel de bilirrubina también aumenta.
Evaluar el daño en los riñones, se puede determinar mediante la cuantificación de urea o creatinina. Con un proceso largo de la enfermedad estos indicadores pueden variar, varias veces. Si el nivel de creatinina cambia, asegúrese de llevar al niño al nefrólogo. Él ayudará a elegir las tácticas correctas para un tratamiento posterior del bebé.
Cuantificación de inmunoglobulina E
Esta sustancia es el sustrato proteico principal que secretan las células del sistema inmune en respuesta a la entrada de alérgenos en el cuerpo. En un bebé sano, el nivel de inmunoglobulina E permanece normal durante toda la vida. Para niños con enfermedades atópicas se caracteriza por un elevado contenido de esta sustancia en el suero sanguíneo.
El material para el estudio es la muestra de sangre. El análisis estará listo, por lo general en 1 ò 2 días. Durante la exacerbación de la enfermedad, el nivel de inmunoglobulina E es mucho más elevado que lo normal. Un aumento de más de 165 UI / ml puede indicar la presencia de atopia. Durante la remisión, el nivel de inmunoglobulina E disminuye ligeramente. Sin embargo, durante un tiempo bastante largo, puede permanecer algo elevado.
Pruebas alérgicas especiales
Este método es una forma clásica de determinar alérgenos en inmunología. Se ha utilizado en pediatría durante más de un siglo. El método es bastante simple e informativo. Tales pruebas de provocación se llevan a cabo para niños mayores de cuatro años. Los bebés de una edad más temprana pueden dar resultados falsos. Esto se debe en gran parte a las peculiaridades del funcionamiento del sistema inmune a esta edad.
Para llevar a cabo las pruebas alérgicas solo lo puede hacer el alergista-inmunólogo infantil. Muy a menudo se llevan a cabo en policlínicas alérgicas o en centros privados.
Por lo general el estudio no toma más de una hora. Al bebé se le realiza pequeñas incisiones en la piel con un bisturí especial afilado. No tengas miedo de tales cortes. Son demasiado pequeños para convertirse en una amenaza de infección o supuración.
Después de aplicar incisiones especiales, el médico aplica soluciones de diagnóstico de alérgenos. Las sustancias se aplican en dilución fuerte. Esto minimiza el riesgo de una posible reacción alérgica violenta. Tales soluciones de diagnóstico se pueden aplicar de varias maneras. Por lo general, se selecciona un gotero.
Hoy en día, el método de aplicación ampliamente utilizado no requiere de incisiones adicionales. Con este método de aplicación del alérgeno, la solución de diagnóstico se aplica previamente al material. El médico simplemente lo posiciona a la piel del niño y luego de un tiempo evalúa el resultado.
Por lo general, el resultado se estima después de 5-15 minutos. Este tiempo depende de la solución de diagnóstico inicial utilizada en el estudio. Si el bebé tiene una predisposición alérgica o una sensibilidad pronunciada a un alérgeno particular, justo en ese momento aparecerá un enrojecimiento (e incluso manifestaciones cutáneas) en el lugar de la aplicación. Pueden ser pápulas o vesículas.
El valor incondicional de esta prueba es baja especificidad. Si el bebé es de una piel muy sensible, entonces puede haber varias reacciones falsas positivas. Bajo la influencia de cualquier provocador químico, la piel demasiado sensible puede reaccionar bruscamente. En tales casos, es imposible hablar de una alergia única.
Si es imposible evaluar inequívocamente la presencia de una sensibilidad alérgica individual a un alérgeno específico, los médicos aplican pruebas serológicas adicionales.
Determinación de anticuerpos específicos
Estos estudios se consideran los más modernos entre todos los métodos de diagnóstico de enfermedades atópicas. Comenzaron a usarse recientemente, mostraron un excelente resultado en el diagnóstico de enfermedades alérgicas. La realización de la prueba no requiere la imposición de incisiones e inyecciones en la piel. El material para el estudio es sangre venosa.
El período de prueba generalmente es de tres días a varias semanas. Depende de la cantidad de alérgenos probados. Para la comodidad de los pacientes pequeños, los laboratorios modernos determinan inmediatamente una línea completa de alérgenos, similar en estructura antigénica. Esto permite no solo establecer exactamente un factor provocador, sino también revelar todos los alérgenos cruzados que también pueden provocar una exacerbación.
La esencia del método es determinar los anticuerpos específicos que se forman en el cuerpo después de la ingestión de alérgenos en él. Son moléculas de proteína que son muy sensibles a diversos agentes extraños. En cualquier contacto con un alérgeno, las células del sistema inmune emiten una gran cantidad de anticuerpos. Esta reacción protectora está diseñada para eliminar rápidamente el agente extraño del cuerpo y eliminar la inflamación.
La prueba serológica, es una prueba diagnóstica importante cuando se establecen factores provocadores que pueden desencadenar la aparición de una reacción alérgica. Tiene una especificidad e información bastante alta (95-98%). La investigación posee un alto costo. Por lo general, para la definición de 10 alérgenos diferentes, el precio es de 5000-6000 rublos.
Antes de realizar cualquier prueba serológica, es importante recordar la preparación para la investigación. Todas estas pruebas se realizan mejor durante el período de remisión. Esto minimizará los resultados falsos positivos. Antes del estudio es mejor adherirse a una dieta terapéutica hipoalergénica. Es mejor no suministrar los antihistamínicos y los medicamentos desensibilizantes durante un par de días antes del estudio.
Principios de tratamiento básico
La terapia de la dermatitis atópica se divide en dos etapas: a) durante el período de exacerbación y b) la remisión. La separación del tratamiento le permite hacer frente a varios síntomas que ocurren durante diferentes períodos del curso de la enfermedad. Con el desarrollo prolongado de la enfermedad, la terapia con medicamentos también cambia. Esto se debe en gran parte a los cambios en la arquitectura y la estructura de la piel.
Durante una exacerbación
- Eliminación del factor provocativo: Es una condición importante para el tratamiento exitoso de la enfermedad. A menudo, en los bebés, se produce una forma de contacto de dermatitis atópica. Aparece cuando se usan pañales que son inadecuado para un niño en particular. El sitio del tejido, que está cerca de los genitales del bebé, puede estar impregnado con diversos agentes antisépticos. En niños propensos a la alergia, puede producirse dermatitis de contacto aguda. En este caso, es mejor eliminar o sustituir esta marca de pañales y cambiarlos a otros.
- Aplicación de terapia con medicamentos: Hasta la fecha, la industria farmacéutica ofrece una gran selección de diferentes productos que ayudan a lidiar con los síntomas incómodos de la dermatitis atópica. La elección de las drogas se lleva a cabo, centrándose en las manifestaciones de la piel que han surgido en esta exacerbación. Los más comúnmente utilizados son los hormonales y antiinflamatorios como ungüentos, cremas, geles, así como diversos polvos o pastas.
- Cumplimiento de la dieta hipoalergénica: Durante una exacerbación, los médicos prescriben una dieta muy severa. Esta dieta incluye una gran cantidad de productos proteínicos permitidos y cereales con la exclusión casi completa de una variedad de frutas y verduras. Solo pueden comer plantas verdes.
- Eliminación de manifestaciones sistémicas (En enfermedades muy graves): En estos casos, los medicamentos hormonales pueden administrarse en forma de inyecciones o tabletas. Cuando la picazón es más fuerte, produce al niño un sufrimiento pronunciado, para ello se prescriben formas de antihistamínicos en tabletas. Esto puede ser "Suprastin", "Fenistil" y otros. El especialista puede asignarlos durante un tiempo prolongado: desde unos días e incluso hasta un mes.
- Cumplimiento de la higiene personal: Las madres deben controlar la limpieza y la longitud de las uñas en los niños pequeños. Con picazón severa, los niños se rasca en la piel inflamada produciéndose un dolor severo. Si hay suciedad debajo de las uñas, pueden provocar infecciones adicionales y agravar el curso de la enfermedad. Cuando se une una flora bacteriana secundaria, la inflamación aumenta notablemente y pueden aparecer signos de supuración.
- Cumplimiento con el régimen del día: Para el correcto funcionamiento del sistema inmune, los bebés necesitan un descanso obligatorio. Durante el día, los niños deben dormir al menos diez horas. Este tiempo es necesario para que el cuerpo mantenga una buena capacidad para combatir la inflamación, le da fuerza para combatir el alérgeno.
Durante la remisión
- Aplicación de terapia farmacológica para áreas de piel dañadas: Después de que el proceso agudo disminuye, una variedad de costras y escamas permanecen en la piel. Para eliminar los efectos del proceso inflamatorio, los ungüentos y las cremas con una textura suficientemente oleosa son excelentes. Dichos medicamentos penetran muy bien en todas las capas de la piel y eliminan la sequedad pronunciada. Para eliminar costras o escamas en el cuero cabelludo se debe usar una variedad de ungüentos que tienen un efecto queratolítico.
- Fortalecimiento de la inmunidad: Para un sistema inmune debilitado después de un período agudo de la enfermedad del niño, la restauración del sistema inmune es una etapa importante en su rehabilitación. Los niños con enfermedades atópicas no necesitan estar encerrados en casa. Las condiciones estériles para ellos son absolutamente irrelevantes.
Paseos activos y juegos al aire libre fortalecerán la inmunidad y agregarán salud. La normalización de la función protectora de los intestinos también ayuda a restaurar la inmunidad. Las preparaciones enriquecidas con lacto y bifidobacteria son útiles para restaurar la microflora dañada. "Liveo baby", "Bifidumbacterin" ayudan a que los intestinos trabajen al máximo y fortalecen la inmunidad.
- Cumplimiento regular con dieta hipoalergénica: Un niño que tiene tendencia a enfermedades alérgicas o dermatitis atópica debe necesariamente comer solo los productos permitidos. Toda la comida que contiene posibles componentes alergénicos está completamente excluida de la dieta del bebé. Debe mantener una dieta hipoalergénica durante toda la vida.
- Exclusión completa en el uso doméstico de posibles alérgenos provocadores: Para bebés que son propensos a la dermatitis atópica, no deben usar almohadas o mantas con una base de plumas. Es mejor dar preferencia a otros materiales naturales y sintéticos sobre una base hipoalergénica. Las almohadas se deben enviar a la tintorería al menos 2 veces al año. Esto eliminará los ácaros domésticos que a menudo viven en dichos productos y pueden causar reacciones alérgicas.
Terapia de drogas
El tratamiento médico tiene un papel importante en la eliminación de los síntomas adversos de la dermatitis atópica. La elección de un medicamento depende directamente de qué manifestación necesita ser eliminada. En el tratamiento de la enfermedad, se usan formas cutáneas y el uso sistémico de inyecciones y tabletas.
Tratamiento local
- Ungüentos, cremas y suspensiones antiinflamatorias (habladores): Incluyen " Tsindol", "Elidel", "Triderm", "Ketotifen " y muchos otros medicamentos. Estas drogas tienen un efecto antiinflamatorio y ayudan a hacer frente a la inflamación. Muchos medicamentos se combinan, los antibióticos se pueden incluir en su combinación en pequeñas concentraciones. Dichos medicamentos generalmente son bien tolerados y no causan efectos secundarios sistémicos. Se recetan, por regla general, 2-3 veces al día y por un período de 10 a 14 días. Con una incursión más severa de la enfermedad, se puede aplicar el medicamento por un periodo de tiempo más largo, hasta que se eliminen por completo los síntomas desfavorables de la enfermedad.
- Ungüentos hormonales: Se usan para enfermedades a largo plazo. No tengas miedo de usar tales drogas. El contenido de hormonas glucocorticosteroides en ellos es bastante pequeño. Para causar efectos secundarios de naturaleza sistémica, tales drogas simplemente no las pueden causar. La mayoría de las preparaciones tópicas contienen beclometasona o prednisolona en pequeñas concentraciones. En el tratamiento, puede usar ungüentos "Advantan", "Elokom" y muchos otros aprobados para la práctica pediátrica.
- Preparaciones desensibilizantes: A menudo para eliminar el picor pronunciado, los médicos recetan antihistamínicos. Puede ser "Suprastin", así como "Fenistil", preparaciones basadas en desloratadina. Muchos de los medicamentos se usan para niños mayores de dos años. Estos preparados le permiten eliminar la inflamación severa y hacer frente a la picazón, debilitándola. Tales medicamentos se prescriben con un tratamiento de durabilidad entre de 10-14 días.
Las tabletas también se pueden usar durante un mes o más después de la eliminación de los síntomas adversos de la exacerbación. Para eliminar la picazón, puede usar gluconato de calcio. Ayuda a eliminar la manifestación moderada de este síntoma tan desfavorable.
- Estimuladores de membranas celulares: Tienen un mecanismo de acción similar al de los antihistamínicos. Es de reciente aplicación, y se usa relativamente en los niños, lo cual resulta suficientemente bueno. Prácticamente no hay efectos secundarios de la aplicación. El ketotifeno a menudo se prescribe, este medicamento se usa para niños de más de tres años. Es prescrito por un período entre 2-3 meses. El esquema es elegido por el médico tratante. Para la retirada adecuada del fármaco, se requiere una reducción gradual de la dosis.
- Preparaciones que respaldan la inmunidad: A menudo, los niños con dermatitis atópica se les recomiendan mantener un buen estado de la microflora intestinal. Para este propósito, se prescriben varios medicamentos que contienen bifidobacterias vivas o lactobacilos. Para aplicar dichos medicamentos de deben seguir un tratamiento de: 2-3 veces al año. Para eliminar productos tóxicos del cuerpo use enterosorbents: "Polysorb", tabletas de carbón activado, "Enterosgel".
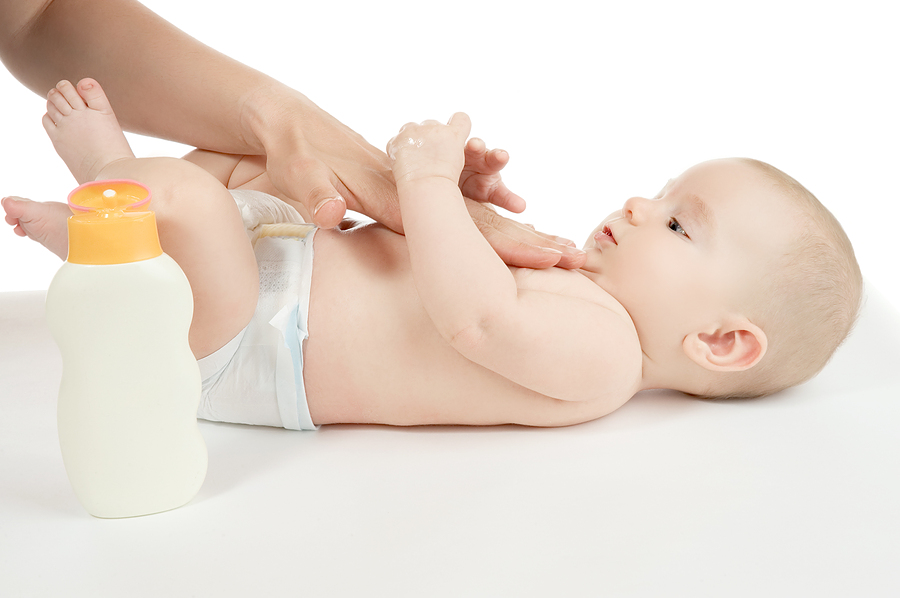
¿Se permiten los procedimientos de agua?
Para que la piel permanezca suficientemente humedecida durante una exacerbación de la dermatitis atópica, debe humedecerse. Incluso en el período de manifestaciones agudas de la enfermedad del bebé, puede bañarse. No es recomendable lavar al niño con productos de baño. Esto puede promover la picazón y conducir a un secado adicional de la piel. Es mejor dar preferencia a un baño simple pero higiénico.
Para reducir la picazón en la cabeza, puede usar champús terapéuticos especiales. Dichos agentes tienen un pH fisiológico neutral y no causan irritación.
Los procedimientos higiénicos se pueden realizar a diario. Después de eso, es necesario tratar la piel con ungüentos terapéuticos o cremas. Esto también humedecerá la piel dañada y eliminará las manifestaciones adversas de la atopia.
Para niños muy pequeños, cuando se bañan, puedes agregar una decocción de celidonia. Para su preparación tomar 2-3 cucharadas de hojas trituradas, verterlas en un litro de agua hirviendo. Dejarla en reposo durante 3-4 horas. Luego se agrega a la bañera un vaso del caldo resultante, cuando el bebé se esté bañando. Puedes bañar a un niño con ajenjo o infusión de una cuerda. Estas hierbas tienen un efecto beneficioso sobre la piel y ayudan a prevenir la infección de las heridas que ocurren durante una exacerbación.
¿Qué comer?
La dieta terapéutica con dermatitis atópica es muy importante para el tratamiento de la enfermedad. Solo el cumplimiento de una dieta durante toda la vida evitará las exacerbaciones frecuentes de la enfermedad. Especialmente es muy importante para los niños que tienen una alergia alimentaria pronunciada en diferentes alimentos.
Especialmente para bebés con dermatitis atópica y enfermedades alérgicas, los pediatras han desarrollado un sistema de nutrición separado.
Excluye por completo los productos alimenticios que tienen fuertes propiedades antigénicas y pueden causar manifestaciones alérgicas.
Los siguientes productos deben ser excluidos de la dieta del bebé:
- Todas las frutas y vegetales tropicales: La mayoría de las bayas con flores rojas o burdeos. Los cítricos también están prohibidos.
- Mariscos y peces que viven en el océano: El pez de río se agrega a la dieta gradualmente. Es necesario controlar la reacción del niño a la introducción de un nuevo alimento.
- Productos de chocolate y otros dulces contienen granos de cacao.
- Dulces y refrescos azucarados que contienen una gran cantidad de colorantes químicos y aditivos alimentarios.
En la nutrición del bebé con dermatitis atópica debe necesariamente incluir los siguientes productos:
- Alto en proteína perfectamente adecuado: pájaro magro, ternera, ternera fresca, así como conejo. En la dieta del niño necesariamente debe incluir productos de leche agria. Una gran cantidad de la correcta proteína con la combinación de bifidobacterias útiles ayudará a los niños a fortalecer su inmunidad. Con cada comida, es mejor agregar un alimento específico de proteína permitido.
- Cereales o cebadas: Puede ser una gran adición o añadidura. Ayuda a proporcionar energía al cuerpo y dar nueva fuerza para combatir la enfermedad. Es mejor alternar diferentes cereales, ya que contienen una gran cantidad de vitaminas B, así como zinc y selenio. Estas sustancias tienen un efecto positivo en la piel e incluso contribuyen a su curación.
- Las verduras y hortalizas verdes: En el período de agravación, puede agregar papas y un poco de zanahorias. Una excelente versión para la adición en niños muy pequeños será la coliflor hervida (o brócoli). Puede agregar pepino rallado a los platos. Las verduras son una excelente fuente de fibra dietética insoluble. También se necesitan para formar una microflora intestinal saludable.
- Frutas. Por lo general, los bebés se les recomiendan ingerir manzanas y peras de jardín: En estas frutas, poseen un contenido de componentes antigénicos mucho más bajo que en las frutas tropicales. En el período agudo de la enfermedad, el uso de tales alimentos debería ser reducido. Las frutas contienen una gran cantidad de azúcares naturales. Esto puede afectar negativamente en la restauración de la estructura celular de la piel y empeorar un poco el trabajo de los leucocitos.
- Suficiente líquido: Para eliminar los productos de descomposición que se forman en el cuerpo durante el proceso inflamatorio, se necesita agua. Puedes beber agua hervida diariamente. También es aceptable usar bocados o compotas, cocinar sus manzanas secas de jardín o peras. Las bebidas de bayas se excluyen mejor antes del período de remisión.
- El uso de vitaminas: En el período de la dieta estricta, que es necesaria durante la exacerbación, se suministran muy pocos microelementos útiles al organismo del niño, por lo tanto, se requiere la introducción de tales sustancias desde el exterior. Los complejos sintéticos se convierten en una excelente fuente de diversas vitaminas. Contienen una combinación de microelementos útiles necesarios para el crecimiento y el desarrollo del bebé. Actualmente, las preparaciones de vitaminas están disponibles en forma de tabletas masticables, jarabe o caramelo. Estas vitaminas traerán alegría al niño y también ayudarán a restaurar la deficiencia de oligoelementos útiles en el cuerpo.
¿Cómo organizar el régimen del día?
Para los bebés con enfermedades atópicas es muy importante observar el orden correcto. El régimen diurno debe incluir necesariamente el sueño diurno. Es mejor dejarlo por al menos 3-4 horas. Durante este descanso, los sistemas nervioso e inmunológico se restauran. El niño tiene nuevas fortalezas para combatir la enfermedad.
El sueño nocturno debe ser de al menos 8-9 horas. Para bebés en el primer año de vida, incluso hasta 12 horas. Como regla, durante el sueño, el nivel de histamina disminuye. Esta sustancia se forma en el período de reacción inflamatoria aguda y causa picazón severa. La reducción de la concentración de histamina puede reducir este síntoma tan desfavorable. Esto le proporciona algo de alivio al niño.
En el período agudo de la enfermedad, los juegos activos se reducen marcadamente. La picazón extenuante les produce mucha incomodidad a los niños. Con la eliminación de los síntomas desfavorables en el trasfondo del tratamiento, los niños comienzan a sentirse mucho mejor y vuelven a su modo de vida habitual. Durante un período agudo de enfermedad, es mejor limitar la actividad física activa. Los niños necesitan más descanso, deben intentar que puedan dormir bien.
Posibilidades de tratamiento de sanatorio y spa
Una trayectoria prolongada de la enfermedad a menudo se convierte en una forma crónica. Los síntomas que ocurren durante una exacerbación, es mejor tratarlos en un hospital, y con poca intensidad, en el hogar.
La remisión de la enfermedad es un excelente momento para el tratamiento especializado en sanatorios o centros de salud.
Los diferentes métodos de fisioterapia tienen un efecto positivo en el transcurso de la enfermedad. Para los niños con enfermedad a largo plazo, se usan varios métodos de tratamiento con ultrasonido, magneto y fototerapia, así como también métodos inductotérmicos. Por lo general, durante una estancia en el centro de bienestar, al bebé se le asignan varios métodos diferentes a la vez, en tratamientos de 10 a 14 días. En algunos casos, se indica un tratamiento más prolongado, por hasta tres semanas.
La terapia en el sanatorio tiene un efecto clínico muy pronunciado. Con la aprobación regular de dicho tratamiento balneológico, el número de exacerbaciones de la enfermedad se reduce marcadamente. En los niños que se someten a terapia en el mar, la inmunidad se fortalece marcadamente. Los iones marinos tienen un efecto positivo en el funcionamiento de las células del sistema inmune y también sanan la piel.
Los niños con dermatitis atópica, los médicos recomiendan someterse al tratamiento de sanatorio al menos una vez al año. Es mejor hacer esto cuando la agravación disminuya o durante la remisión. La duración del tratamiento puede ser de 14-21 días. Es mejor elegir los sanatorios que se encuentran cerca del mar, o centros de salud especializados que brindan servicios médicos para bebés con atopia y enfermedades alérgicas de la piel.
Complicaciones
En la etapa inicial, la enfermedad generalmente ocurre sin efectos adversos pronunciados. Después de varias exacerbaciones y el uso de numerosos medicamentos, el niño puede desarrollar ciertas complicaciones de la enfermedad.
La mayoría de las veces con dermatitis atópica hay:
- Diversas supuraciones (como resultado de la unión de una infección bacteriana secundaria): La flora estafilocócica y estreptocócica es común. Por lo general, el bebé puede transportar microbios mientras se rasca la zona que le pican. Después de eso, en unas horas, la inflamación aumenta marcadamente, y aparece pus.
- Muy a menudo, las heridas mojadas están infectadas: Incluso un pequeño número de patógenos es suficiente para iniciar un proceso de infección bacteriana. Estos casos requieren la consulta inmediata del médico y la administración de antibióticos. En el curso severo del proceso bacteriano: se debe llevar en emergencia al hospital.
- Fenómenos atróficos en la piel o su adelgazamiento pronunciado: Usualmente ocurren como efectos secundarios después del uso prolongado de ungüentos con corticosteroides. Algunos niños pueden presentar otras alteraciones. En lugar de áreas con piel adelgazada, se forman costras densas (o incluso costras). En tales condiciones, se suprime la administración de hormonas y se cambian otros medicamentos. En el período de dicha suspensión, los bebés reciben medicamentos inmunomoduladores que permiten normalizar la función deteriorada del sistema inmune del niño.
¿Se establece una discapacidad?
Por lo general, para los bebés con dermatitis atópica, la discapacidad no es obligatoria. Con un tratamiento adecuado de la enfermedad y control suficiente contra la aparición de alguna pérdida persistente de una función, los médicos recomiendan con esta variante de la enfermedad el tratamiento de las exacerbaciones en las condiciones en un policlínico, con el control obligatorio de un médico-inmunólogo.
Los adolescentes y jóvenes que tienen un historial de enfermedad a largo plazo y numerosas hospitalizaciones para el tratamiento de las exacerbaciones pueden solicitar su examen a la UIT. Los doctores-expertos estudiarán toda la documentación médica del niño e identificarán la presencia o ausencia de signos incapacitantes. Si el niño tiene signos de pérdida persistente de la función, entonces puede establecer un grupo de discapacidad. Como regla, en el tercer caso.
Prevención de las exacerbaciones
Las medidas preventivas ayudan a advertir las manifestaciones agudas de la enfermedad y a controlar el curso de la misma. Si se trata de bebés con dermatitis atópica, siempre debe recordar acerca de la prevención. Evitar el contacto con un factor provocador ayuda a reducir el riesgo de posible aparición de una exacerbación.
Para evitar la aparición de síntomas adversos y el estado agudo de la enfermedad, debe:
- Asegurarse de seguir la dieta hipoalergénica. Todos los productos que tienen fuertes propiedades alergénicas están completamente excluidos de la dieta del bebé. Solo se permiten platos neutros que no contienen alérgenos. La comida debe hacerse varias veces al día, en pequeñas porciones. Es obligatorio incluir una proteína de alto grado (en cantidades suficientes para el cuerpo del niño).
- Usar solo materiales hipoalergénicos. Todas las almohadas, ropa de cama y ropa deben estar hechas de materiales sintéticos con pocas propiedades alergénicas. Los productos hechos de seda natural o lana no son los mejores para usar. la limpiezas de las almohadas debe ser al menos una o dos veces al año. Las mantas también se deben llevar a las tintorerías profesionales.
- Los juguetes, platos y cubiertos que pertenecen al niño se procesan en agua tibia, utilizando fluidos especiales que no contienen químicos agresivos en su composición. En tales procedimientos, generalmente vale la pena señalar que son hipoalergénicos y no pueden causar reacciones alérgicas. Para los niños con dermatitis atópica, es mejor usar productos químicos domésticos, los cuales se permite su uso desde los primeros días después del nacimiento.
- Usar antihistamínicos antes de la floración de las plantas. Es especialmente necesario para niños con reacciones alérgicas al polen, los antihistamínicos en dosis preventivas reducirán la probabilidad de una reacción alérgica pronunciada. La enfermedad puede pasar en una forma más suprimida.
- Fortalecimiento de la inmunidad. Una nutrición adecuada con suficiente fibra y vitaminas, los juegos activos al aire libre serán formas excelentes de restaurar y activar el sistema inmunológico. Los bebés con dermatitis atópica también deben evitar los cambios bruscos de agua fría, es recomendable el agua templada. Tales técnicas tienen un efecto positivo en la inmunidad y también aumentan el estado de ánimo y normalizan el sueño.
- Lactancia prolongada. Científicos de muchos países han demostrado que, junto con la leche materna, el anticuerpo protector ingresa al cuerpo del bebé. Esto le permite proteger el cuerpo de los niños contra diversas patologías infecciosas y reducir el riesgo de desarrollar reacciones alérgicas. La leche materna también ayuda a normalizar la microflora de los intestinos del bebé y ayuda a fortalecer la inmunidad.
- Cumplimiento de las normas de higiene. Las habitaciones de los niños, que son propensos a reacciones alérgicas, deben limpiarse con mayor frecuencia. Lograr condiciones completamente estériles no es necesario. Mucho más importante es simplemente el piso limpio y recién lavado. Asegúrese de ventilar la habitación. Esto mejora el intercambio de aire en la habitación de los niños e incluso ayuda a reducir la concentración de microbios patógenos en el aire.
- Paseos regulares al aire libre. La suficiente solación afecta positivamente al sistema inmune. Los rayos del sol estimulan el trabajo del sistema nervioso y también contribuyen a la normalización del fondo hormonal. Caminar al aire libre es muy importante para los lactantes. Ellos ayudan a restaurar la inmunidad.
La dermatitis atópica ocurre muy a menudo en niños de diferentes edades. El curso de la enfermedad en la mayoría de los casos entra en una forma crónica. El control regular, las medidas preventivas, así como el tratamiento oportuno y competente de las exacerbaciones ayudarán a controlar el desarrollo de la enfermedad y mejorar la calidad de vida del bebé.
- El comienzo: Corresponde al contacto primario de las células del sistema inmune con un factor provocador.
- Desarrollo de manifestaciones clínicas: Durante este período se desarrollan todas las principales manifestaciones de la enfermedad, características de un período agudo.
- Estimulación de la exacerbación: Desaparición de síntomas desagradables. El estado general del bebé mejora.
- Opción infantil: Se desarrolla en niños de hasta dos años. Por lo general, fluye con la aparición de manchas rojas con picazón. Tales erupciones son lo suficientemente grandes. Esta variante también se caracteriza por la hinchazón pronunciada de las nalgas, las manos y las piernas del bebé. La piel en el tronco es muy delgada. En la cabeza, se pueden formar numerosas escamas blancas, que se observan fácilmente.
- La Opción de los Niños: Por lo general dura hasta la adolescencia. Esta forma de la enfermedad se caracteriza por una picazón pronunciada, así como por la resequedad de la piel. Los elementos de la piel pueden ser diversos, a menudo hay varias erupciones vesiculares llenas de contenido transparente.
- Opción adolescente: Esta forma se produce con la aparición de picazón severa en las áreas dañadas de la piel. La enfermedad ocurre con un cambio en los períodos de exacerbación y remisión. Esto conduce a la formación de costras densas y áreas con una fuerte liquenificación. La aparición de vesículas no siempre se cumple. Con mucha frecuencia, las erupciones cutáneas aparecen como extensas áreas de eritema.
Extensión del proceso inflamatorio
- Opción con áreas limitadas: El daño a la piel en tales casos no es más del cinco por ciento de toda la superficie de la piel.
- Variante con elementos comunes: Se produce cuando hay lesiones que ocupan hasta un cuarto de toda la superficie de la piel.
- Variante con cambios difusos: Forma extremadamente desfavorable de la enfermedad. En este caso, se observan numerosas lesiones de la piel. Las únicas áreas que permanecen limpias son la superficie interna de las palmas y el área de la cara cerca de la nariz y sobre el labio superior. Esta variante de la dermatitis atópica causa un fuerte e insoportable picor. Numerosos rastros de rasguños aparecen en la piel.
Cambio en estado general
- Flujo relativamente fácil: Implica la aparición durante las exacerbaciones de una pequeña cantidad de erupciones en la piel. Por lo general, estos son elementos vesiculares individuales. Esta variante se caracteriza por la aparición de picazón moderada, hay una pequeña hinchazón, así como la piel seca. El curso de la enfermedad generalmente está bien controlado. Los períodos de remisión por lo general son largos.
- La forma medianamente pesada: Con esta variante de la enfermedad, una gran cantidad de diversas formaciones vesiculares llenas de líquido seroso aparecen en diferentes partes del cuerpo. Con vesículas de avance, el líquido expira, se forman úlceras humectantes. Como regla general, la condición del bebé empeora. El niño se frota constantemente las vesículas que pican. La condición también puede complicarse por la unión de una infección bacteriana secundaria.
- Corriente fuerte: Característica para bebés con baja inmunidad. El niño se ve terrible. Los elementos vesiculares aparecen en casi todas las partes del cuerpo: en la cara, en las manos y los pies, cubren las nalgas, el estómago. Numerosas vesículas rotas segregan líquido que contribuyen al desarrollo de heridas fuertes, las cuales están mal epitelizadas.
Principales síntomas y signos
La dermatitis atópica se manifiesta por numerosos síntomas que causan incomodidad grave al bebé. La gravedad de las manifestaciones de la enfermedad depende de una combinación de muchos factores. Con una enfermedad leve, los síntomas son menos evidentes. Si la predisposición alérgica del niño es suficientemente pronunciada, entonces la respuesta inmune al factor provocador será muy fuerte.
Durante una exacerbación, la dermatitis se muestra por los signos característicos siguientes:
- Picazón severa: Se presenta en el niño durante todo el día, algo disminuye por la noche. Los bebés, al rozar la piel dañada, pueden provocar infecciones adicionales y empeorar el curso de la enfermedad. El uso de antihistamínicos ayuda a reducir algo la manifestación de este síntoma incómodo.
- La aparición de manchas eritematosas: Numerosas manchas rojas brillantes comienzan a formarse en la piel. Con un progreso leve de la enfermedad, las erupciones cutáneas solo pueden aparecer en áreas limitadas del cuerpo. A menudo ocurren en la espalda, el abdomen o los brazos. La piel afectada adquiere un color "ardiente" característico. Al tacto, se calienta, se compacta un poco.
- La apariencia de resequedad: Este es también uno de los síntomas más comunes de la dermatitis atópica. Cuanto más tiempo progresa la enfermedad, más pronunciada se vuelve esta manifestación. Esto se debe a una alteración de la composición agua-lípido de la piel (debido a un proceso inflamatorio prolongado). La estructura de las capas de la piel se rompe, lo que contribuye a un cambio en su calidad. La piel se vuelve muy seca al tacto y delgada.
- Varias erupciones en la piel: La dermatitis atópica se caracteriza por una variedad de manifestaciones. En la mayoría de los casos, la enfermedad se manifiesta por la aparición de elementos vesiculares. Por lo general, contienen un fluido seroso en su interior. En casos más raros, aparecen elementos papulares o aparecen diferentes costras. Tales erupciones ocurren con mayor frecuencia en todos los pliegues de la piel. Muy a menudo aparecen en la fosa cubital, debajo de las rodillas, y también pueden aparecer detrás de las orejas o en las mejillas.
- Los fenómenos de liquenificación: Este signo aparece ya bastante tarde. Ocurre con roces permanentes en la piel dañada. Esto cambia la estructura de la piel y se vuelve más denso, la arquitectura del colágeno y las fibras de elastina se interrumpe.
- Salud pobre del niño: La picazón intensa causa que el bebé exprese su preocupación. Los niños más traviesos, a menudo lloran. En una enfermedad grave, incluso pueden negarse a comer. Para los niños de mayor edad se caracteriza por una mayor excitabilidad e incluso un comportamiento algo agresivo. Se rompe el sueño.
Después de que el proceso agudo disminuye, comienza un período de remisión. Todos los síntomas que fueron característicos durante una exacerbación son reemplazados por otros. La duración de la remisión puede depender de diversos factores. Con un progreso de la enfermedad, dichos períodos pueden durar incluso varios años.
Para el período de remisión de la dermatitis atópica, los síntomas característicos son los siguientes:
- Cambio de la estructura de la piel: Algunas partes de la piel se densifican, mientras que otras se vuelven más delgadas. Esto se debe a un cambio en la estructura de las capas de la piel. Los sitios en los que se localizan las úlceras humectantes, por lo general, se curan, pero se vuelven menos densos al tacto. En las heridas se pueden formar costras.
- Rastros de haberse rascado: Presente en casi todos los niños con dermatitis atópica. El más pronunciado en los niños con exacerbaciones frecuentes de la enfermedad. Por lo general, aparecen como bandas estrechas de color blanco o rojizo. Cubre toda la superficie del cuerpo, se puede ver en las manos o las mejillas del bebé en grandes cantidades.
- Cambiar el patrón de la piel: Con el largo proceso inflamatorio que ocurre en esta enfermedad, la arquitectura de la estructura de la piel cambia. Aparecen áreas de hiperpigmentación.
- Secado excesivo de la piel y apariencia de áreas con peladuras: Este síntoma es característico en los primeros días después de la reducción de la exacerbación. La piel se vuelve muy seca. Numerosas escamas pueden aparecer en el cuero cabelludo y en los pliegues de las manos. Se desprenden fácilmente durante el lavado o al tocar.
- Con el progreso prolongado de la enfermedad, la aparición de resequedad severa y descamación alrededor del borde rojo de los labios: A menudo, esta es una manifestación de queilitis atópica. Esta condición no requiere un tratamiento especial, excepto el uso de bálsamos suaves para los labios, aprobados para su uso en los niños. En algunos casos, la queilitis atópica pasa independientemente al finalizar la enfermedad, sin el uso de ungüentos.
Diagnóstico
Para identificar un alérgeno específico que promueva la aparición de los síntomas de la dermatitis atópica, ayudarán las pruebas de laboratorio auxiliar e instrumental.
Hemograma completo
Un aumento en el nivel de leucocitos por encima de lo normal, indica que hay un proceso inflamatorio en el cuerpo. La eosinofilia expresada (aumento en el número de eosinófilos) sugiere la presencia de una enfermedad de naturaleza alérgica. Todas las alergias ocurren con una aceleración de la ESR en el período agudo de la enfermedad.
La fórmula leucocitaria ayuda a los médicos a comprender la etapa del proceso inflamatorio. Un aumento en el nivel de linfocitos periféricos también habla por la naturaleza alérgica de la enfermedad.
Investigación bioquímica
Para llevar a cabo el análisis, se le toma al bebé una muestra de sangre. Con la ayuda de este análisis, se puede ver la función del hígado y los riñones. Un aumento en el nivel de transaminasas puede indicar la participación de las células hepáticas en el proceso sistémico. En algunos casos, el nivel de bilirrubina también aumenta.
Evaluar el daño en los riñones, se puede determinar mediante la cuantificación de urea o creatinina. Con un proceso largo de la enfermedad estos indicadores pueden variar, varias veces. Si el nivel de creatinina cambia, asegúrese de llevar al niño al nefrólogo. Él ayudará a elegir las tácticas correctas para un tratamiento posterior del bebé.
Cuantificación de inmunoglobulina E
Esta sustancia es el sustrato proteico principal que secretan las células del sistema inmune en respuesta a la entrada de alérgenos en el cuerpo. En un bebé sano, el nivel de inmunoglobulina E permanece normal durante toda la vida. Para niños con enfermedades atópicas se caracteriza por un elevado contenido de esta sustancia en el suero sanguíneo.
El material para el estudio es la muestra de sangre. El análisis estará listo, por lo general en 1 ò 2 días. Durante la exacerbación de la enfermedad, el nivel de inmunoglobulina E es mucho más elevado que lo normal. Un aumento de más de 165 UI / ml puede indicar la presencia de atopia. Durante la remisión, el nivel de inmunoglobulina E disminuye ligeramente. Sin embargo, durante un tiempo bastante largo, puede permanecer algo elevado.
Pruebas alérgicas especiales
Este método es una forma clásica de determinar alérgenos en inmunología. Se ha utilizado en pediatría durante más de un siglo. El método es bastante simple e informativo. Tales pruebas de provocación se llevan a cabo para niños mayores de cuatro años. Los bebés de una edad más temprana pueden dar resultados falsos. Esto se debe en gran parte a las peculiaridades del funcionamiento del sistema inmune a esta edad.
Para llevar a cabo las pruebas alérgicas solo lo puede hacer el alergista-inmunólogo infantil. Muy a menudo se llevan a cabo en policlínicas alérgicas o en centros privados.
Por lo general el estudio no toma más de una hora. Al bebé se le realiza pequeñas incisiones en la piel con un bisturí especial afilado. No tengas miedo de tales cortes. Son demasiado pequeños para convertirse en una amenaza de infección o supuración.
Después de aplicar incisiones especiales, el médico aplica soluciones de diagnóstico de alérgenos. Las sustancias se aplican en dilución fuerte. Esto minimiza el riesgo de una posible reacción alérgica violenta. Tales soluciones de diagnóstico se pueden aplicar de varias maneras. Por lo general, se selecciona un gotero.
Hoy en día, el método de aplicación ampliamente utilizado no requiere de incisiones adicionales. Con este método de aplicación del alérgeno, la solución de diagnóstico se aplica previamente al material. El médico simplemente lo posiciona a la piel del niño y luego de un tiempo evalúa el resultado.
Por lo general, el resultado se estima después de 5-15 minutos. Este tiempo depende de la solución de diagnóstico inicial utilizada en el estudio. Si el bebé tiene una predisposición alérgica o una sensibilidad pronunciada a un alérgeno particular, justo en ese momento aparecerá un enrojecimiento (e incluso manifestaciones cutáneas) en el lugar de la aplicación. Pueden ser pápulas o vesículas.
El valor incondicional de esta prueba es baja especificidad. Si el bebé es de una piel muy sensible, entonces puede haber varias reacciones falsas positivas. Bajo la influencia de cualquier provocador químico, la piel demasiado sensible puede reaccionar bruscamente. En tales casos, es imposible hablar de una alergia única.
Si es imposible evaluar inequívocamente la presencia de una sensibilidad alérgica individual a un alérgeno específico, los médicos aplican pruebas serológicas adicionales.
Determinación de anticuerpos específicos
Estos estudios se consideran los más modernos entre todos los métodos de diagnóstico de enfermedades atópicas. Comenzaron a usarse recientemente, mostraron un excelente resultado en el diagnóstico de enfermedades alérgicas. La realización de la prueba no requiere la imposición de incisiones e inyecciones en la piel. El material para el estudio es sangre venosa.
El período de prueba generalmente es de tres días a varias semanas. Depende de la cantidad de alérgenos probados. Para la comodidad de los pacientes pequeños, los laboratorios modernos determinan inmediatamente una línea completa de alérgenos, similar en estructura antigénica. Esto permite no solo establecer exactamente un factor provocador, sino también revelar todos los alérgenos cruzados que también pueden provocar una exacerbación.
La esencia del método es determinar los anticuerpos específicos que se forman en el cuerpo después de la ingestión de alérgenos en él. Son moléculas de proteína que son muy sensibles a diversos agentes extraños. En cualquier contacto con un alérgeno, las células del sistema inmune emiten una gran cantidad de anticuerpos. Esta reacción protectora está diseñada para eliminar rápidamente el agente extraño del cuerpo y eliminar la inflamación.
La prueba serológica, es una prueba diagnóstica importante cuando se establecen factores provocadores que pueden desencadenar la aparición de una reacción alérgica. Tiene una especificidad e información bastante alta (95-98%). La investigación posee un alto costo. Por lo general, para la definición de 10 alérgenos diferentes, el precio es de 5000-6000 rublos.
Antes de realizar cualquier prueba serológica, es importante recordar la preparación para la investigación. Todas estas pruebas se realizan mejor durante el período de remisión. Esto minimizará los resultados falsos positivos. Antes del estudio es mejor adherirse a una dieta terapéutica hipoalergénica. Es mejor no suministrar los antihistamínicos y los medicamentos desensibilizantes durante un par de días antes del estudio.
Principios de tratamiento básico
La terapia de la dermatitis atópica se divide en dos etapas: a) durante el período de exacerbación y b) la remisión. La separación del tratamiento le permite hacer frente a varios síntomas que ocurren durante diferentes períodos del curso de la enfermedad. Con el desarrollo prolongado de la enfermedad, la terapia con medicamentos también cambia. Esto se debe en gran parte a los cambios en la arquitectura y la estructura de la piel.
Durante una exacerbación
- Eliminación del factor provocativo: Es una condición importante para el tratamiento exitoso de la enfermedad. A menudo, en los bebés, se produce una forma de contacto de dermatitis atópica. Aparece cuando se usan pañales que son inadecuado para un niño en particular. El sitio del tejido, que está cerca de los genitales del bebé, puede estar impregnado con diversos agentes antisépticos. En niños propensos a la alergia, puede producirse dermatitis de contacto aguda. En este caso, es mejor eliminar o sustituir esta marca de pañales y cambiarlos a otros.
- Aplicación de terapia con medicamentos: Hasta la fecha, la industria farmacéutica ofrece una gran selección de diferentes productos que ayudan a lidiar con los síntomas incómodos de la dermatitis atópica. La elección de las drogas se lleva a cabo, centrándose en las manifestaciones de la piel que han surgido en esta exacerbación. Los más comúnmente utilizados son los hormonales y antiinflamatorios como ungüentos, cremas, geles, así como diversos polvos o pastas.
- Cumplimiento de la dieta hipoalergénica: Durante una exacerbación, los médicos prescriben una dieta muy severa. Esta dieta incluye una gran cantidad de productos proteínicos permitidos y cereales con la exclusión casi completa de una variedad de frutas y verduras. Solo pueden comer plantas verdes.
- Eliminación de manifestaciones sistémicas (En enfermedades muy graves): En estos casos, los medicamentos hormonales pueden administrarse en forma de inyecciones o tabletas. Cuando la picazón es más fuerte, produce al niño un sufrimiento pronunciado, para ello se prescriben formas de antihistamínicos en tabletas. Esto puede ser "Suprastin", "Fenistil" y otros. El especialista puede asignarlos durante un tiempo prolongado: desde unos días e incluso hasta un mes.
- Cumplimiento de la higiene personal: Las madres deben controlar la limpieza y la longitud de las uñas en los niños pequeños. Con picazón severa, los niños se rasca en la piel inflamada produciéndose un dolor severo. Si hay suciedad debajo de las uñas, pueden provocar infecciones adicionales y agravar el curso de la enfermedad. Cuando se une una flora bacteriana secundaria, la inflamación aumenta notablemente y pueden aparecer signos de supuración.
- Cumplimiento con el régimen del día: Para el correcto funcionamiento del sistema inmune, los bebés necesitan un descanso obligatorio. Durante el día, los niños deben dormir al menos diez horas. Este tiempo es necesario para que el cuerpo mantenga una buena capacidad para combatir la inflamación, le da fuerza para combatir el alérgeno.
Durante la remisión
- Aplicación de terapia farmacológica para áreas de piel dañadas: Después de que el proceso agudo disminuye, una variedad de costras y escamas permanecen en la piel. Para eliminar los efectos del proceso inflamatorio, los ungüentos y las cremas con una textura suficientemente oleosa son excelentes. Dichos medicamentos penetran muy bien en todas las capas de la piel y eliminan la sequedad pronunciada. Para eliminar costras o escamas en el cuero cabelludo se debe usar una variedad de ungüentos que tienen un efecto queratolítico.
- Fortalecimiento de la inmunidad: Para un sistema inmune debilitado después de un período agudo de la enfermedad del niño, la restauración del sistema inmune es una etapa importante en su rehabilitación. Los niños con enfermedades atópicas no necesitan estar encerrados en casa. Las condiciones estériles para ellos son absolutamente irrelevantes.
Paseos activos y juegos al aire libre fortalecerán la inmunidad y agregarán salud. La normalización de la función protectora de los intestinos también ayuda a restaurar la inmunidad. Las preparaciones enriquecidas con lacto y bifidobacteria son útiles para restaurar la microflora dañada. "Liveo baby", "Bifidumbacterin" ayudan a que los intestinos trabajen al máximo y fortalecen la inmunidad.
- Cumplimiento regular con dieta hipoalergénica: Un niño que tiene tendencia a enfermedades alérgicas o dermatitis atópica debe necesariamente comer solo los productos permitidos. Toda la comida que contiene posibles componentes alergénicos está completamente excluida de la dieta del bebé. Debe mantener una dieta hipoalergénica durante toda la vida.
- Exclusión completa en el uso doméstico de posibles alérgenos provocadores: Para bebés que son propensos a la dermatitis atópica, no deben usar almohadas o mantas con una base de plumas. Es mejor dar preferencia a otros materiales naturales y sintéticos sobre una base hipoalergénica. Las almohadas se deben enviar a la tintorería al menos 2 veces al año. Esto eliminará los ácaros domésticos que a menudo viven en dichos productos y pueden causar reacciones alérgicas.
Terapia de drogas
El tratamiento médico tiene un papel importante en la eliminación de los síntomas adversos de la dermatitis atópica. La elección de un medicamento depende directamente de qué manifestación necesita ser eliminada. En el tratamiento de la enfermedad, se usan formas cutáneas y el uso sistémico de inyecciones y tabletas.
Tratamiento local
- Ungüentos, cremas y suspensiones antiinflamatorias (habladores): Incluyen " Tsindol", "Elidel", "Triderm", "Ketotifen " y muchos otros medicamentos. Estas drogas tienen un efecto antiinflamatorio y ayudan a hacer frente a la inflamación. Muchos medicamentos se combinan, los antibióticos se pueden incluir en su combinación en pequeñas concentraciones. Dichos medicamentos generalmente son bien tolerados y no causan efectos secundarios sistémicos. Se recetan, por regla general, 2-3 veces al día y por un período de 10 a 14 días. Con una incursión más severa de la enfermedad, se puede aplicar el medicamento por un periodo de tiempo más largo, hasta que se eliminen por completo los síntomas desfavorables de la enfermedad.
- Ungüentos hormonales: Se usan para enfermedades a largo plazo. No tengas miedo de usar tales drogas. El contenido de hormonas glucocorticosteroides en ellos es bastante pequeño. Para causar efectos secundarios de naturaleza sistémica, tales drogas simplemente no las pueden causar. La mayoría de las preparaciones tópicas contienen beclometasona o prednisolona en pequeñas concentraciones. En el tratamiento, puede usar ungüentos "Advantan", "Elokom" y muchos otros aprobados para la práctica pediátrica.
- Preparaciones desensibilizantes: A menudo para eliminar el picor pronunciado, los médicos recetan antihistamínicos. Puede ser "Suprastin", así como "Fenistil", preparaciones basadas en desloratadina. Muchos de los medicamentos se usan para niños mayores de dos años. Estos preparados le permiten eliminar la inflamación severa y hacer frente a la picazón, debilitándola. Tales medicamentos se prescriben con un tratamiento de durabilidad entre de 10-14 días.
Las tabletas también se pueden usar durante un mes o más después de la eliminación de los síntomas adversos de la exacerbación. Para eliminar la picazón, puede usar gluconato de calcio. Ayuda a eliminar la manifestación moderada de este síntoma tan desfavorable.
- Estimuladores de membranas celulares: Tienen un mecanismo de acción similar al de los antihistamínicos. Es de reciente aplicación, y se usa relativamente en los niños, lo cual resulta suficientemente bueno. Prácticamente no hay efectos secundarios de la aplicación. El ketotifeno a menudo se prescribe, este medicamento se usa para niños de más de tres años. Es prescrito por un período entre 2-3 meses. El esquema es elegido por el médico tratante. Para la retirada adecuada del fármaco, se requiere una reducción gradual de la dosis.
- Preparaciones que respaldan la inmunidad: A menudo, los niños con dermatitis atópica se les recomiendan mantener un buen estado de la microflora intestinal. Para este propósito, se prescriben varios medicamentos que contienen bifidobacterias vivas o lactobacilos. Para aplicar dichos medicamentos de deben seguir un tratamiento de: 2-3 veces al año. Para eliminar productos tóxicos del cuerpo use enterosorbents: "Polysorb", tabletas de carbón activado, "Enterosgel".
¿Se permiten los procedimientos de agua?
Para que la piel permanezca suficientemente humedecida durante una exacerbación de la dermatitis atópica, debe humedecerse. Incluso en el período de manifestaciones agudas de la enfermedad del bebé, puede bañarse. No es recomendable lavar al niño con productos de baño. Esto puede promover la picazón y conducir a un secado adicional de la piel. Es mejor dar preferencia a un baño simple pero higiénico.
Para reducir la picazón en la cabeza, puede usar champús terapéuticos especiales. Dichos agentes tienen un pH fisiológico neutral y no causan irritación.
Los procedimientos higiénicos se pueden realizar a diario. Después de eso, es necesario tratar la piel con ungüentos terapéuticos o cremas. Esto también humedecerá la piel dañada y eliminará las manifestaciones adversas de la atopia.
Para niños muy pequeños, cuando se bañan, puedes agregar una decocción de celidonia. Para su preparación tomar 2-3 cucharadas de hojas trituradas, verterlas en un litro de agua hirviendo. Dejarla en reposo durante 3-4 horas. Luego se agrega a la bañera un vaso del caldo resultante, cuando el bebé se esté bañando. Puedes bañar a un niño con ajenjo o infusión de una cuerda. Estas hierbas tienen un efecto beneficioso sobre la piel y ayudan a prevenir la infección de las heridas que ocurren durante una exacerbación.
¿Qué comer?
La dieta terapéutica con dermatitis atópica es muy importante para el tratamiento de la enfermedad. Solo el cumplimiento de una dieta durante toda la vida evitará las exacerbaciones frecuentes de la enfermedad. Especialmente es muy importante para los niños que tienen una alergia alimentaria pronunciada en diferentes alimentos.
Especialmente para bebés con dermatitis atópica y enfermedades alérgicas, los pediatras han desarrollado un sistema de nutrición separado.
Excluye por completo los productos alimenticios que tienen fuertes propiedades antigénicas y pueden causar manifestaciones alérgicas.
Los siguientes productos deben ser excluidos de la dieta del bebé:
- Todas las frutas y vegetales tropicales: La mayoría de las bayas con flores rojas o burdeos. Los cítricos también están prohibidos.
- Mariscos y peces que viven en el océano: El pez de río se agrega a la dieta gradualmente. Es necesario controlar la reacción del niño a la introducción de un nuevo alimento.
- Productos de chocolate y otros dulces contienen granos de cacao.
- Dulces y refrescos azucarados que contienen una gran cantidad de colorantes químicos y aditivos alimentarios.
En la nutrición del bebé con dermatitis atópica debe necesariamente incluir los siguientes productos:
- Alto en proteína perfectamente adecuado: pájaro magro, ternera, ternera fresca, así como conejo. En la dieta del niño necesariamente debe incluir productos de leche agria. Una gran cantidad de la correcta proteína con la combinación de bifidobacterias útiles ayudará a los niños a fortalecer su inmunidad. Con cada comida, es mejor agregar un alimento específico de proteína permitido.
- Cereales o cebadas: Puede ser una gran adición o añadidura. Ayuda a proporcionar energía al cuerpo y dar nueva fuerza para combatir la enfermedad. Es mejor alternar diferentes cereales, ya que contienen una gran cantidad de vitaminas B, así como zinc y selenio. Estas sustancias tienen un efecto positivo en la piel e incluso contribuyen a su curación.
- Las verduras y hortalizas verdes: En el período de agravación, puede agregar papas y un poco de zanahorias. Una excelente versión para la adición en niños muy pequeños será la coliflor hervida (o brócoli). Puede agregar pepino rallado a los platos. Las verduras son una excelente fuente de fibra dietética insoluble. También se necesitan para formar una microflora intestinal saludable.
- Frutas. Por lo general, los bebés se les recomiendan ingerir manzanas y peras de jardín: En estas frutas, poseen un contenido de componentes antigénicos mucho más bajo que en las frutas tropicales. En el período agudo de la enfermedad, el uso de tales alimentos debería ser reducido. Las frutas contienen una gran cantidad de azúcares naturales. Esto puede afectar negativamente en la restauración de la estructura celular de la piel y empeorar un poco el trabajo de los leucocitos.
- Suficiente líquido: Para eliminar los productos de descomposición que se forman en el cuerpo durante el proceso inflamatorio, se necesita agua. Puedes beber agua hervida diariamente. También es aceptable usar bocados o compotas, cocinar sus manzanas secas de jardín o peras. Las bebidas de bayas se excluyen mejor antes del período de remisión.
- El uso de vitaminas: En el período de la dieta estricta, que es necesaria durante la exacerbación, se suministran muy pocos microelementos útiles al organismo del niño, por lo tanto, se requiere la introducción de tales sustancias desde el exterior. Los complejos sintéticos se convierten en una excelente fuente de diversas vitaminas. Contienen una combinación de microelementos útiles necesarios para el crecimiento y el desarrollo del bebé. Actualmente, las preparaciones de vitaminas están disponibles en forma de tabletas masticables, jarabe o caramelo. Estas vitaminas traerán alegría al niño y también ayudarán a restaurar la deficiencia de oligoelementos útiles en el cuerpo.
¿Cómo organizar el régimen del día?
Para los bebés con enfermedades atópicas es muy importante observar el orden correcto. El régimen diurno debe incluir necesariamente el sueño diurno. Es mejor dejarlo por al menos 3-4 horas. Durante este descanso, los sistemas nervioso e inmunológico se restauran. El niño tiene nuevas fortalezas para combatir la enfermedad.
El sueño nocturno debe ser de al menos 8-9 horas. Para bebés en el primer año de vida, incluso hasta 12 horas. Como regla, durante el sueño, el nivel de histamina disminuye. Esta sustancia se forma en el período de reacción inflamatoria aguda y causa picazón severa. La reducción de la concentración de histamina puede reducir este síntoma tan desfavorable. Esto le proporciona algo de alivio al niño.
En el período agudo de la enfermedad, los juegos activos se reducen marcadamente. La picazón extenuante les produce mucha incomodidad a los niños. Con la eliminación de los síntomas desfavorables en el trasfondo del tratamiento, los niños comienzan a sentirse mucho mejor y vuelven a su modo de vida habitual. Durante un período agudo de enfermedad, es mejor limitar la actividad física activa. Los niños necesitan más descanso, deben intentar que puedan dormir bien.
Posibilidades de tratamiento de sanatorio y spa
Una trayectoria prolongada de la enfermedad a menudo se convierte en una forma crónica. Los síntomas que ocurren durante una exacerbación, es mejor tratarlos en un hospital, y con poca intensidad, en el hogar.
La remisión de la enfermedad es un excelente momento para el tratamiento especializado en sanatorios o centros de salud.
Los diferentes métodos de fisioterapia tienen un efecto positivo en el transcurso de la enfermedad. Para los niños con enfermedad a largo plazo, se usan varios métodos de tratamiento con ultrasonido, magneto y fototerapia, así como también métodos inductotérmicos. Por lo general, durante una estancia en el centro de bienestar, al bebé se le asignan varios métodos diferentes a la vez, en tratamientos de 10 a 14 días. En algunos casos, se indica un tratamiento más prolongado, por hasta tres semanas.
La terapia en el sanatorio tiene un efecto clínico muy pronunciado. Con la aprobación regular de dicho tratamiento balneológico, el número de exacerbaciones de la enfermedad se reduce marcadamente. En los niños que se someten a terapia en el mar, la inmunidad se fortalece marcadamente. Los iones marinos tienen un efecto positivo en el funcionamiento de las células del sistema inmune y también sanan la piel.
Los niños con dermatitis atópica, los médicos recomiendan someterse al tratamiento de sanatorio al menos una vez al año. Es mejor hacer esto cuando la agravación disminuya o durante la remisión. La duración del tratamiento puede ser de 14-21 días. Es mejor elegir los sanatorios que se encuentran cerca del mar, o centros de salud especializados que brindan servicios médicos para bebés con atopia y enfermedades alérgicas de la piel.
Complicaciones
En la etapa inicial, la enfermedad generalmente ocurre sin efectos adversos pronunciados. Después de varias exacerbaciones y el uso de numerosos medicamentos, el niño puede desarrollar ciertas complicaciones de la enfermedad.
La mayoría de las veces con dermatitis atópica hay:
- Diversas supuraciones (como resultado de la unión de una infección bacteriana secundaria): La flora estafilocócica y estreptocócica es común. Por lo general, el bebé puede transportar microbios mientras se rasca la zona que le pican. Después de eso, en unas horas, la inflamación aumenta marcadamente, y aparece pus.
- Muy a menudo, las heridas mojadas están infectadas: Incluso un pequeño número de patógenos es suficiente para iniciar un proceso de infección bacteriana. Estos casos requieren la consulta inmediata del médico y la administración de antibióticos. En el curso severo del proceso bacteriano: se debe llevar en emergencia al hospital.
- Fenómenos atróficos en la piel o su adelgazamiento pronunciado: Usualmente ocurren como efectos secundarios después del uso prolongado de ungüentos con corticosteroides. Algunos niños pueden presentar otras alteraciones. En lugar de áreas con piel adelgazada, se forman costras densas (o incluso costras). En tales condiciones, se suprime la administración de hormonas y se cambian otros medicamentos. En el período de dicha suspensión, los bebés reciben medicamentos inmunomoduladores que permiten normalizar la función deteriorada del sistema inmune del niño.
¿Se establece una discapacidad?
Por lo general, para los bebés con dermatitis atópica, la discapacidad no es obligatoria. Con un tratamiento adecuado de la enfermedad y control suficiente contra la aparición de alguna pérdida persistente de una función, los médicos recomiendan con esta variante de la enfermedad el tratamiento de las exacerbaciones en las condiciones en un policlínico, con el control obligatorio de un médico-inmunólogo.
Los adolescentes y jóvenes que tienen un historial de enfermedad a largo plazo y numerosas hospitalizaciones para el tratamiento de las exacerbaciones pueden solicitar su examen a la UIT. Los doctores-expertos estudiarán toda la documentación médica del niño e identificarán la presencia o ausencia de signos incapacitantes. Si el niño tiene signos de pérdida persistente de la función, entonces puede establecer un grupo de discapacidad. Como regla, en el tercer caso.
Prevención de las exacerbaciones
Las medidas preventivas ayudan a advertir las manifestaciones agudas de la enfermedad y a controlar el curso de la misma. Si se trata de bebés con dermatitis atópica, siempre debe recordar acerca de la prevención. Evitar el contacto con un factor provocador ayuda a reducir el riesgo de posible aparición de una exacerbación.
Para evitar la aparición de síntomas adversos y el estado agudo de la enfermedad, debe:
- Asegurarse de seguir la dieta hipoalergénica. Todos los productos que tienen fuertes propiedades alergénicas están completamente excluidos de la dieta del bebé. Solo se permiten platos neutros que no contienen alérgenos. La comida debe hacerse varias veces al día, en pequeñas porciones. Es obligatorio incluir una proteína de alto grado (en cantidades suficientes para el cuerpo del niño).
- Usar solo materiales hipoalergénicos. Todas las almohadas, ropa de cama y ropa deben estar hechas de materiales sintéticos con pocas propiedades alergénicas. Los productos hechos de seda natural o lana no son los mejores para usar. la limpiezas de las almohadas debe ser al menos una o dos veces al año. Las mantas también se deben llevar a las tintorerías profesionales.
- Los juguetes, platos y cubiertos que pertenecen al niño se procesan en agua tibia, utilizando fluidos especiales que no contienen químicos agresivos en su composición. En tales procedimientos, generalmente vale la pena señalar que son hipoalergénicos y no pueden causar reacciones alérgicas. Para los niños con dermatitis atópica, es mejor usar productos químicos domésticos, los cuales se permite su uso desde los primeros días después del nacimiento.
- Usar antihistamínicos antes de la floración de las plantas. Es especialmente necesario para niños con reacciones alérgicas al polen, los antihistamínicos en dosis preventivas reducirán la probabilidad de una reacción alérgica pronunciada. La enfermedad puede pasar en una forma más suprimida.
- Fortalecimiento de la inmunidad. Una nutrición adecuada con suficiente fibra y vitaminas, los juegos activos al aire libre serán formas excelentes de restaurar y activar el sistema inmunológico. Los bebés con dermatitis atópica también deben evitar los cambios bruscos de agua fría, es recomendable el agua templada. Tales técnicas tienen un efecto positivo en la inmunidad y también aumentan el estado de ánimo y normalizan el sueño.
- Lactancia prolongada. Científicos de muchos países han demostrado que, junto con la leche materna, el anticuerpo protector ingresa al cuerpo del bebé. Esto le permite proteger el cuerpo de los niños contra diversas patologías infecciosas y reducir el riesgo de desarrollar reacciones alérgicas. La leche materna también ayuda a normalizar la microflora de los intestinos del bebé y ayuda a fortalecer la inmunidad.
- Cumplimiento de las normas de higiene. Las habitaciones de los niños, que son propensos a reacciones alérgicas, deben limpiarse con mayor frecuencia. Lograr condiciones completamente estériles no es necesario. Mucho más importante es simplemente el piso limpio y recién lavado. Asegúrese de ventilar la habitación. Esto mejora el intercambio de aire en la habitación de los niños e incluso ayuda a reducir la concentración de microbios patógenos en el aire.
- Paseos regulares al aire libre. La suficiente solación afecta positivamente al sistema inmune. Los rayos del sol estimulan el trabajo del sistema nervioso y también contribuyen a la normalización del fondo hormonal. Caminar al aire libre es muy importante para los lactantes. Ellos ayudan a restaurar la inmunidad.
La dermatitis atópica ocurre muy a menudo en niños de diferentes edades. El curso de la enfermedad en la mayoría de los casos entra en una forma crónica. El control regular, las medidas preventivas, así como el tratamiento oportuno y competente de las exacerbaciones ayudarán a controlar el desarrollo de la enfermedad y mejorar la calidad de vida del bebé.
- Opción con áreas limitadas: El daño a la piel en tales casos no es más del cinco por ciento de toda la superficie de la piel.
- Variante con elementos comunes: Se produce cuando hay lesiones que ocupan hasta un cuarto de toda la superficie de la piel.
- Variante con cambios difusos: Forma extremadamente desfavorable de la enfermedad. En este caso, se observan numerosas lesiones de la piel. Las únicas áreas que permanecen limpias son la superficie interna de las palmas y el área de la cara cerca de la nariz y sobre el labio superior. Esta variante de la dermatitis atópica causa un fuerte e insoportable picor. Numerosos rastros de rasguños aparecen en la piel.
- Flujo relativamente fácil: Implica la aparición durante las exacerbaciones de una pequeña cantidad de erupciones en la piel. Por lo general, estos son elementos vesiculares individuales. Esta variante se caracteriza por la aparición de picazón moderada, hay una pequeña hinchazón, así como la piel seca. El curso de la enfermedad generalmente está bien controlado. Los períodos de remisión por lo general son largos.
- La forma medianamente pesada: Con esta variante de la enfermedad, una gran cantidad de diversas formaciones vesiculares llenas de líquido seroso aparecen en diferentes partes del cuerpo. Con vesículas de avance, el líquido expira, se forman úlceras humectantes. Como regla general, la condición del bebé empeora. El niño se frota constantemente las vesículas que pican. La condición también puede complicarse por la unión de una infección bacteriana secundaria.
- Corriente fuerte: Característica para bebés con baja inmunidad. El niño se ve terrible. Los elementos vesiculares aparecen en casi todas las partes del cuerpo: en la cara, en las manos y los pies, cubren las nalgas, el estómago. Numerosas vesículas rotas segregan líquido que contribuyen al desarrollo de heridas fuertes, las cuales están mal epitelizadas.
Principales síntomas y signos
La dermatitis atópica se manifiesta por numerosos síntomas que causan incomodidad grave al bebé. La gravedad de las manifestaciones de la enfermedad depende de una combinación de muchos factores. Con una enfermedad leve, los síntomas son menos evidentes. Si la predisposición alérgica del niño es suficientemente pronunciada, entonces la respuesta inmune al factor provocador será muy fuerte.
Durante una exacerbación, la dermatitis se muestra por los signos característicos siguientes:
- Picazón severa: Se presenta en el niño durante todo el día, algo disminuye por la noche. Los bebés, al rozar la piel dañada, pueden provocar infecciones adicionales y empeorar el curso de la enfermedad. El uso de antihistamínicos ayuda a reducir algo la manifestación de este síntoma incómodo.
- La aparición de manchas eritematosas: Numerosas manchas rojas brillantes comienzan a formarse en la piel. Con un progreso leve de la enfermedad, las erupciones cutáneas solo pueden aparecer en áreas limitadas del cuerpo. A menudo ocurren en la espalda, el abdomen o los brazos. La piel afectada adquiere un color "ardiente" característico. Al tacto, se calienta, se compacta un poco.
- La apariencia de resequedad: Este es también uno de los síntomas más comunes de la dermatitis atópica. Cuanto más tiempo progresa la enfermedad, más pronunciada se vuelve esta manifestación. Esto se debe a una alteración de la composición agua-lípido de la piel (debido a un proceso inflamatorio prolongado). La estructura de las capas de la piel se rompe, lo que contribuye a un cambio en su calidad. La piel se vuelve muy seca al tacto y delgada.
- Varias erupciones en la piel: La dermatitis atópica se caracteriza por una variedad de manifestaciones. En la mayoría de los casos, la enfermedad se manifiesta por la aparición de elementos vesiculares. Por lo general, contienen un fluido seroso en su interior. En casos más raros, aparecen elementos papulares o aparecen diferentes costras. Tales erupciones ocurren con mayor frecuencia en todos los pliegues de la piel. Muy a menudo aparecen en la fosa cubital, debajo de las rodillas, y también pueden aparecer detrás de las orejas o en las mejillas.
- Los fenómenos de liquenificación: Este signo aparece ya bastante tarde. Ocurre con roces permanentes en la piel dañada. Esto cambia la estructura de la piel y se vuelve más denso, la arquitectura del colágeno y las fibras de elastina se interrumpe.
- Salud pobre del niño: La picazón intensa causa que el bebé exprese su preocupación. Los niños más traviesos, a menudo lloran. En una enfermedad grave, incluso pueden negarse a comer. Para los niños de mayor edad se caracteriza por una mayor excitabilidad e incluso un comportamiento algo agresivo. Se rompe el sueño.
Después de que el proceso agudo disminuye, comienza un período de remisión. Todos los síntomas que fueron característicos durante una exacerbación son reemplazados por otros. La duración de la remisión puede depender de diversos factores. Con un progreso de la enfermedad, dichos períodos pueden durar incluso varios años.
Para el período de remisión de la dermatitis atópica, los síntomas característicos son los siguientes:
- Cambio de la estructura de la piel: Algunas partes de la piel se densifican, mientras que otras se vuelven más delgadas. Esto se debe a un cambio en la estructura de las capas de la piel. Los sitios en los que se localizan las úlceras humectantes, por lo general, se curan, pero se vuelven menos densos al tacto. En las heridas se pueden formar costras.
- Rastros de haberse rascado: Presente en casi todos los niños con dermatitis atópica. El más pronunciado en los niños con exacerbaciones frecuentes de la enfermedad. Por lo general, aparecen como bandas estrechas de color blanco o rojizo. Cubre toda la superficie del cuerpo, se puede ver en las manos o las mejillas del bebé en grandes cantidades.
- Cambiar el patrón de la piel: Con el largo proceso inflamatorio que ocurre en esta enfermedad, la arquitectura de la estructura de la piel cambia. Aparecen áreas de hiperpigmentación.
- Secado excesivo de la piel y apariencia de áreas con peladuras: Este síntoma es característico en los primeros días después de la reducción de la exacerbación. La piel se vuelve muy seca. Numerosas escamas pueden aparecer en el cuero cabelludo y en los pliegues de las manos. Se desprenden fácilmente durante el lavado o al tocar.
- Con el progreso prolongado de la enfermedad, la aparición de resequedad severa y descamación alrededor del borde rojo de los labios: A menudo, esta es una manifestación de queilitis atópica. Esta condición no requiere un tratamiento especial, excepto el uso de bálsamos suaves para los labios, aprobados para su uso en los niños. En algunos casos, la queilitis atópica pasa independientemente al finalizar la enfermedad, sin el uso de ungüentos.
Diagnóstico
Para identificar un alérgeno específico que promueva la aparición de los síntomas de la dermatitis atópica, ayudarán las pruebas de laboratorio auxiliar e instrumental.
Hemograma completo
Un aumento en el nivel de leucocitos por encima de lo normal, indica que hay un proceso inflamatorio en el cuerpo. La eosinofilia expresada (aumento en el número de eosinófilos) sugiere la presencia de una enfermedad de naturaleza alérgica. Todas las alergias ocurren con una aceleración de la ESR en el período agudo de la enfermedad.
La fórmula leucocitaria ayuda a los médicos a comprender la etapa del proceso inflamatorio. Un aumento en el nivel de linfocitos periféricos también habla por la naturaleza alérgica de la enfermedad.
Investigación bioquímica
Para llevar a cabo el análisis, se le toma al bebé una muestra de sangre. Con la ayuda de este análisis, se puede ver la función del hígado y los riñones. Un aumento en el nivel de transaminasas puede indicar la participación de las células hepáticas en el proceso sistémico. En algunos casos, el nivel de bilirrubina también aumenta.
Evaluar el daño en los riñones, se puede determinar mediante la cuantificación de urea o creatinina. Con un proceso largo de la enfermedad estos indicadores pueden variar, varias veces. Si el nivel de creatinina cambia, asegúrese de llevar al niño al nefrólogo. Él ayudará a elegir las tácticas correctas para un tratamiento posterior del bebé.
Cuantificación de inmunoglobulina E
Esta sustancia es el sustrato proteico principal que secretan las células del sistema inmune en respuesta a la entrada de alérgenos en el cuerpo. En un bebé sano, el nivel de inmunoglobulina E permanece normal durante toda la vida. Para niños con enfermedades atópicas se caracteriza por un elevado contenido de esta sustancia en el suero sanguíneo.
El material para el estudio es la muestra de sangre. El análisis estará listo, por lo general en 1 ò 2 días. Durante la exacerbación de la enfermedad, el nivel de inmunoglobulina E es mucho más elevado que lo normal. Un aumento de más de 165 UI / ml puede indicar la presencia de atopia. Durante la remisión, el nivel de inmunoglobulina E disminuye ligeramente. Sin embargo, durante un tiempo bastante largo, puede permanecer algo elevado.
Pruebas alérgicas especiales
Este método es una forma clásica de determinar alérgenos en inmunología. Se ha utilizado en pediatría durante más de un siglo. El método es bastante simple e informativo. Tales pruebas de provocación se llevan a cabo para niños mayores de cuatro años. Los bebés de una edad más temprana pueden dar resultados falsos. Esto se debe en gran parte a las peculiaridades del funcionamiento del sistema inmune a esta edad.
Para llevar a cabo las pruebas alérgicas solo lo puede hacer el alergista-inmunólogo infantil. Muy a menudo se llevan a cabo en policlínicas alérgicas o en centros privados.
Por lo general el estudio no toma más de una hora. Al bebé se le realiza pequeñas incisiones en la piel con un bisturí especial afilado. No tengas miedo de tales cortes. Son demasiado pequeños para convertirse en una amenaza de infección o supuración.
Después de aplicar incisiones especiales, el médico aplica soluciones de diagnóstico de alérgenos. Las sustancias se aplican en dilución fuerte. Esto minimiza el riesgo de una posible reacción alérgica violenta. Tales soluciones de diagnóstico se pueden aplicar de varias maneras. Por lo general, se selecciona un gotero.
Hoy en día, el método de aplicación ampliamente utilizado no requiere de incisiones adicionales. Con este método de aplicación del alérgeno, la solución de diagnóstico se aplica previamente al material. El médico simplemente lo posiciona a la piel del niño y luego de un tiempo evalúa el resultado.
Por lo general, el resultado se estima después de 5-15 minutos. Este tiempo depende de la solución de diagnóstico inicial utilizada en el estudio. Si el bebé tiene una predisposición alérgica o una sensibilidad pronunciada a un alérgeno particular, justo en ese momento aparecerá un enrojecimiento (e incluso manifestaciones cutáneas) en el lugar de la aplicación. Pueden ser pápulas o vesículas.
El valor incondicional de esta prueba es baja especificidad. Si el bebé es de una piel muy sensible, entonces puede haber varias reacciones falsas positivas. Bajo la influencia de cualquier provocador químico, la piel demasiado sensible puede reaccionar bruscamente. En tales casos, es imposible hablar de una alergia única.
Si es imposible evaluar inequívocamente la presencia de una sensibilidad alérgica individual a un alérgeno específico, los médicos aplican pruebas serológicas adicionales.
Determinación de anticuerpos específicos
Estos estudios se consideran los más modernos entre todos los métodos de diagnóstico de enfermedades atópicas. Comenzaron a usarse recientemente, mostraron un excelente resultado en el diagnóstico de enfermedades alérgicas. La realización de la prueba no requiere la imposición de incisiones e inyecciones en la piel. El material para el estudio es sangre venosa.
El período de prueba generalmente es de tres días a varias semanas. Depende de la cantidad de alérgenos probados. Para la comodidad de los pacientes pequeños, los laboratorios modernos determinan inmediatamente una línea completa de alérgenos, similar en estructura antigénica. Esto permite no solo establecer exactamente un factor provocador, sino también revelar todos los alérgenos cruzados que también pueden provocar una exacerbación.
La esencia del método es determinar los anticuerpos específicos que se forman en el cuerpo después de la ingestión de alérgenos en él. Son moléculas de proteína que son muy sensibles a diversos agentes extraños. En cualquier contacto con un alérgeno, las células del sistema inmune emiten una gran cantidad de anticuerpos. Esta reacción protectora está diseñada para eliminar rápidamente el agente extraño del cuerpo y eliminar la inflamación.
La prueba serológica, es una prueba diagnóstica importante cuando se establecen factores provocadores que pueden desencadenar la aparición de una reacción alérgica. Tiene una especificidad e información bastante alta (95-98%). La investigación posee un alto costo. Por lo general, para la definición de 10 alérgenos diferentes, el precio es de 5000-6000 rublos.
Antes de realizar cualquier prueba serológica, es importante recordar la preparación para la investigación. Todas estas pruebas se realizan mejor durante el período de remisión. Esto minimizará los resultados falsos positivos. Antes del estudio es mejor adherirse a una dieta terapéutica hipoalergénica. Es mejor no suministrar los antihistamínicos y los medicamentos desensibilizantes durante un par de días antes del estudio.
Principios de tratamiento básico
La terapia de la dermatitis atópica se divide en dos etapas: a) durante el período de exacerbación y b) la remisión. La separación del tratamiento le permite hacer frente a varios síntomas que ocurren durante diferentes períodos del curso de la enfermedad. Con el desarrollo prolongado de la enfermedad, la terapia con medicamentos también cambia. Esto se debe en gran parte a los cambios en la arquitectura y la estructura de la piel.
Durante una exacerbación
- Eliminación del factor provocativo: Es una condición importante para el tratamiento exitoso de la enfermedad. A menudo, en los bebés, se produce una forma de contacto de dermatitis atópica. Aparece cuando se usan pañales que son inadecuado para un niño en particular. El sitio del tejido, que está cerca de los genitales del bebé, puede estar impregnado con diversos agentes antisépticos. En niños propensos a la alergia, puede producirse dermatitis de contacto aguda. En este caso, es mejor eliminar o sustituir esta marca de pañales y cambiarlos a otros.
- Aplicación de terapia con medicamentos: Hasta la fecha, la industria farmacéutica ofrece una gran selección de diferentes productos que ayudan a lidiar con los síntomas incómodos de la dermatitis atópica. La elección de las drogas se lleva a cabo, centrándose en las manifestaciones de la piel que han surgido en esta exacerbación. Los más comúnmente utilizados son los hormonales y antiinflamatorios como ungüentos, cremas, geles, así como diversos polvos o pastas.
- Cumplimiento de la dieta hipoalergénica: Durante una exacerbación, los médicos prescriben una dieta muy severa. Esta dieta incluye una gran cantidad de productos proteínicos permitidos y cereales con la exclusión casi completa de una variedad de frutas y verduras. Solo pueden comer plantas verdes.
- Eliminación de manifestaciones sistémicas (En enfermedades muy graves): En estos casos, los medicamentos hormonales pueden administrarse en forma de inyecciones o tabletas. Cuando la picazón es más fuerte, produce al niño un sufrimiento pronunciado, para ello se prescriben formas de antihistamínicos en tabletas. Esto puede ser "Suprastin", "Fenistil" y otros. El especialista puede asignarlos durante un tiempo prolongado: desde unos días e incluso hasta un mes.
- Cumplimiento de la higiene personal: Las madres deben controlar la limpieza y la longitud de las uñas en los niños pequeños. Con picazón severa, los niños se rasca en la piel inflamada produciéndose un dolor severo. Si hay suciedad debajo de las uñas, pueden provocar infecciones adicionales y agravar el curso de la enfermedad. Cuando se une una flora bacteriana secundaria, la inflamación aumenta notablemente y pueden aparecer signos de supuración.
- Cumplimiento con el régimen del día: Para el correcto funcionamiento del sistema inmune, los bebés necesitan un descanso obligatorio. Durante el día, los niños deben dormir al menos diez horas. Este tiempo es necesario para que el cuerpo mantenga una buena capacidad para combatir la inflamación, le da fuerza para combatir el alérgeno.
Durante la remisión
- Aplicación de terapia farmacológica para áreas de piel dañadas: Después de que el proceso agudo disminuye, una variedad de costras y escamas permanecen en la piel. Para eliminar los efectos del proceso inflamatorio, los ungüentos y las cremas con una textura suficientemente oleosa son excelentes. Dichos medicamentos penetran muy bien en todas las capas de la piel y eliminan la sequedad pronunciada. Para eliminar costras o escamas en el cuero cabelludo se debe usar una variedad de ungüentos que tienen un efecto queratolítico.
- Fortalecimiento de la inmunidad: Para un sistema inmune debilitado después de un período agudo de la enfermedad del niño, la restauración del sistema inmune es una etapa importante en su rehabilitación. Los niños con enfermedades atópicas no necesitan estar encerrados en casa. Las condiciones estériles para ellos son absolutamente irrelevantes.
Paseos activos y juegos al aire libre fortalecerán la inmunidad y agregarán salud. La normalización de la función protectora de los intestinos también ayuda a restaurar la inmunidad. Las preparaciones enriquecidas con lacto y bifidobacteria son útiles para restaurar la microflora dañada. "Liveo baby", "Bifidumbacterin" ayudan a que los intestinos trabajen al máximo y fortalecen la inmunidad.
- Cumplimiento regular con dieta hipoalergénica: Un niño que tiene tendencia a enfermedades alérgicas o dermatitis atópica debe necesariamente comer solo los productos permitidos. Toda la comida que contiene posibles componentes alergénicos está completamente excluida de la dieta del bebé. Debe mantener una dieta hipoalergénica durante toda la vida.
- Exclusión completa en el uso doméstico de posibles alérgenos provocadores: Para bebés que son propensos a la dermatitis atópica, no deben usar almohadas o mantas con una base de plumas. Es mejor dar preferencia a otros materiales naturales y sintéticos sobre una base hipoalergénica. Las almohadas se deben enviar a la tintorería al menos 2 veces al año. Esto eliminará los ácaros domésticos que a menudo viven en dichos productos y pueden causar reacciones alérgicas.
Terapia de drogas
El tratamiento médico tiene un papel importante en la eliminación de los síntomas adversos de la dermatitis atópica. La elección de un medicamento depende directamente de qué manifestación necesita ser eliminada. En el tratamiento de la enfermedad, se usan formas cutáneas y el uso sistémico de inyecciones y tabletas.
Tratamiento local
- Ungüentos, cremas y suspensiones antiinflamatorias (habladores): Incluyen " Tsindol", "Elidel", "Triderm", "Ketotifen " y muchos otros medicamentos. Estas drogas tienen un efecto antiinflamatorio y ayudan a hacer frente a la inflamación. Muchos medicamentos se combinan, los antibióticos se pueden incluir en su combinación en pequeñas concentraciones. Dichos medicamentos generalmente son bien tolerados y no causan efectos secundarios sistémicos. Se recetan, por regla general, 2-3 veces al día y por un período de 10 a 14 días. Con una incursión más severa de la enfermedad, se puede aplicar el medicamento por un periodo de tiempo más largo, hasta que se eliminen por completo los síntomas desfavorables de la enfermedad.
- Ungüentos hormonales: Se usan para enfermedades a largo plazo. No tengas miedo de usar tales drogas. El contenido de hormonas glucocorticosteroides en ellos es bastante pequeño. Para causar efectos secundarios de naturaleza sistémica, tales drogas simplemente no las pueden causar. La mayoría de las preparaciones tópicas contienen beclometasona o prednisolona en pequeñas concentraciones. En el tratamiento, puede usar ungüentos "Advantan", "Elokom" y muchos otros aprobados para la práctica pediátrica.
- Preparaciones desensibilizantes: A menudo para eliminar el picor pronunciado, los médicos recetan antihistamínicos. Puede ser "Suprastin", así como "Fenistil", preparaciones basadas en desloratadina. Muchos de los medicamentos se usan para niños mayores de dos años. Estos preparados le permiten eliminar la inflamación severa y hacer frente a la picazón, debilitándola. Tales medicamentos se prescriben con un tratamiento de durabilidad entre de 10-14 días.
Las tabletas también se pueden usar durante un mes o más después de la eliminación de los síntomas adversos de la exacerbación. Para eliminar la picazón, puede usar gluconato de calcio. Ayuda a eliminar la manifestación moderada de este síntoma tan desfavorable.
- Estimuladores de membranas celulares: Tienen un mecanismo de acción similar al de los antihistamínicos. Es de reciente aplicación, y se usa relativamente en los niños, lo cual resulta suficientemente bueno. Prácticamente no hay efectos secundarios de la aplicación. El ketotifeno a menudo se prescribe, este medicamento se usa para niños de más de tres años. Es prescrito por un período entre 2-3 meses. El esquema es elegido por el médico tratante. Para la retirada adecuada del fármaco, se requiere una reducción gradual de la dosis.
- Preparaciones que respaldan la inmunidad: A menudo, los niños con dermatitis atópica se les recomiendan mantener un buen estado de la microflora intestinal. Para este propósito, se prescriben varios medicamentos que contienen bifidobacterias vivas o lactobacilos. Para aplicar dichos medicamentos de deben seguir un tratamiento de: 2-3 veces al año. Para eliminar productos tóxicos del cuerpo use enterosorbents: "Polysorb", tabletas de carbón activado, "Enterosgel".
¿Se permiten los procedimientos de agua?
Para que la piel permanezca suficientemente humedecida durante una exacerbación de la dermatitis atópica, debe humedecerse. Incluso en el período de manifestaciones agudas de la enfermedad del bebé, puede bañarse. No es recomendable lavar al niño con productos de baño. Esto puede promover la picazón y conducir a un secado adicional de la piel. Es mejor dar preferencia a un baño simple pero higiénico.
Para reducir la picazón en la cabeza, puede usar champús terapéuticos especiales. Dichos agentes tienen un pH fisiológico neutral y no causan irritación.
Los procedimientos higiénicos se pueden realizar a diario. Después de eso, es necesario tratar la piel con ungüentos terapéuticos o cremas. Esto también humedecerá la piel dañada y eliminará las manifestaciones adversas de la atopia.
Para niños muy pequeños, cuando se bañan, puedes agregar una decocción de celidonia. Para su preparación tomar 2-3 cucharadas de hojas trituradas, verterlas en un litro de agua hirviendo. Dejarla en reposo durante 3-4 horas. Luego se agrega a la bañera un vaso del caldo resultante, cuando el bebé se esté bañando. Puedes bañar a un niño con ajenjo o infusión de una cuerda. Estas hierbas tienen un efecto beneficioso sobre la piel y ayudan a prevenir la infección de las heridas que ocurren durante una exacerbación.
¿Qué comer?
La dieta terapéutica con dermatitis atópica es muy importante para el tratamiento de la enfermedad. Solo el cumplimiento de una dieta durante toda la vida evitará las exacerbaciones frecuentes de la enfermedad. Especialmente es muy importante para los niños que tienen una alergia alimentaria pronunciada en diferentes alimentos.
Especialmente para bebés con dermatitis atópica y enfermedades alérgicas, los pediatras han desarrollado un sistema de nutrición separado.
Excluye por completo los productos alimenticios que tienen fuertes propiedades antigénicas y pueden causar manifestaciones alérgicas.
Los siguientes productos deben ser excluidos de la dieta del bebé:
- Todas las frutas y vegetales tropicales: La mayoría de las bayas con flores rojas o burdeos. Los cítricos también están prohibidos.
- Mariscos y peces que viven en el océano: El pez de río se agrega a la dieta gradualmente. Es necesario controlar la reacción del niño a la introducción de un nuevo alimento.
- Productos de chocolate y otros dulces contienen granos de cacao.
- Dulces y refrescos azucarados que contienen una gran cantidad de colorantes químicos y aditivos alimentarios.
En la nutrición del bebé con dermatitis atópica debe necesariamente incluir los siguientes productos:
- Alto en proteína perfectamente adecuado: pájaro magro, ternera, ternera fresca, así como conejo. En la dieta del niño necesariamente debe incluir productos de leche agria. Una gran cantidad de la correcta proteína con la combinación de bifidobacterias útiles ayudará a los niños a fortalecer su inmunidad. Con cada comida, es mejor agregar un alimento específico de proteína permitido.
- Cereales o cebadas: Puede ser una gran adición o añadidura. Ayuda a proporcionar energía al cuerpo y dar nueva fuerza para combatir la enfermedad. Es mejor alternar diferentes cereales, ya que contienen una gran cantidad de vitaminas B, así como zinc y selenio. Estas sustancias tienen un efecto positivo en la piel e incluso contribuyen a su curación.
- Las verduras y hortalizas verdes: En el período de agravación, puede agregar papas y un poco de zanahorias. Una excelente versión para la adición en niños muy pequeños será la coliflor hervida (o brócoli). Puede agregar pepino rallado a los platos. Las verduras son una excelente fuente de fibra dietética insoluble. También se necesitan para formar una microflora intestinal saludable.
- Frutas. Por lo general, los bebés se les recomiendan ingerir manzanas y peras de jardín: En estas frutas, poseen un contenido de componentes antigénicos mucho más bajo que en las frutas tropicales. En el período agudo de la enfermedad, el uso de tales alimentos debería ser reducido. Las frutas contienen una gran cantidad de azúcares naturales. Esto puede afectar negativamente en la restauración de la estructura celular de la piel y empeorar un poco el trabajo de los leucocitos.
- Suficiente líquido: Para eliminar los productos de descomposición que se forman en el cuerpo durante el proceso inflamatorio, se necesita agua. Puedes beber agua hervida diariamente. También es aceptable usar bocados o compotas, cocinar sus manzanas secas de jardín o peras. Las bebidas de bayas se excluyen mejor antes del período de remisión.
- El uso de vitaminas: En el período de la dieta estricta, que es necesaria durante la exacerbación, se suministran muy pocos microelementos útiles al organismo del niño, por lo tanto, se requiere la introducción de tales sustancias desde el exterior. Los complejos sintéticos se convierten en una excelente fuente de diversas vitaminas. Contienen una combinación de microelementos útiles necesarios para el crecimiento y el desarrollo del bebé. Actualmente, las preparaciones de vitaminas están disponibles en forma de tabletas masticables, jarabe o caramelo. Estas vitaminas traerán alegría al niño y también ayudarán a restaurar la deficiencia de oligoelementos útiles en el cuerpo.
¿Cómo organizar el régimen del día?
Para los bebés con enfermedades atópicas es muy importante observar el orden correcto. El régimen diurno debe incluir necesariamente el sueño diurno. Es mejor dejarlo por al menos 3-4 horas. Durante este descanso, los sistemas nervioso e inmunológico se restauran. El niño tiene nuevas fortalezas para combatir la enfermedad.
El sueño nocturno debe ser de al menos 8-9 horas. Para bebés en el primer año de vida, incluso hasta 12 horas. Como regla, durante el sueño, el nivel de histamina disminuye. Esta sustancia se forma en el período de reacción inflamatoria aguda y causa picazón severa. La reducción de la concentración de histamina puede reducir este síntoma tan desfavorable. Esto le proporciona algo de alivio al niño.
En el período agudo de la enfermedad, los juegos activos se reducen marcadamente. La picazón extenuante les produce mucha incomodidad a los niños. Con la eliminación de los síntomas desfavorables en el trasfondo del tratamiento, los niños comienzan a sentirse mucho mejor y vuelven a su modo de vida habitual. Durante un período agudo de enfermedad, es mejor limitar la actividad física activa. Los niños necesitan más descanso, deben intentar que puedan dormir bien.
Posibilidades de tratamiento de sanatorio y spa
Una trayectoria prolongada de la enfermedad a menudo se convierte en una forma crónica. Los síntomas que ocurren durante una exacerbación, es mejor tratarlos en un hospital, y con poca intensidad, en el hogar.
La remisión de la enfermedad es un excelente momento para el tratamiento especializado en sanatorios o centros de salud.
Los diferentes métodos de fisioterapia tienen un efecto positivo en el transcurso de la enfermedad. Para los niños con enfermedad a largo plazo, se usan varios métodos de tratamiento con ultrasonido, magneto y fototerapia, así como también métodos inductotérmicos. Por lo general, durante una estancia en el centro de bienestar, al bebé se le asignan varios métodos diferentes a la vez, en tratamientos de 10 a 14 días. En algunos casos, se indica un tratamiento más prolongado, por hasta tres semanas.
La terapia en el sanatorio tiene un efecto clínico muy pronunciado. Con la aprobación regular de dicho tratamiento balneológico, el número de exacerbaciones de la enfermedad se reduce marcadamente. En los niños que se someten a terapia en el mar, la inmunidad se fortalece marcadamente. Los iones marinos tienen un efecto positivo en el funcionamiento de las células del sistema inmune y también sanan la piel.
Los niños con dermatitis atópica, los médicos recomiendan someterse al tratamiento de sanatorio al menos una vez al año. Es mejor hacer esto cuando la agravación disminuya o durante la remisión. La duración del tratamiento puede ser de 14-21 días. Es mejor elegir los sanatorios que se encuentran cerca del mar, o centros de salud especializados que brindan servicios médicos para bebés con atopia y enfermedades alérgicas de la piel.
Complicaciones
En la etapa inicial, la enfermedad generalmente ocurre sin efectos adversos pronunciados. Después de varias exacerbaciones y el uso de numerosos medicamentos, el niño puede desarrollar ciertas complicaciones de la enfermedad.
La mayoría de las veces con dermatitis atópica hay:
- Diversas supuraciones (como resultado de la unión de una infección bacteriana secundaria): La flora estafilocócica y estreptocócica es común. Por lo general, el bebé puede transportar microbios mientras se rasca la zona que le pican. Después de eso, en unas horas, la inflamación aumenta marcadamente, y aparece pus.
- Muy a menudo, las heridas mojadas están infectadas: Incluso un pequeño número de patógenos es suficiente para iniciar un proceso de infección bacteriana. Estos casos requieren la consulta inmediata del médico y la administración de antibióticos. En el curso severo del proceso bacteriano: se debe llevar en emergencia al hospital.
- Fenómenos atróficos en la piel o su adelgazamiento pronunciado: Usualmente ocurren como efectos secundarios después del uso prolongado de ungüentos con corticosteroides. Algunos niños pueden presentar otras alteraciones. En lugar de áreas con piel adelgazada, se forman costras densas (o incluso costras). En tales condiciones, se suprime la administración de hormonas y se cambian otros medicamentos. En el período de dicha suspensión, los bebés reciben medicamentos inmunomoduladores que permiten normalizar la función deteriorada del sistema inmune del niño.
¿Se establece una discapacidad?
Por lo general, para los bebés con dermatitis atópica, la discapacidad no es obligatoria. Con un tratamiento adecuado de la enfermedad y control suficiente contra la aparición de alguna pérdida persistente de una función, los médicos recomiendan con esta variante de la enfermedad el tratamiento de las exacerbaciones en las condiciones en un policlínico, con el control obligatorio de un médico-inmunólogo.
Los adolescentes y jóvenes que tienen un historial de enfermedad a largo plazo y numerosas hospitalizaciones para el tratamiento de las exacerbaciones pueden solicitar su examen a la UIT. Los doctores-expertos estudiarán toda la documentación médica del niño e identificarán la presencia o ausencia de signos incapacitantes. Si el niño tiene signos de pérdida persistente de la función, entonces puede establecer un grupo de discapacidad. Como regla, en el tercer caso.
Prevención de las exacerbaciones
Las medidas preventivas ayudan a advertir las manifestaciones agudas de la enfermedad y a controlar el curso de la misma. Si se trata de bebés con dermatitis atópica, siempre debe recordar acerca de la prevención. Evitar el contacto con un factor provocador ayuda a reducir el riesgo de posible aparición de una exacerbación.
Para evitar la aparición de síntomas adversos y el estado agudo de la enfermedad, debe:
- Asegurarse de seguir la dieta hipoalergénica. Todos los productos que tienen fuertes propiedades alergénicas están completamente excluidos de la dieta del bebé. Solo se permiten platos neutros que no contienen alérgenos. La comida debe hacerse varias veces al día, en pequeñas porciones. Es obligatorio incluir una proteína de alto grado (en cantidades suficientes para el cuerpo del niño).
- Usar solo materiales hipoalergénicos. Todas las almohadas, ropa de cama y ropa deben estar hechas de materiales sintéticos con pocas propiedades alergénicas. Los productos hechos de seda natural o lana no son los mejores para usar. la limpiezas de las almohadas debe ser al menos una o dos veces al año. Las mantas también se deben llevar a las tintorerías profesionales.
- Los juguetes, platos y cubiertos que pertenecen al niño se procesan en agua tibia, utilizando fluidos especiales que no contienen químicos agresivos en su composición. En tales procedimientos, generalmente vale la pena señalar que son hipoalergénicos y no pueden causar reacciones alérgicas. Para los niños con dermatitis atópica, es mejor usar productos químicos domésticos, los cuales se permite su uso desde los primeros días después del nacimiento.
- Usar antihistamínicos antes de la floración de las plantas. Es especialmente necesario para niños con reacciones alérgicas al polen, los antihistamínicos en dosis preventivas reducirán la probabilidad de una reacción alérgica pronunciada. La enfermedad puede pasar en una forma más suprimida.
- Fortalecimiento de la inmunidad. Una nutrición adecuada con suficiente fibra y vitaminas, los juegos activos al aire libre serán formas excelentes de restaurar y activar el sistema inmunológico. Los bebés con dermatitis atópica también deben evitar los cambios bruscos de agua fría, es recomendable el agua templada. Tales técnicas tienen un efecto positivo en la inmunidad y también aumentan el estado de ánimo y normalizan el sueño.
- Lactancia prolongada. Científicos de muchos países han demostrado que, junto con la leche materna, el anticuerpo protector ingresa al cuerpo del bebé. Esto le permite proteger el cuerpo de los niños contra diversas patologías infecciosas y reducir el riesgo de desarrollar reacciones alérgicas. La leche materna también ayuda a normalizar la microflora de los intestinos del bebé y ayuda a fortalecer la inmunidad.
- Cumplimiento de las normas de higiene. Las habitaciones de los niños, que son propensos a reacciones alérgicas, deben limpiarse con mayor frecuencia. Lograr condiciones completamente estériles no es necesario. Mucho más importante es simplemente el piso limpio y recién lavado. Asegúrese de ventilar la habitación. Esto mejora el intercambio de aire en la habitación de los niños e incluso ayuda a reducir la concentración de microbios patógenos en el aire.
- Paseos regulares al aire libre. La suficiente solación afecta positivamente al sistema inmune. Los rayos del sol estimulan el trabajo del sistema nervioso y también contribuyen a la normalización del fondo hormonal. Caminar al aire libre es muy importante para los lactantes. Ellos ayudan a restaurar la inmunidad.
La dermatitis atópica ocurre muy a menudo en niños de diferentes edades. El curso de la enfermedad en la mayoría de los casos entra en una forma crónica. El control regular, las medidas preventivas, así como el tratamiento oportuno y competente de las exacerbaciones ayudarán a controlar el desarrollo de la enfermedad y mejorar la calidad de vida del bebé.
Un aumento en el nivel de leucocitos por encima de lo normal, indica que hay un proceso inflamatorio en el cuerpo. La eosinofilia expresada (aumento en el número de eosinófilos) sugiere la presencia de una enfermedad de naturaleza alérgica. Todas las alergias ocurren con una aceleración de la ESR en el período agudo de la enfermedad.
La fórmula leucocitaria ayuda a los médicos a comprender la etapa del proceso inflamatorio. Un aumento en el nivel de linfocitos periféricos también habla por la naturaleza alérgica de la enfermedad.
Para llevar a cabo el análisis, se le toma al bebé una muestra de sangre. Con la ayuda de este análisis, se puede ver la función del hígado y los riñones. Un aumento en el nivel de transaminasas puede indicar la participación de las células hepáticas en el proceso sistémico. En algunos casos, el nivel de bilirrubina también aumenta.
Evaluar el daño en los riñones, se puede determinar mediante la cuantificación de urea o creatinina. Con un proceso largo de la enfermedad estos indicadores pueden variar, varias veces. Si el nivel de creatinina cambia, asegúrese de llevar al niño al nefrólogo. Él ayudará a elegir las tácticas correctas para un tratamiento posterior del bebé.
Cuantificación de inmunoglobulina E
Esta sustancia es el sustrato proteico principal que secretan las células del sistema inmune en respuesta a la entrada de alérgenos en el cuerpo. En un bebé sano, el nivel de inmunoglobulina E permanece normal durante toda la vida. Para niños con enfermedades atópicas se caracteriza por un elevado contenido de esta sustancia en el suero sanguíneo.
El material para el estudio es la muestra de sangre. El análisis estará listo, por lo general en 1 ò 2 días. Durante la exacerbación de la enfermedad, el nivel de inmunoglobulina E es mucho más elevado que lo normal. Un aumento de más de 165 UI / ml puede indicar la presencia de atopia. Durante la remisión, el nivel de inmunoglobulina E disminuye ligeramente. Sin embargo, durante un tiempo bastante largo, puede permanecer algo elevado.
Pruebas alérgicas especiales
Este método es una forma clásica de determinar alérgenos en inmunología. Se ha utilizado en pediatría durante más de un siglo. El método es bastante simple e informativo. Tales pruebas de provocación se llevan a cabo para niños mayores de cuatro años. Los bebés de una edad más temprana pueden dar resultados falsos. Esto se debe en gran parte a las peculiaridades del funcionamiento del sistema inmune a esta edad.
Para llevar a cabo las pruebas alérgicas solo lo puede hacer el alergista-inmunólogo infantil. Muy a menudo se llevan a cabo en policlínicas alérgicas o en centros privados.
Por lo general el estudio no toma más de una hora. Al bebé se le realiza pequeñas incisiones en la piel con un bisturí especial afilado. No tengas miedo de tales cortes. Son demasiado pequeños para convertirse en una amenaza de infección o supuración.
Después de aplicar incisiones especiales, el médico aplica soluciones de diagnóstico de alérgenos. Las sustancias se aplican en dilución fuerte. Esto minimiza el riesgo de una posible reacción alérgica violenta. Tales soluciones de diagnóstico se pueden aplicar de varias maneras. Por lo general, se selecciona un gotero.
Hoy en día, el método de aplicación ampliamente utilizado no requiere de incisiones adicionales. Con este método de aplicación del alérgeno, la solución de diagnóstico se aplica previamente al material. El médico simplemente lo posiciona a la piel del niño y luego de un tiempo evalúa el resultado.
Por lo general, el resultado se estima después de 5-15 minutos. Este tiempo depende de la solución de diagnóstico inicial utilizada en el estudio. Si el bebé tiene una predisposición alérgica o una sensibilidad pronunciada a un alérgeno particular, justo en ese momento aparecerá un enrojecimiento (e incluso manifestaciones cutáneas) en el lugar de la aplicación. Pueden ser pápulas o vesículas.
El valor incondicional de esta prueba es baja especificidad. Si el bebé es de una piel muy sensible, entonces puede haber varias reacciones falsas positivas. Bajo la influencia de cualquier provocador químico, la piel demasiado sensible puede reaccionar bruscamente. En tales casos, es imposible hablar de una alergia única.
Si es imposible evaluar inequívocamente la presencia de una sensibilidad alérgica individual a un alérgeno específico, los médicos aplican pruebas serológicas adicionales.
Determinación de anticuerpos específicos
Estos estudios se consideran los más modernos entre todos los métodos de diagnóstico de enfermedades atópicas. Comenzaron a usarse recientemente, mostraron un excelente resultado en el diagnóstico de enfermedades alérgicas. La realización de la prueba no requiere la imposición de incisiones e inyecciones en la piel. El material para el estudio es sangre venosa.
El período de prueba generalmente es de tres días a varias semanas. Depende de la cantidad de alérgenos probados. Para la comodidad de los pacientes pequeños, los laboratorios modernos determinan inmediatamente una línea completa de alérgenos, similar en estructura antigénica. Esto permite no solo establecer exactamente un factor provocador, sino también revelar todos los alérgenos cruzados que también pueden provocar una exacerbación.
La esencia del método es determinar los anticuerpos específicos que se forman en el cuerpo después de la ingestión de alérgenos en él. Son moléculas de proteína que son muy sensibles a diversos agentes extraños. En cualquier contacto con un alérgeno, las células del sistema inmune emiten una gran cantidad de anticuerpos. Esta reacción protectora está diseñada para eliminar rápidamente el agente extraño del cuerpo y eliminar la inflamación.
La prueba serológica, es una prueba diagnóstica importante cuando se establecen factores provocadores que pueden desencadenar la aparición de una reacción alérgica. Tiene una especificidad e información bastante alta (95-98%). La investigación posee un alto costo. Por lo general, para la definición de 10 alérgenos diferentes, el precio es de 5000-6000 rublos.
Antes de realizar cualquier prueba serológica, es importante recordar la preparación para la investigación. Todas estas pruebas se realizan mejor durante el período de remisión. Esto minimizará los resultados falsos positivos. Antes del estudio es mejor adherirse a una dieta terapéutica hipoalergénica. Es mejor no suministrar los antihistamínicos y los medicamentos desensibilizantes durante un par de días antes del estudio.
Principios de tratamiento básico
La terapia de la dermatitis atópica se divide en dos etapas: a) durante el período de exacerbación y b) la remisión. La separación del tratamiento le permite hacer frente a varios síntomas que ocurren durante diferentes períodos del curso de la enfermedad. Con el desarrollo prolongado de la enfermedad, la terapia con medicamentos también cambia. Esto se debe en gran parte a los cambios en la arquitectura y la estructura de la piel.
Durante una exacerbación
- Eliminación del factor provocativo: Es una condición importante para el tratamiento exitoso de la enfermedad. A menudo, en los bebés, se produce una forma de contacto de dermatitis atópica. Aparece cuando se usan pañales que son inadecuado para un niño en particular. El sitio del tejido, que está cerca de los genitales del bebé, puede estar impregnado con diversos agentes antisépticos. En niños propensos a la alergia, puede producirse dermatitis de contacto aguda. En este caso, es mejor eliminar o sustituir esta marca de pañales y cambiarlos a otros.
- Aplicación de terapia con medicamentos: Hasta la fecha, la industria farmacéutica ofrece una gran selección de diferentes productos que ayudan a lidiar con los síntomas incómodos de la dermatitis atópica. La elección de las drogas se lleva a cabo, centrándose en las manifestaciones de la piel que han surgido en esta exacerbación. Los más comúnmente utilizados son los hormonales y antiinflamatorios como ungüentos, cremas, geles, así como diversos polvos o pastas.
- Cumplimiento de la dieta hipoalergénica: Durante una exacerbación, los médicos prescriben una dieta muy severa. Esta dieta incluye una gran cantidad de productos proteínicos permitidos y cereales con la exclusión casi completa de una variedad de frutas y verduras. Solo pueden comer plantas verdes.
- Eliminación de manifestaciones sistémicas (En enfermedades muy graves): En estos casos, los medicamentos hormonales pueden administrarse en forma de inyecciones o tabletas. Cuando la picazón es más fuerte, produce al niño un sufrimiento pronunciado, para ello se prescriben formas de antihistamínicos en tabletas. Esto puede ser "Suprastin", "Fenistil" y otros. El especialista puede asignarlos durante un tiempo prolongado: desde unos días e incluso hasta un mes.
- Cumplimiento de la higiene personal: Las madres deben controlar la limpieza y la longitud de las uñas en los niños pequeños. Con picazón severa, los niños se rasca en la piel inflamada produciéndose un dolor severo. Si hay suciedad debajo de las uñas, pueden provocar infecciones adicionales y agravar el curso de la enfermedad. Cuando se une una flora bacteriana secundaria, la inflamación aumenta notablemente y pueden aparecer signos de supuración.
- Cumplimiento con el régimen del día: Para el correcto funcionamiento del sistema inmune, los bebés necesitan un descanso obligatorio. Durante el día, los niños deben dormir al menos diez horas. Este tiempo es necesario para que el cuerpo mantenga una buena capacidad para combatir la inflamación, le da fuerza para combatir el alérgeno.
Durante la remisión
- Aplicación de terapia farmacológica para áreas de piel dañadas: Después de que el proceso agudo disminuye, una variedad de costras y escamas permanecen en la piel. Para eliminar los efectos del proceso inflamatorio, los ungüentos y las cremas con una textura suficientemente oleosa son excelentes. Dichos medicamentos penetran muy bien en todas las capas de la piel y eliminan la sequedad pronunciada. Para eliminar costras o escamas en el cuero cabelludo se debe usar una variedad de ungüentos que tienen un efecto queratolítico.
- Fortalecimiento de la inmunidad: Para un sistema inmune debilitado después de un período agudo de la enfermedad del niño, la restauración del sistema inmune es una etapa importante en su rehabilitación. Los niños con enfermedades atópicas no necesitan estar encerrados en casa. Las condiciones estériles para ellos son absolutamente irrelevantes.
Paseos activos y juegos al aire libre fortalecerán la inmunidad y agregarán salud. La normalización de la función protectora de los intestinos también ayuda a restaurar la inmunidad. Las preparaciones enriquecidas con lacto y bifidobacteria son útiles para restaurar la microflora dañada. "Liveo baby", "Bifidumbacterin" ayudan a que los intestinos trabajen al máximo y fortalecen la inmunidad.
- Cumplimiento regular con dieta hipoalergénica: Un niño que tiene tendencia a enfermedades alérgicas o dermatitis atópica debe necesariamente comer solo los productos permitidos. Toda la comida que contiene posibles componentes alergénicos está completamente excluida de la dieta del bebé. Debe mantener una dieta hipoalergénica durante toda la vida.
- Exclusión completa en el uso doméstico de posibles alérgenos provocadores: Para bebés que son propensos a la dermatitis atópica, no deben usar almohadas o mantas con una base de plumas. Es mejor dar preferencia a otros materiales naturales y sintéticos sobre una base hipoalergénica. Las almohadas se deben enviar a la tintorería al menos 2 veces al año. Esto eliminará los ácaros domésticos que a menudo viven en dichos productos y pueden causar reacciones alérgicas.
Terapia de drogas
El tratamiento médico tiene un papel importante en la eliminación de los síntomas adversos de la dermatitis atópica. La elección de un medicamento depende directamente de qué manifestación necesita ser eliminada. En el tratamiento de la enfermedad, se usan formas cutáneas y el uso sistémico de inyecciones y tabletas.
Tratamiento local
- Ungüentos, cremas y suspensiones antiinflamatorias (habladores): Incluyen " Tsindol", "Elidel", "Triderm", "Ketotifen " y muchos otros medicamentos. Estas drogas tienen un efecto antiinflamatorio y ayudan a hacer frente a la inflamación. Muchos medicamentos se combinan, los antibióticos se pueden incluir en su combinación en pequeñas concentraciones. Dichos medicamentos generalmente son bien tolerados y no causan efectos secundarios sistémicos. Se recetan, por regla general, 2-3 veces al día y por un período de 10 a 14 días. Con una incursión más severa de la enfermedad, se puede aplicar el medicamento por un periodo de tiempo más largo, hasta que se eliminen por completo los síntomas desfavorables de la enfermedad.
- Ungüentos hormonales: Se usan para enfermedades a largo plazo. No tengas miedo de usar tales drogas. El contenido de hormonas glucocorticosteroides en ellos es bastante pequeño. Para causar efectos secundarios de naturaleza sistémica, tales drogas simplemente no las pueden causar. La mayoría de las preparaciones tópicas contienen beclometasona o prednisolona en pequeñas concentraciones. En el tratamiento, puede usar ungüentos "Advantan", "Elokom" y muchos otros aprobados para la práctica pediátrica.
- Preparaciones desensibilizantes: A menudo para eliminar el picor pronunciado, los médicos recetan antihistamínicos. Puede ser "Suprastin", así como "Fenistil", preparaciones basadas en desloratadina. Muchos de los medicamentos se usan para niños mayores de dos años. Estos preparados le permiten eliminar la inflamación severa y hacer frente a la picazón, debilitándola. Tales medicamentos se prescriben con un tratamiento de durabilidad entre de 10-14 días.
Las tabletas también se pueden usar durante un mes o más después de la eliminación de los síntomas adversos de la exacerbación. Para eliminar la picazón, puede usar gluconato de calcio. Ayuda a eliminar la manifestación moderada de este síntoma tan desfavorable.
- Estimuladores de membranas celulares: Tienen un mecanismo de acción similar al de los antihistamínicos. Es de reciente aplicación, y se usa relativamente en los niños, lo cual resulta suficientemente bueno. Prácticamente no hay efectos secundarios de la aplicación. El ketotifeno a menudo se prescribe, este medicamento se usa para niños de más de tres años. Es prescrito por un período entre 2-3 meses. El esquema es elegido por el médico tratante. Para la retirada adecuada del fármaco, se requiere una reducción gradual de la dosis.
- Preparaciones que respaldan la inmunidad: A menudo, los niños con dermatitis atópica se les recomiendan mantener un buen estado de la microflora intestinal. Para este propósito, se prescriben varios medicamentos que contienen bifidobacterias vivas o lactobacilos. Para aplicar dichos medicamentos de deben seguir un tratamiento de: 2-3 veces al año. Para eliminar productos tóxicos del cuerpo use enterosorbents: "Polysorb", tabletas de carbón activado, "Enterosgel".
¿Se permiten los procedimientos de agua?
Para que la piel permanezca suficientemente humedecida durante una exacerbación de la dermatitis atópica, debe humedecerse. Incluso en el período de manifestaciones agudas de la enfermedad del bebé, puede bañarse. No es recomendable lavar al niño con productos de baño. Esto puede promover la picazón y conducir a un secado adicional de la piel. Es mejor dar preferencia a un baño simple pero higiénico.
Para reducir la picazón en la cabeza, puede usar champús terapéuticos especiales. Dichos agentes tienen un pH fisiológico neutral y no causan irritación.
Los procedimientos higiénicos se pueden realizar a diario. Después de eso, es necesario tratar la piel con ungüentos terapéuticos o cremas. Esto también humedecerá la piel dañada y eliminará las manifestaciones adversas de la atopia.
Para niños muy pequeños, cuando se bañan, puedes agregar una decocción de celidonia. Para su preparación tomar 2-3 cucharadas de hojas trituradas, verterlas en un litro de agua hirviendo. Dejarla en reposo durante 3-4 horas. Luego se agrega a la bañera un vaso del caldo resultante, cuando el bebé se esté bañando. Puedes bañar a un niño con ajenjo o infusión de una cuerda. Estas hierbas tienen un efecto beneficioso sobre la piel y ayudan a prevenir la infección de las heridas que ocurren durante una exacerbación.
¿Qué comer?
La dieta terapéutica con dermatitis atópica es muy importante para el tratamiento de la enfermedad. Solo el cumplimiento de una dieta durante toda la vida evitará las exacerbaciones frecuentes de la enfermedad. Especialmente es muy importante para los niños que tienen una alergia alimentaria pronunciada en diferentes alimentos.
Especialmente para bebés con dermatitis atópica y enfermedades alérgicas, los pediatras han desarrollado un sistema de nutrición separado.
Excluye por completo los productos alimenticios que tienen fuertes propiedades antigénicas y pueden causar manifestaciones alérgicas.
Los siguientes productos deben ser excluidos de la dieta del bebé:
- Todas las frutas y vegetales tropicales: La mayoría de las bayas con flores rojas o burdeos. Los cítricos también están prohibidos.
- Mariscos y peces que viven en el océano: El pez de río se agrega a la dieta gradualmente. Es necesario controlar la reacción del niño a la introducción de un nuevo alimento.
- Productos de chocolate y otros dulces contienen granos de cacao.
- Dulces y refrescos azucarados que contienen una gran cantidad de colorantes químicos y aditivos alimentarios.
En la nutrición del bebé con dermatitis atópica debe necesariamente incluir los siguientes productos:
- Alto en proteína perfectamente adecuado: pájaro magro, ternera, ternera fresca, así como conejo. En la dieta del niño necesariamente debe incluir productos de leche agria. Una gran cantidad de la correcta proteína con la combinación de bifidobacterias útiles ayudará a los niños a fortalecer su inmunidad. Con cada comida, es mejor agregar un alimento específico de proteína permitido.
- Cereales o cebadas: Puede ser una gran adición o añadidura. Ayuda a proporcionar energía al cuerpo y dar nueva fuerza para combatir la enfermedad. Es mejor alternar diferentes cereales, ya que contienen una gran cantidad de vitaminas B, así como zinc y selenio. Estas sustancias tienen un efecto positivo en la piel e incluso contribuyen a su curación.
- Las verduras y hortalizas verdes: En el período de agravación, puede agregar papas y un poco de zanahorias. Una excelente versión para la adición en niños muy pequeños será la coliflor hervida (o brócoli). Puede agregar pepino rallado a los platos. Las verduras son una excelente fuente de fibra dietética insoluble. También se necesitan para formar una microflora intestinal saludable.
- Frutas. Por lo general, los bebés se les recomiendan ingerir manzanas y peras de jardín: En estas frutas, poseen un contenido de componentes antigénicos mucho más bajo que en las frutas tropicales. En el período agudo de la enfermedad, el uso de tales alimentos debería ser reducido. Las frutas contienen una gran cantidad de azúcares naturales. Esto puede afectar negativamente en la restauración de la estructura celular de la piel y empeorar un poco el trabajo de los leucocitos.
- Suficiente líquido: Para eliminar los productos de descomposición que se forman en el cuerpo durante el proceso inflamatorio, se necesita agua. Puedes beber agua hervida diariamente. También es aceptable usar bocados o compotas, cocinar sus manzanas secas de jardín o peras. Las bebidas de bayas se excluyen mejor antes del período de remisión.
- El uso de vitaminas: En el período de la dieta estricta, que es necesaria durante la exacerbación, se suministran muy pocos microelementos útiles al organismo del niño, por lo tanto, se requiere la introducción de tales sustancias desde el exterior. Los complejos sintéticos se convierten en una excelente fuente de diversas vitaminas. Contienen una combinación de microelementos útiles necesarios para el crecimiento y el desarrollo del bebé. Actualmente, las preparaciones de vitaminas están disponibles en forma de tabletas masticables, jarabe o caramelo. Estas vitaminas traerán alegría al niño y también ayudarán a restaurar la deficiencia de oligoelementos útiles en el cuerpo.
¿Cómo organizar el régimen del día?
Para los bebés con enfermedades atópicas es muy importante observar el orden correcto. El régimen diurno debe incluir necesariamente el sueño diurno. Es mejor dejarlo por al menos 3-4 horas. Durante este descanso, los sistemas nervioso e inmunológico se restauran. El niño tiene nuevas fortalezas para combatir la enfermedad.
El sueño nocturno debe ser de al menos 8-9 horas. Para bebés en el primer año de vida, incluso hasta 12 horas. Como regla, durante el sueño, el nivel de histamina disminuye. Esta sustancia se forma en el período de reacción inflamatoria aguda y causa picazón severa. La reducción de la concentración de histamina puede reducir este síntoma tan desfavorable. Esto le proporciona algo de alivio al niño.
En el período agudo de la enfermedad, los juegos activos se reducen marcadamente. La picazón extenuante les produce mucha incomodidad a los niños. Con la eliminación de los síntomas desfavorables en el trasfondo del tratamiento, los niños comienzan a sentirse mucho mejor y vuelven a su modo de vida habitual. Durante un período agudo de enfermedad, es mejor limitar la actividad física activa. Los niños necesitan más descanso, deben intentar que puedan dormir bien.
Posibilidades de tratamiento de sanatorio y spa
Una trayectoria prolongada de la enfermedad a menudo se convierte en una forma crónica. Los síntomas que ocurren durante una exacerbación, es mejor tratarlos en un hospital, y con poca intensidad, en el hogar.
La remisión de la enfermedad es un excelente momento para el tratamiento especializado en sanatorios o centros de salud.
Los diferentes métodos de fisioterapia tienen un efecto positivo en el transcurso de la enfermedad. Para los niños con enfermedad a largo plazo, se usan varios métodos de tratamiento con ultrasonido, magneto y fototerapia, así como también métodos inductotérmicos. Por lo general, durante una estancia en el centro de bienestar, al bebé se le asignan varios métodos diferentes a la vez, en tratamientos de 10 a 14 días. En algunos casos, se indica un tratamiento más prolongado, por hasta tres semanas.
La terapia en el sanatorio tiene un efecto clínico muy pronunciado. Con la aprobación regular de dicho tratamiento balneológico, el número de exacerbaciones de la enfermedad se reduce marcadamente. En los niños que se someten a terapia en el mar, la inmunidad se fortalece marcadamente. Los iones marinos tienen un efecto positivo en el funcionamiento de las células del sistema inmune y también sanan la piel.
Los niños con dermatitis atópica, los médicos recomiendan someterse al tratamiento de sanatorio al menos una vez al año. Es mejor hacer esto cuando la agravación disminuya o durante la remisión. La duración del tratamiento puede ser de 14-21 días. Es mejor elegir los sanatorios que se encuentran cerca del mar, o centros de salud especializados que brindan servicios médicos para bebés con atopia y enfermedades alérgicas de la piel.
Complicaciones
En la etapa inicial, la enfermedad generalmente ocurre sin efectos adversos pronunciados. Después de varias exacerbaciones y el uso de numerosos medicamentos, el niño puede desarrollar ciertas complicaciones de la enfermedad.
La mayoría de las veces con dermatitis atópica hay:
- Diversas supuraciones (como resultado de la unión de una infección bacteriana secundaria): La flora estafilocócica y estreptocócica es común. Por lo general, el bebé puede transportar microbios mientras se rasca la zona que le pican. Después de eso, en unas horas, la inflamación aumenta marcadamente, y aparece pus.
- Muy a menudo, las heridas mojadas están infectadas: Incluso un pequeño número de patógenos es suficiente para iniciar un proceso de infección bacteriana. Estos casos requieren la consulta inmediata del médico y la administración de antibióticos. En el curso severo del proceso bacteriano: se debe llevar en emergencia al hospital.
- Fenómenos atróficos en la piel o su adelgazamiento pronunciado: Usualmente ocurren como efectos secundarios después del uso prolongado de ungüentos con corticosteroides. Algunos niños pueden presentar otras alteraciones. En lugar de áreas con piel adelgazada, se forman costras densas (o incluso costras). En tales condiciones, se suprime la administración de hormonas y se cambian otros medicamentos. En el período de dicha suspensión, los bebés reciben medicamentos inmunomoduladores que permiten normalizar la función deteriorada del sistema inmune del niño.
¿Se establece una discapacidad?
Por lo general, para los bebés con dermatitis atópica, la discapacidad no es obligatoria. Con un tratamiento adecuado de la enfermedad y control suficiente contra la aparición de alguna pérdida persistente de una función, los médicos recomiendan con esta variante de la enfermedad el tratamiento de las exacerbaciones en las condiciones en un policlínico, con el control obligatorio de un médico-inmunólogo.
Los adolescentes y jóvenes que tienen un historial de enfermedad a largo plazo y numerosas hospitalizaciones para el tratamiento de las exacerbaciones pueden solicitar su examen a la UIT. Los doctores-expertos estudiarán toda la documentación médica del niño e identificarán la presencia o ausencia de signos incapacitantes. Si el niño tiene signos de pérdida persistente de la función, entonces puede establecer un grupo de discapacidad. Como regla, en el tercer caso.
Prevención de las exacerbaciones
Las medidas preventivas ayudan a advertir las manifestaciones agudas de la enfermedad y a controlar el curso de la misma. Si se trata de bebés con dermatitis atópica, siempre debe recordar acerca de la prevención. Evitar el contacto con un factor provocador ayuda a reducir el riesgo de posible aparición de una exacerbación.
Para evitar la aparición de síntomas adversos y el estado agudo de la enfermedad, debe:
- Asegurarse de seguir la dieta hipoalergénica. Todos los productos que tienen fuertes propiedades alergénicas están completamente excluidos de la dieta del bebé. Solo se permiten platos neutros que no contienen alérgenos. La comida debe hacerse varias veces al día, en pequeñas porciones. Es obligatorio incluir una proteína de alto grado (en cantidades suficientes para el cuerpo del niño).
- Usar solo materiales hipoalergénicos. Todas las almohadas, ropa de cama y ropa deben estar hechas de materiales sintéticos con pocas propiedades alergénicas. Los productos hechos de seda natural o lana no son los mejores para usar. la limpiezas de las almohadas debe ser al menos una o dos veces al año. Las mantas también se deben llevar a las tintorerías profesionales.
- Los juguetes, platos y cubiertos que pertenecen al niño se procesan en agua tibia, utilizando fluidos especiales que no contienen químicos agresivos en su composición. En tales procedimientos, generalmente vale la pena señalar que son hipoalergénicos y no pueden causar reacciones alérgicas. Para los niños con dermatitis atópica, es mejor usar productos químicos domésticos, los cuales se permite su uso desde los primeros días después del nacimiento.
- Usar antihistamínicos antes de la floración de las plantas. Es especialmente necesario para niños con reacciones alérgicas al polen, los antihistamínicos en dosis preventivas reducirán la probabilidad de una reacción alérgica pronunciada. La enfermedad puede pasar en una forma más suprimida.
- Fortalecimiento de la inmunidad. Una nutrición adecuada con suficiente fibra y vitaminas, los juegos activos al aire libre serán formas excelentes de restaurar y activar el sistema inmunológico. Los bebés con dermatitis atópica también deben evitar los cambios bruscos de agua fría, es recomendable el agua templada. Tales técnicas tienen un efecto positivo en la inmunidad y también aumentan el estado de ánimo y normalizan el sueño.
- Lactancia prolongada. Científicos de muchos países han demostrado que, junto con la leche materna, el anticuerpo protector ingresa al cuerpo del bebé. Esto le permite proteger el cuerpo de los niños contra diversas patologías infecciosas y reducir el riesgo de desarrollar reacciones alérgicas. La leche materna también ayuda a normalizar la microflora de los intestinos del bebé y ayuda a fortalecer la inmunidad.
- Cumplimiento de las normas de higiene. Las habitaciones de los niños, que son propensos a reacciones alérgicas, deben limpiarse con mayor frecuencia. Lograr condiciones completamente estériles no es necesario. Mucho más importante es simplemente el piso limpio y recién lavado. Asegúrese de ventilar la habitación. Esto mejora el intercambio de aire en la habitación de los niños e incluso ayuda a reducir la concentración de microbios patógenos en el aire.
- Paseos regulares al aire libre. La suficiente solación afecta positivamente al sistema inmune. Los rayos del sol estimulan el trabajo del sistema nervioso y también contribuyen a la normalización del fondo hormonal. Caminar al aire libre es muy importante para los lactantes. Ellos ayudan a restaurar la inmunidad.
La dermatitis atópica ocurre muy a menudo en niños de diferentes edades. El curso de la enfermedad en la mayoría de los casos entra en una forma crónica. El control regular, las medidas preventivas, así como el tratamiento oportuno y competente de las exacerbaciones ayudarán a controlar el desarrollo de la enfermedad y mejorar la calidad de vida del bebé.
Esta sustancia es el sustrato proteico principal que secretan las células del sistema inmune en respuesta a la entrada de alérgenos en el cuerpo. En un bebé sano, el nivel de inmunoglobulina E permanece normal durante toda la vida. Para niños con enfermedades atópicas se caracteriza por un elevado contenido de esta sustancia en el suero sanguíneo.
El material para el estudio es la muestra de sangre. El análisis estará listo, por lo general en 1 ò 2 días. Durante la exacerbación de la enfermedad, el nivel de inmunoglobulina E es mucho más elevado que lo normal. Un aumento de más de 165 UI / ml puede indicar la presencia de atopia. Durante la remisión, el nivel de inmunoglobulina E disminuye ligeramente. Sin embargo, durante un tiempo bastante largo, puede permanecer algo elevado.
Este método es una forma clásica de determinar alérgenos en inmunología. Se ha utilizado en pediatría durante más de un siglo. El método es bastante simple e informativo. Tales pruebas de provocación se llevan a cabo para niños mayores de cuatro años. Los bebés de una edad más temprana pueden dar resultados falsos. Esto se debe en gran parte a las peculiaridades del funcionamiento del sistema inmune a esta edad.
Para llevar a cabo las pruebas alérgicas solo lo puede hacer el alergista-inmunólogo infantil. Muy a menudo se llevan a cabo en policlínicas alérgicas o en centros privados.
Por lo general el estudio no toma más de una hora. Al bebé se le realiza pequeñas incisiones en la piel con un bisturí especial afilado. No tengas miedo de tales cortes. Son demasiado pequeños para convertirse en una amenaza de infección o supuración.
Después de aplicar incisiones especiales, el médico aplica soluciones de diagnóstico de alérgenos. Las sustancias se aplican en dilución fuerte. Esto minimiza el riesgo de una posible reacción alérgica violenta. Tales soluciones de diagnóstico se pueden aplicar de varias maneras. Por lo general, se selecciona un gotero.
Hoy en día, el método de aplicación ampliamente utilizado no requiere de incisiones adicionales. Con este método de aplicación del alérgeno, la solución de diagnóstico se aplica previamente al material. El médico simplemente lo posiciona a la piel del niño y luego de un tiempo evalúa el resultado.
Por lo general, el resultado se estima después de 5-15 minutos. Este tiempo depende de la solución de diagnóstico inicial utilizada en el estudio. Si el bebé tiene una predisposición alérgica o una sensibilidad pronunciada a un alérgeno particular, justo en ese momento aparecerá un enrojecimiento (e incluso manifestaciones cutáneas) en el lugar de la aplicación. Pueden ser pápulas o vesículas.
El valor incondicional de esta prueba es baja especificidad. Si el bebé es de una piel muy sensible, entonces puede haber varias reacciones falsas positivas. Bajo la influencia de cualquier provocador químico, la piel demasiado sensible puede reaccionar bruscamente. En tales casos, es imposible hablar de una alergia única.
Si es imposible evaluar inequívocamente la presencia de una sensibilidad alérgica individual a un alérgeno específico, los médicos aplican pruebas serológicas adicionales.
Determinación de anticuerpos específicos
Estos estudios se consideran los más modernos entre todos los métodos de diagnóstico de enfermedades atópicas. Comenzaron a usarse recientemente, mostraron un excelente resultado en el diagnóstico de enfermedades alérgicas. La realización de la prueba no requiere la imposición de incisiones e inyecciones en la piel. El material para el estudio es sangre venosa.
El período de prueba generalmente es de tres días a varias semanas. Depende de la cantidad de alérgenos probados. Para la comodidad de los pacientes pequeños, los laboratorios modernos determinan inmediatamente una línea completa de alérgenos, similar en estructura antigénica. Esto permite no solo establecer exactamente un factor provocador, sino también revelar todos los alérgenos cruzados que también pueden provocar una exacerbación.
La esencia del método es determinar los anticuerpos específicos que se forman en el cuerpo después de la ingestión de alérgenos en él. Son moléculas de proteína que son muy sensibles a diversos agentes extraños. En cualquier contacto con un alérgeno, las células del sistema inmune emiten una gran cantidad de anticuerpos. Esta reacción protectora está diseñada para eliminar rápidamente el agente extraño del cuerpo y eliminar la inflamación.
La prueba serológica, es una prueba diagnóstica importante cuando se establecen factores provocadores que pueden desencadenar la aparición de una reacción alérgica. Tiene una especificidad e información bastante alta (95-98%). La investigación posee un alto costo. Por lo general, para la definición de 10 alérgenos diferentes, el precio es de 5000-6000 rublos.
Antes de realizar cualquier prueba serológica, es importante recordar la preparación para la investigación. Todas estas pruebas se realizan mejor durante el período de remisión. Esto minimizará los resultados falsos positivos. Antes del estudio es mejor adherirse a una dieta terapéutica hipoalergénica. Es mejor no suministrar los antihistamínicos y los medicamentos desensibilizantes durante un par de días antes del estudio.
Principios de tratamiento básico
La terapia de la dermatitis atópica se divide en dos etapas: a) durante el período de exacerbación y b) la remisión. La separación del tratamiento le permite hacer frente a varios síntomas que ocurren durante diferentes períodos del curso de la enfermedad. Con el desarrollo prolongado de la enfermedad, la terapia con medicamentos también cambia. Esto se debe en gran parte a los cambios en la arquitectura y la estructura de la piel.
Durante una exacerbación
- Eliminación del factor provocativo: Es una condición importante para el tratamiento exitoso de la enfermedad. A menudo, en los bebés, se produce una forma de contacto de dermatitis atópica. Aparece cuando se usan pañales que son inadecuado para un niño en particular. El sitio del tejido, que está cerca de los genitales del bebé, puede estar impregnado con diversos agentes antisépticos. En niños propensos a la alergia, puede producirse dermatitis de contacto aguda. En este caso, es mejor eliminar o sustituir esta marca de pañales y cambiarlos a otros.
- Aplicación de terapia con medicamentos: Hasta la fecha, la industria farmacéutica ofrece una gran selección de diferentes productos que ayudan a lidiar con los síntomas incómodos de la dermatitis atópica. La elección de las drogas se lleva a cabo, centrándose en las manifestaciones de la piel que han surgido en esta exacerbación. Los más comúnmente utilizados son los hormonales y antiinflamatorios como ungüentos, cremas, geles, así como diversos polvos o pastas.
- Cumplimiento de la dieta hipoalergénica: Durante una exacerbación, los médicos prescriben una dieta muy severa. Esta dieta incluye una gran cantidad de productos proteínicos permitidos y cereales con la exclusión casi completa de una variedad de frutas y verduras. Solo pueden comer plantas verdes.
- Eliminación de manifestaciones sistémicas (En enfermedades muy graves): En estos casos, los medicamentos hormonales pueden administrarse en forma de inyecciones o tabletas. Cuando la picazón es más fuerte, produce al niño un sufrimiento pronunciado, para ello se prescriben formas de antihistamínicos en tabletas. Esto puede ser "Suprastin", "Fenistil" y otros. El especialista puede asignarlos durante un tiempo prolongado: desde unos días e incluso hasta un mes.
- Cumplimiento de la higiene personal: Las madres deben controlar la limpieza y la longitud de las uñas en los niños pequeños. Con picazón severa, los niños se rasca en la piel inflamada produciéndose un dolor severo. Si hay suciedad debajo de las uñas, pueden provocar infecciones adicionales y agravar el curso de la enfermedad. Cuando se une una flora bacteriana secundaria, la inflamación aumenta notablemente y pueden aparecer signos de supuración.
- Cumplimiento con el régimen del día: Para el correcto funcionamiento del sistema inmune, los bebés necesitan un descanso obligatorio. Durante el día, los niños deben dormir al menos diez horas. Este tiempo es necesario para que el cuerpo mantenga una buena capacidad para combatir la inflamación, le da fuerza para combatir el alérgeno.
Durante la remisión
- Aplicación de terapia farmacológica para áreas de piel dañadas: Después de que el proceso agudo disminuye, una variedad de costras y escamas permanecen en la piel. Para eliminar los efectos del proceso inflamatorio, los ungüentos y las cremas con una textura suficientemente oleosa son excelentes. Dichos medicamentos penetran muy bien en todas las capas de la piel y eliminan la sequedad pronunciada. Para eliminar costras o escamas en el cuero cabelludo se debe usar una variedad de ungüentos que tienen un efecto queratolítico.
- Fortalecimiento de la inmunidad: Para un sistema inmune debilitado después de un período agudo de la enfermedad del niño, la restauración del sistema inmune es una etapa importante en su rehabilitación. Los niños con enfermedades atópicas no necesitan estar encerrados en casa. Las condiciones estériles para ellos son absolutamente irrelevantes.
Paseos activos y juegos al aire libre fortalecerán la inmunidad y agregarán salud. La normalización de la función protectora de los intestinos también ayuda a restaurar la inmunidad. Las preparaciones enriquecidas con lacto y bifidobacteria son útiles para restaurar la microflora dañada. "Liveo baby", "Bifidumbacterin" ayudan a que los intestinos trabajen al máximo y fortalecen la inmunidad.
- Cumplimiento regular con dieta hipoalergénica: Un niño que tiene tendencia a enfermedades alérgicas o dermatitis atópica debe necesariamente comer solo los productos permitidos. Toda la comida que contiene posibles componentes alergénicos está completamente excluida de la dieta del bebé. Debe mantener una dieta hipoalergénica durante toda la vida.
- Exclusión completa en el uso doméstico de posibles alérgenos provocadores: Para bebés que son propensos a la dermatitis atópica, no deben usar almohadas o mantas con una base de plumas. Es mejor dar preferencia a otros materiales naturales y sintéticos sobre una base hipoalergénica. Las almohadas se deben enviar a la tintorería al menos 2 veces al año. Esto eliminará los ácaros domésticos que a menudo viven en dichos productos y pueden causar reacciones alérgicas.
Terapia de drogas
El tratamiento médico tiene un papel importante en la eliminación de los síntomas adversos de la dermatitis atópica. La elección de un medicamento depende directamente de qué manifestación necesita ser eliminada. En el tratamiento de la enfermedad, se usan formas cutáneas y el uso sistémico de inyecciones y tabletas.
Tratamiento local
- Ungüentos, cremas y suspensiones antiinflamatorias (habladores): Incluyen " Tsindol", "Elidel", "Triderm", "Ketotifen " y muchos otros medicamentos. Estas drogas tienen un efecto antiinflamatorio y ayudan a hacer frente a la inflamación. Muchos medicamentos se combinan, los antibióticos se pueden incluir en su combinación en pequeñas concentraciones. Dichos medicamentos generalmente son bien tolerados y no causan efectos secundarios sistémicos. Se recetan, por regla general, 2-3 veces al día y por un período de 10 a 14 días. Con una incursión más severa de la enfermedad, se puede aplicar el medicamento por un periodo de tiempo más largo, hasta que se eliminen por completo los síntomas desfavorables de la enfermedad.
- Ungüentos hormonales: Se usan para enfermedades a largo plazo. No tengas miedo de usar tales drogas. El contenido de hormonas glucocorticosteroides en ellos es bastante pequeño. Para causar efectos secundarios de naturaleza sistémica, tales drogas simplemente no las pueden causar. La mayoría de las preparaciones tópicas contienen beclometasona o prednisolona en pequeñas concentraciones. En el tratamiento, puede usar ungüentos "Advantan", "Elokom" y muchos otros aprobados para la práctica pediátrica.
- Preparaciones desensibilizantes: A menudo para eliminar el picor pronunciado, los médicos recetan antihistamínicos. Puede ser "Suprastin", así como "Fenistil", preparaciones basadas en desloratadina. Muchos de los medicamentos se usan para niños mayores de dos años. Estos preparados le permiten eliminar la inflamación severa y hacer frente a la picazón, debilitándola. Tales medicamentos se prescriben con un tratamiento de durabilidad entre de 10-14 días.
Las tabletas también se pueden usar durante un mes o más después de la eliminación de los síntomas adversos de la exacerbación. Para eliminar la picazón, puede usar gluconato de calcio. Ayuda a eliminar la manifestación moderada de este síntoma tan desfavorable.
- Estimuladores de membranas celulares: Tienen un mecanismo de acción similar al de los antihistamínicos. Es de reciente aplicación, y se usa relativamente en los niños, lo cual resulta suficientemente bueno. Prácticamente no hay efectos secundarios de la aplicación. El ketotifeno a menudo se prescribe, este medicamento se usa para niños de más de tres años. Es prescrito por un período entre 2-3 meses. El esquema es elegido por el médico tratante. Para la retirada adecuada del fármaco, se requiere una reducción gradual de la dosis.
- Preparaciones que respaldan la inmunidad: A menudo, los niños con dermatitis atópica se les recomiendan mantener un buen estado de la microflora intestinal. Para este propósito, se prescriben varios medicamentos que contienen bifidobacterias vivas o lactobacilos. Para aplicar dichos medicamentos de deben seguir un tratamiento de: 2-3 veces al año. Para eliminar productos tóxicos del cuerpo use enterosorbents: "Polysorb", tabletas de carbón activado, "Enterosgel".
¿Se permiten los procedimientos de agua?
Para que la piel permanezca suficientemente humedecida durante una exacerbación de la dermatitis atópica, debe humedecerse. Incluso en el período de manifestaciones agudas de la enfermedad del bebé, puede bañarse. No es recomendable lavar al niño con productos de baño. Esto puede promover la picazón y conducir a un secado adicional de la piel. Es mejor dar preferencia a un baño simple pero higiénico.
Para reducir la picazón en la cabeza, puede usar champús terapéuticos especiales. Dichos agentes tienen un pH fisiológico neutral y no causan irritación.
Los procedimientos higiénicos se pueden realizar a diario. Después de eso, es necesario tratar la piel con ungüentos terapéuticos o cremas. Esto también humedecerá la piel dañada y eliminará las manifestaciones adversas de la atopia.
Para niños muy pequeños, cuando se bañan, puedes agregar una decocción de celidonia. Para su preparación tomar 2-3 cucharadas de hojas trituradas, verterlas en un litro de agua hirviendo. Dejarla en reposo durante 3-4 horas. Luego se agrega a la bañera un vaso del caldo resultante, cuando el bebé se esté bañando. Puedes bañar a un niño con ajenjo o infusión de una cuerda. Estas hierbas tienen un efecto beneficioso sobre la piel y ayudan a prevenir la infección de las heridas que ocurren durante una exacerbación.
¿Qué comer?
La dieta terapéutica con dermatitis atópica es muy importante para el tratamiento de la enfermedad. Solo el cumplimiento de una dieta durante toda la vida evitará las exacerbaciones frecuentes de la enfermedad. Especialmente es muy importante para los niños que tienen una alergia alimentaria pronunciada en diferentes alimentos.
Especialmente para bebés con dermatitis atópica y enfermedades alérgicas, los pediatras han desarrollado un sistema de nutrición separado.
Excluye por completo los productos alimenticios que tienen fuertes propiedades antigénicas y pueden causar manifestaciones alérgicas.
Los siguientes productos deben ser excluidos de la dieta del bebé:
- Todas las frutas y vegetales tropicales: La mayoría de las bayas con flores rojas o burdeos. Los cítricos también están prohibidos.
- Mariscos y peces que viven en el océano: El pez de río se agrega a la dieta gradualmente. Es necesario controlar la reacción del niño a la introducción de un nuevo alimento.
- Productos de chocolate y otros dulces contienen granos de cacao.
- Dulces y refrescos azucarados que contienen una gran cantidad de colorantes químicos y aditivos alimentarios.
En la nutrición del bebé con dermatitis atópica debe necesariamente incluir los siguientes productos:
- Alto en proteína perfectamente adecuado: pájaro magro, ternera, ternera fresca, así como conejo. En la dieta del niño necesariamente debe incluir productos de leche agria. Una gran cantidad de la correcta proteína con la combinación de bifidobacterias útiles ayudará a los niños a fortalecer su inmunidad. Con cada comida, es mejor agregar un alimento específico de proteína permitido.
- Cereales o cebadas: Puede ser una gran adición o añadidura. Ayuda a proporcionar energía al cuerpo y dar nueva fuerza para combatir la enfermedad. Es mejor alternar diferentes cereales, ya que contienen una gran cantidad de vitaminas B, así como zinc y selenio. Estas sustancias tienen un efecto positivo en la piel e incluso contribuyen a su curación.
- Las verduras y hortalizas verdes: En el período de agravación, puede agregar papas y un poco de zanahorias. Una excelente versión para la adición en niños muy pequeños será la coliflor hervida (o brócoli). Puede agregar pepino rallado a los platos. Las verduras son una excelente fuente de fibra dietética insoluble. También se necesitan para formar una microflora intestinal saludable.
- Frutas. Por lo general, los bebés se les recomiendan ingerir manzanas y peras de jardín: En estas frutas, poseen un contenido de componentes antigénicos mucho más bajo que en las frutas tropicales. En el período agudo de la enfermedad, el uso de tales alimentos debería ser reducido. Las frutas contienen una gran cantidad de azúcares naturales. Esto puede afectar negativamente en la restauración de la estructura celular de la piel y empeorar un poco el trabajo de los leucocitos.
- Suficiente líquido: Para eliminar los productos de descomposición que se forman en el cuerpo durante el proceso inflamatorio, se necesita agua. Puedes beber agua hervida diariamente. También es aceptable usar bocados o compotas, cocinar sus manzanas secas de jardín o peras. Las bebidas de bayas se excluyen mejor antes del período de remisión.
- El uso de vitaminas: En el período de la dieta estricta, que es necesaria durante la exacerbación, se suministran muy pocos microelementos útiles al organismo del niño, por lo tanto, se requiere la introducción de tales sustancias desde el exterior. Los complejos sintéticos se convierten en una excelente fuente de diversas vitaminas. Contienen una combinación de microelementos útiles necesarios para el crecimiento y el desarrollo del bebé. Actualmente, las preparaciones de vitaminas están disponibles en forma de tabletas masticables, jarabe o caramelo. Estas vitaminas traerán alegría al niño y también ayudarán a restaurar la deficiencia de oligoelementos útiles en el cuerpo.
¿Cómo organizar el régimen del día?
Para los bebés con enfermedades atópicas es muy importante observar el orden correcto. El régimen diurno debe incluir necesariamente el sueño diurno. Es mejor dejarlo por al menos 3-4 horas. Durante este descanso, los sistemas nervioso e inmunológico se restauran. El niño tiene nuevas fortalezas para combatir la enfermedad.
El sueño nocturno debe ser de al menos 8-9 horas. Para bebés en el primer año de vida, incluso hasta 12 horas. Como regla, durante el sueño, el nivel de histamina disminuye. Esta sustancia se forma en el período de reacción inflamatoria aguda y causa picazón severa. La reducción de la concentración de histamina puede reducir este síntoma tan desfavorable. Esto le proporciona algo de alivio al niño.
En el período agudo de la enfermedad, los juegos activos se reducen marcadamente. La picazón extenuante les produce mucha incomodidad a los niños. Con la eliminación de los síntomas desfavorables en el trasfondo del tratamiento, los niños comienzan a sentirse mucho mejor y vuelven a su modo de vida habitual. Durante un período agudo de enfermedad, es mejor limitar la actividad física activa. Los niños necesitan más descanso, deben intentar que puedan dormir bien.
Posibilidades de tratamiento de sanatorio y spa
Una trayectoria prolongada de la enfermedad a menudo se convierte en una forma crónica. Los síntomas que ocurren durante una exacerbación, es mejor tratarlos en un hospital, y con poca intensidad, en el hogar.
La remisión de la enfermedad es un excelente momento para el tratamiento especializado en sanatorios o centros de salud.
Los diferentes métodos de fisioterapia tienen un efecto positivo en el transcurso de la enfermedad. Para los niños con enfermedad a largo plazo, se usan varios métodos de tratamiento con ultrasonido, magneto y fototerapia, así como también métodos inductotérmicos. Por lo general, durante una estancia en el centro de bienestar, al bebé se le asignan varios métodos diferentes a la vez, en tratamientos de 10 a 14 días. En algunos casos, se indica un tratamiento más prolongado, por hasta tres semanas.
La terapia en el sanatorio tiene un efecto clínico muy pronunciado. Con la aprobación regular de dicho tratamiento balneológico, el número de exacerbaciones de la enfermedad se reduce marcadamente. En los niños que se someten a terapia en el mar, la inmunidad se fortalece marcadamente. Los iones marinos tienen un efecto positivo en el funcionamiento de las células del sistema inmune y también sanan la piel.
Los niños con dermatitis atópica, los médicos recomiendan someterse al tratamiento de sanatorio al menos una vez al año. Es mejor hacer esto cuando la agravación disminuya o durante la remisión. La duración del tratamiento puede ser de 14-21 días. Es mejor elegir los sanatorios que se encuentran cerca del mar, o centros de salud especializados que brindan servicios médicos para bebés con atopia y enfermedades alérgicas de la piel.
Complicaciones
En la etapa inicial, la enfermedad generalmente ocurre sin efectos adversos pronunciados. Después de varias exacerbaciones y el uso de numerosos medicamentos, el niño puede desarrollar ciertas complicaciones de la enfermedad.
La mayoría de las veces con dermatitis atópica hay:
- Diversas supuraciones (como resultado de la unión de una infección bacteriana secundaria): La flora estafilocócica y estreptocócica es común. Por lo general, el bebé puede transportar microbios mientras se rasca la zona que le pican. Después de eso, en unas horas, la inflamación aumenta marcadamente, y aparece pus.
- Muy a menudo, las heridas mojadas están infectadas: Incluso un pequeño número de patógenos es suficiente para iniciar un proceso de infección bacteriana. Estos casos requieren la consulta inmediata del médico y la administración de antibióticos. En el curso severo del proceso bacteriano: se debe llevar en emergencia al hospital.
- Fenómenos atróficos en la piel o su adelgazamiento pronunciado: Usualmente ocurren como efectos secundarios después del uso prolongado de ungüentos con corticosteroides. Algunos niños pueden presentar otras alteraciones. En lugar de áreas con piel adelgazada, se forman costras densas (o incluso costras). En tales condiciones, se suprime la administración de hormonas y se cambian otros medicamentos. En el período de dicha suspensión, los bebés reciben medicamentos inmunomoduladores que permiten normalizar la función deteriorada del sistema inmune del niño.
¿Se establece una discapacidad?
Por lo general, para los bebés con dermatitis atópica, la discapacidad no es obligatoria. Con un tratamiento adecuado de la enfermedad y control suficiente contra la aparición de alguna pérdida persistente de una función, los médicos recomiendan con esta variante de la enfermedad el tratamiento de las exacerbaciones en las condiciones en un policlínico, con el control obligatorio de un médico-inmunólogo.
Los adolescentes y jóvenes que tienen un historial de enfermedad a largo plazo y numerosas hospitalizaciones para el tratamiento de las exacerbaciones pueden solicitar su examen a la UIT. Los doctores-expertos estudiarán toda la documentación médica del niño e identificarán la presencia o ausencia de signos incapacitantes. Si el niño tiene signos de pérdida persistente de la función, entonces puede establecer un grupo de discapacidad. Como regla, en el tercer caso.
Prevención de las exacerbaciones
Las medidas preventivas ayudan a advertir las manifestaciones agudas de la enfermedad y a controlar el curso de la misma. Si se trata de bebés con dermatitis atópica, siempre debe recordar acerca de la prevención. Evitar el contacto con un factor provocador ayuda a reducir el riesgo de posible aparición de una exacerbación.
Para evitar la aparición de síntomas adversos y el estado agudo de la enfermedad, debe:
- Asegurarse de seguir la dieta hipoalergénica. Todos los productos que tienen fuertes propiedades alergénicas están completamente excluidos de la dieta del bebé. Solo se permiten platos neutros que no contienen alérgenos. La comida debe hacerse varias veces al día, en pequeñas porciones. Es obligatorio incluir una proteína de alto grado (en cantidades suficientes para el cuerpo del niño).
- Usar solo materiales hipoalergénicos. Todas las almohadas, ropa de cama y ropa deben estar hechas de materiales sintéticos con pocas propiedades alergénicas. Los productos hechos de seda natural o lana no son los mejores para usar. la limpiezas de las almohadas debe ser al menos una o dos veces al año. Las mantas también se deben llevar a las tintorerías profesionales.
- Los juguetes, platos y cubiertos que pertenecen al niño se procesan en agua tibia, utilizando fluidos especiales que no contienen químicos agresivos en su composición. En tales procedimientos, generalmente vale la pena señalar que son hipoalergénicos y no pueden causar reacciones alérgicas. Para los niños con dermatitis atópica, es mejor usar productos químicos domésticos, los cuales se permite su uso desde los primeros días después del nacimiento.
- Usar antihistamínicos antes de la floración de las plantas. Es especialmente necesario para niños con reacciones alérgicas al polen, los antihistamínicos en dosis preventivas reducirán la probabilidad de una reacción alérgica pronunciada. La enfermedad puede pasar en una forma más suprimida.
- Fortalecimiento de la inmunidad. Una nutrición adecuada con suficiente fibra y vitaminas, los juegos activos al aire libre serán formas excelentes de restaurar y activar el sistema inmunológico. Los bebés con dermatitis atópica también deben evitar los cambios bruscos de agua fría, es recomendable el agua templada. Tales técnicas tienen un efecto positivo en la inmunidad y también aumentan el estado de ánimo y normalizan el sueño.
- Lactancia prolongada. Científicos de muchos países han demostrado que, junto con la leche materna, el anticuerpo protector ingresa al cuerpo del bebé. Esto le permite proteger el cuerpo de los niños contra diversas patologías infecciosas y reducir el riesgo de desarrollar reacciones alérgicas. La leche materna también ayuda a normalizar la microflora de los intestinos del bebé y ayuda a fortalecer la inmunidad.
- Cumplimiento de las normas de higiene. Las habitaciones de los niños, que son propensos a reacciones alérgicas, deben limpiarse con mayor frecuencia. Lograr condiciones completamente estériles no es necesario. Mucho más importante es simplemente el piso limpio y recién lavado. Asegúrese de ventilar la habitación. Esto mejora el intercambio de aire en la habitación de los niños e incluso ayuda a reducir la concentración de microbios patógenos en el aire.
- Paseos regulares al aire libre. La suficiente solación afecta positivamente al sistema inmune. Los rayos del sol estimulan el trabajo del sistema nervioso y también contribuyen a la normalización del fondo hormonal. Caminar al aire libre es muy importante para los lactantes. Ellos ayudan a restaurar la inmunidad.
La dermatitis atópica ocurre muy a menudo en niños de diferentes edades. El curso de la enfermedad en la mayoría de los casos entra en una forma crónica. El control regular, las medidas preventivas, así como el tratamiento oportuno y competente de las exacerbaciones ayudarán a controlar el desarrollo de la enfermedad y mejorar la calidad de vida del bebé.
Estos estudios se consideran los más modernos entre todos los métodos de diagnóstico de enfermedades atópicas. Comenzaron a usarse recientemente, mostraron un excelente resultado en el diagnóstico de enfermedades alérgicas. La realización de la prueba no requiere la imposición de incisiones e inyecciones en la piel. El material para el estudio es sangre venosa.
El período de prueba generalmente es de tres días a varias semanas. Depende de la cantidad de alérgenos probados. Para la comodidad de los pacientes pequeños, los laboratorios modernos determinan inmediatamente una línea completa de alérgenos, similar en estructura antigénica. Esto permite no solo establecer exactamente un factor provocador, sino también revelar todos los alérgenos cruzados que también pueden provocar una exacerbación.
La esencia del método es determinar los anticuerpos específicos que se forman en el cuerpo después de la ingestión de alérgenos en él. Son moléculas de proteína que son muy sensibles a diversos agentes extraños. En cualquier contacto con un alérgeno, las células del sistema inmune emiten una gran cantidad de anticuerpos. Esta reacción protectora está diseñada para eliminar rápidamente el agente extraño del cuerpo y eliminar la inflamación.
La prueba serológica, es una prueba diagnóstica importante cuando se establecen factores provocadores que pueden desencadenar la aparición de una reacción alérgica. Tiene una especificidad e información bastante alta (95-98%). La investigación posee un alto costo. Por lo general, para la definición de 10 alérgenos diferentes, el precio es de 5000-6000 rublos.
Antes de realizar cualquier prueba serológica, es importante recordar la preparación para la investigación. Todas estas pruebas se realizan mejor durante el período de remisión. Esto minimizará los resultados falsos positivos. Antes del estudio es mejor adherirse a una dieta terapéutica hipoalergénica. Es mejor no suministrar los antihistamínicos y los medicamentos desensibilizantes durante un par de días antes del estudio.
La terapia de la dermatitis atópica se divide en dos etapas: a) durante el período de exacerbación y b) la remisión. La separación del tratamiento le permite hacer frente a varios síntomas que ocurren durante diferentes períodos del curso de la enfermedad. Con el desarrollo prolongado de la enfermedad, la terapia con medicamentos también cambia. Esto se debe en gran parte a los cambios en la arquitectura y la estructura de la piel.
- Eliminación del factor provocativo: Es una condición importante para el tratamiento exitoso de la enfermedad. A menudo, en los bebés, se produce una forma de contacto de dermatitis atópica. Aparece cuando se usan pañales que son inadecuado para un niño en particular. El sitio del tejido, que está cerca de los genitales del bebé, puede estar impregnado con diversos agentes antisépticos. En niños propensos a la alergia, puede producirse dermatitis de contacto aguda. En este caso, es mejor eliminar o sustituir esta marca de pañales y cambiarlos a otros.
- Aplicación de terapia con medicamentos: Hasta la fecha, la industria farmacéutica ofrece una gran selección de diferentes productos que ayudan a lidiar con los síntomas incómodos de la dermatitis atópica. La elección de las drogas se lleva a cabo, centrándose en las manifestaciones de la piel que han surgido en esta exacerbación. Los más comúnmente utilizados son los hormonales y antiinflamatorios como ungüentos, cremas, geles, así como diversos polvos o pastas.
- Cumplimiento de la dieta hipoalergénica: Durante una exacerbación, los médicos prescriben una dieta muy severa. Esta dieta incluye una gran cantidad de productos proteínicos permitidos y cereales con la exclusión casi completa de una variedad de frutas y verduras. Solo pueden comer plantas verdes.
- Eliminación de manifestaciones sistémicas (En enfermedades muy graves): En estos casos, los medicamentos hormonales pueden administrarse en forma de inyecciones o tabletas. Cuando la picazón es más fuerte, produce al niño un sufrimiento pronunciado, para ello se prescriben formas de antihistamínicos en tabletas. Esto puede ser "Suprastin", "Fenistil" y otros. El especialista puede asignarlos durante un tiempo prolongado: desde unos días e incluso hasta un mes.
- Cumplimiento de la higiene personal: Las madres deben controlar la limpieza y la longitud de las uñas en los niños pequeños. Con picazón severa, los niños se rasca en la piel inflamada produciéndose un dolor severo. Si hay suciedad debajo de las uñas, pueden provocar infecciones adicionales y agravar el curso de la enfermedad. Cuando se une una flora bacteriana secundaria, la inflamación aumenta notablemente y pueden aparecer signos de supuración.
- Cumplimiento con el régimen del día: Para el correcto funcionamiento del sistema inmune, los bebés necesitan un descanso obligatorio. Durante el día, los niños deben dormir al menos diez horas. Este tiempo es necesario para que el cuerpo mantenga una buena capacidad para combatir la inflamación, le da fuerza para combatir el alérgeno.
Durante la remisión
- Aplicación de terapia farmacológica para áreas de piel dañadas: Después de que el proceso agudo disminuye, una variedad de costras y escamas permanecen en la piel. Para eliminar los efectos del proceso inflamatorio, los ungüentos y las cremas con una textura suficientemente oleosa son excelentes. Dichos medicamentos penetran muy bien en todas las capas de la piel y eliminan la sequedad pronunciada. Para eliminar costras o escamas en el cuero cabelludo se debe usar una variedad de ungüentos que tienen un efecto queratolítico.
- Fortalecimiento de la inmunidad: Para un sistema inmune debilitado después de un período agudo de la enfermedad del niño, la restauración del sistema inmune es una etapa importante en su rehabilitación. Los niños con enfermedades atópicas no necesitan estar encerrados en casa. Las condiciones estériles para ellos son absolutamente irrelevantes.
Paseos activos y juegos al aire libre fortalecerán la inmunidad y agregarán salud. La normalización de la función protectora de los intestinos también ayuda a restaurar la inmunidad. Las preparaciones enriquecidas con lacto y bifidobacteria son útiles para restaurar la microflora dañada. "Liveo baby", "Bifidumbacterin" ayudan a que los intestinos trabajen al máximo y fortalecen la inmunidad.
- Cumplimiento regular con dieta hipoalergénica: Un niño que tiene tendencia a enfermedades alérgicas o dermatitis atópica debe necesariamente comer solo los productos permitidos. Toda la comida que contiene posibles componentes alergénicos está completamente excluida de la dieta del bebé. Debe mantener una dieta hipoalergénica durante toda la vida.
- Exclusión completa en el uso doméstico de posibles alérgenos provocadores: Para bebés que son propensos a la dermatitis atópica, no deben usar almohadas o mantas con una base de plumas. Es mejor dar preferencia a otros materiales naturales y sintéticos sobre una base hipoalergénica. Las almohadas se deben enviar a la tintorería al menos 2 veces al año. Esto eliminará los ácaros domésticos que a menudo viven en dichos productos y pueden causar reacciones alérgicas.
Terapia de drogas
El tratamiento médico tiene un papel importante en la eliminación de los síntomas adversos de la dermatitis atópica. La elección de un medicamento depende directamente de qué manifestación necesita ser eliminada. En el tratamiento de la enfermedad, se usan formas cutáneas y el uso sistémico de inyecciones y tabletas.
Tratamiento local
- Ungüentos, cremas y suspensiones antiinflamatorias (habladores): Incluyen " Tsindol", "Elidel", "Triderm", "Ketotifen " y muchos otros medicamentos. Estas drogas tienen un efecto antiinflamatorio y ayudan a hacer frente a la inflamación. Muchos medicamentos se combinan, los antibióticos se pueden incluir en su combinación en pequeñas concentraciones. Dichos medicamentos generalmente son bien tolerados y no causan efectos secundarios sistémicos. Se recetan, por regla general, 2-3 veces al día y por un período de 10 a 14 días. Con una incursión más severa de la enfermedad, se puede aplicar el medicamento por un periodo de tiempo más largo, hasta que se eliminen por completo los síntomas desfavorables de la enfermedad.
- Ungüentos hormonales: Se usan para enfermedades a largo plazo. No tengas miedo de usar tales drogas. El contenido de hormonas glucocorticosteroides en ellos es bastante pequeño. Para causar efectos secundarios de naturaleza sistémica, tales drogas simplemente no las pueden causar. La mayoría de las preparaciones tópicas contienen beclometasona o prednisolona en pequeñas concentraciones. En el tratamiento, puede usar ungüentos "Advantan", "Elokom" y muchos otros aprobados para la práctica pediátrica.
- Preparaciones desensibilizantes: A menudo para eliminar el picor pronunciado, los médicos recetan antihistamínicos. Puede ser "Suprastin", así como "Fenistil", preparaciones basadas en desloratadina. Muchos de los medicamentos se usan para niños mayores de dos años. Estos preparados le permiten eliminar la inflamación severa y hacer frente a la picazón, debilitándola. Tales medicamentos se prescriben con un tratamiento de durabilidad entre de 10-14 días.
Las tabletas también se pueden usar durante un mes o más después de la eliminación de los síntomas adversos de la exacerbación. Para eliminar la picazón, puede usar gluconato de calcio. Ayuda a eliminar la manifestación moderada de este síntoma tan desfavorable.
- Estimuladores de membranas celulares: Tienen un mecanismo de acción similar al de los antihistamínicos. Es de reciente aplicación, y se usa relativamente en los niños, lo cual resulta suficientemente bueno. Prácticamente no hay efectos secundarios de la aplicación. El ketotifeno a menudo se prescribe, este medicamento se usa para niños de más de tres años. Es prescrito por un período entre 2-3 meses. El esquema es elegido por el médico tratante. Para la retirada adecuada del fármaco, se requiere una reducción gradual de la dosis.
- Preparaciones que respaldan la inmunidad: A menudo, los niños con dermatitis atópica se les recomiendan mantener un buen estado de la microflora intestinal. Para este propósito, se prescriben varios medicamentos que contienen bifidobacterias vivas o lactobacilos. Para aplicar dichos medicamentos de deben seguir un tratamiento de: 2-3 veces al año. Para eliminar productos tóxicos del cuerpo use enterosorbents: "Polysorb", tabletas de carbón activado, "Enterosgel".
¿Se permiten los procedimientos de agua?
Para que la piel permanezca suficientemente humedecida durante una exacerbación de la dermatitis atópica, debe humedecerse. Incluso en el período de manifestaciones agudas de la enfermedad del bebé, puede bañarse. No es recomendable lavar al niño con productos de baño. Esto puede promover la picazón y conducir a un secado adicional de la piel. Es mejor dar preferencia a un baño simple pero higiénico.
Para reducir la picazón en la cabeza, puede usar champús terapéuticos especiales. Dichos agentes tienen un pH fisiológico neutral y no causan irritación.
Los procedimientos higiénicos se pueden realizar a diario. Después de eso, es necesario tratar la piel con ungüentos terapéuticos o cremas. Esto también humedecerá la piel dañada y eliminará las manifestaciones adversas de la atopia.
Para niños muy pequeños, cuando se bañan, puedes agregar una decocción de celidonia. Para su preparación tomar 2-3 cucharadas de hojas trituradas, verterlas en un litro de agua hirviendo. Dejarla en reposo durante 3-4 horas. Luego se agrega a la bañera un vaso del caldo resultante, cuando el bebé se esté bañando. Puedes bañar a un niño con ajenjo o infusión de una cuerda. Estas hierbas tienen un efecto beneficioso sobre la piel y ayudan a prevenir la infección de las heridas que ocurren durante una exacerbación.
¿Qué comer?
La dieta terapéutica con dermatitis atópica es muy importante para el tratamiento de la enfermedad. Solo el cumplimiento de una dieta durante toda la vida evitará las exacerbaciones frecuentes de la enfermedad. Especialmente es muy importante para los niños que tienen una alergia alimentaria pronunciada en diferentes alimentos.
Especialmente para bebés con dermatitis atópica y enfermedades alérgicas, los pediatras han desarrollado un sistema de nutrición separado.
Excluye por completo los productos alimenticios que tienen fuertes propiedades antigénicas y pueden causar manifestaciones alérgicas.
Los siguientes productos deben ser excluidos de la dieta del bebé:
- Todas las frutas y vegetales tropicales: La mayoría de las bayas con flores rojas o burdeos. Los cítricos también están prohibidos.
- Mariscos y peces que viven en el océano: El pez de río se agrega a la dieta gradualmente. Es necesario controlar la reacción del niño a la introducción de un nuevo alimento.
- Productos de chocolate y otros dulces contienen granos de cacao.
- Dulces y refrescos azucarados que contienen una gran cantidad de colorantes químicos y aditivos alimentarios.
En la nutrición del bebé con dermatitis atópica debe necesariamente incluir los siguientes productos:
- Alto en proteína perfectamente adecuado: pájaro magro, ternera, ternera fresca, así como conejo. En la dieta del niño necesariamente debe incluir productos de leche agria. Una gran cantidad de la correcta proteína con la combinación de bifidobacterias útiles ayudará a los niños a fortalecer su inmunidad. Con cada comida, es mejor agregar un alimento específico de proteína permitido.
- Cereales o cebadas: Puede ser una gran adición o añadidura. Ayuda a proporcionar energía al cuerpo y dar nueva fuerza para combatir la enfermedad. Es mejor alternar diferentes cereales, ya que contienen una gran cantidad de vitaminas B, así como zinc y selenio. Estas sustancias tienen un efecto positivo en la piel e incluso contribuyen a su curación.
- Las verduras y hortalizas verdes: En el período de agravación, puede agregar papas y un poco de zanahorias. Una excelente versión para la adición en niños muy pequeños será la coliflor hervida (o brócoli). Puede agregar pepino rallado a los platos. Las verduras son una excelente fuente de fibra dietética insoluble. También se necesitan para formar una microflora intestinal saludable.
- Frutas. Por lo general, los bebés se les recomiendan ingerir manzanas y peras de jardín: En estas frutas, poseen un contenido de componentes antigénicos mucho más bajo que en las frutas tropicales. En el período agudo de la enfermedad, el uso de tales alimentos debería ser reducido. Las frutas contienen una gran cantidad de azúcares naturales. Esto puede afectar negativamente en la restauración de la estructura celular de la piel y empeorar un poco el trabajo de los leucocitos.
- Suficiente líquido: Para eliminar los productos de descomposición que se forman en el cuerpo durante el proceso inflamatorio, se necesita agua. Puedes beber agua hervida diariamente. También es aceptable usar bocados o compotas, cocinar sus manzanas secas de jardín o peras. Las bebidas de bayas se excluyen mejor antes del período de remisión.
- El uso de vitaminas: En el período de la dieta estricta, que es necesaria durante la exacerbación, se suministran muy pocos microelementos útiles al organismo del niño, por lo tanto, se requiere la introducción de tales sustancias desde el exterior. Los complejos sintéticos se convierten en una excelente fuente de diversas vitaminas. Contienen una combinación de microelementos útiles necesarios para el crecimiento y el desarrollo del bebé. Actualmente, las preparaciones de vitaminas están disponibles en forma de tabletas masticables, jarabe o caramelo. Estas vitaminas traerán alegría al niño y también ayudarán a restaurar la deficiencia de oligoelementos útiles en el cuerpo.
¿Cómo organizar el régimen del día?
Para los bebés con enfermedades atópicas es muy importante observar el orden correcto. El régimen diurno debe incluir necesariamente el sueño diurno. Es mejor dejarlo por al menos 3-4 horas. Durante este descanso, los sistemas nervioso e inmunológico se restauran. El niño tiene nuevas fortalezas para combatir la enfermedad.
El sueño nocturno debe ser de al menos 8-9 horas. Para bebés en el primer año de vida, incluso hasta 12 horas. Como regla, durante el sueño, el nivel de histamina disminuye. Esta sustancia se forma en el período de reacción inflamatoria aguda y causa picazón severa. La reducción de la concentración de histamina puede reducir este síntoma tan desfavorable. Esto le proporciona algo de alivio al niño.
En el período agudo de la enfermedad, los juegos activos se reducen marcadamente. La picazón extenuante les produce mucha incomodidad a los niños. Con la eliminación de los síntomas desfavorables en el trasfondo del tratamiento, los niños comienzan a sentirse mucho mejor y vuelven a su modo de vida habitual. Durante un período agudo de enfermedad, es mejor limitar la actividad física activa. Los niños necesitan más descanso, deben intentar que puedan dormir bien.
Posibilidades de tratamiento de sanatorio y spa
Una trayectoria prolongada de la enfermedad a menudo se convierte en una forma crónica. Los síntomas que ocurren durante una exacerbación, es mejor tratarlos en un hospital, y con poca intensidad, en el hogar.
La remisión de la enfermedad es un excelente momento para el tratamiento especializado en sanatorios o centros de salud.
Los diferentes métodos de fisioterapia tienen un efecto positivo en el transcurso de la enfermedad. Para los niños con enfermedad a largo plazo, se usan varios métodos de tratamiento con ultrasonido, magneto y fototerapia, así como también métodos inductotérmicos. Por lo general, durante una estancia en el centro de bienestar, al bebé se le asignan varios métodos diferentes a la vez, en tratamientos de 10 a 14 días. En algunos casos, se indica un tratamiento más prolongado, por hasta tres semanas.
La terapia en el sanatorio tiene un efecto clínico muy pronunciado. Con la aprobación regular de dicho tratamiento balneológico, el número de exacerbaciones de la enfermedad se reduce marcadamente. En los niños que se someten a terapia en el mar, la inmunidad se fortalece marcadamente. Los iones marinos tienen un efecto positivo en el funcionamiento de las células del sistema inmune y también sanan la piel.
Los niños con dermatitis atópica, los médicos recomiendan someterse al tratamiento de sanatorio al menos una vez al año. Es mejor hacer esto cuando la agravación disminuya o durante la remisión. La duración del tratamiento puede ser de 14-21 días. Es mejor elegir los sanatorios que se encuentran cerca del mar, o centros de salud especializados que brindan servicios médicos para bebés con atopia y enfermedades alérgicas de la piel.
Complicaciones
En la etapa inicial, la enfermedad generalmente ocurre sin efectos adversos pronunciados. Después de varias exacerbaciones y el uso de numerosos medicamentos, el niño puede desarrollar ciertas complicaciones de la enfermedad.
La mayoría de las veces con dermatitis atópica hay:
- Diversas supuraciones (como resultado de la unión de una infección bacteriana secundaria): La flora estafilocócica y estreptocócica es común. Por lo general, el bebé puede transportar microbios mientras se rasca la zona que le pican. Después de eso, en unas horas, la inflamación aumenta marcadamente, y aparece pus.
- Muy a menudo, las heridas mojadas están infectadas: Incluso un pequeño número de patógenos es suficiente para iniciar un proceso de infección bacteriana. Estos casos requieren la consulta inmediata del médico y la administración de antibióticos. En el curso severo del proceso bacteriano: se debe llevar en emergencia al hospital.
- Fenómenos atróficos en la piel o su adelgazamiento pronunciado: Usualmente ocurren como efectos secundarios después del uso prolongado de ungüentos con corticosteroides. Algunos niños pueden presentar otras alteraciones. En lugar de áreas con piel adelgazada, se forman costras densas (o incluso costras). En tales condiciones, se suprime la administración de hormonas y se cambian otros medicamentos. En el período de dicha suspensión, los bebés reciben medicamentos inmunomoduladores que permiten normalizar la función deteriorada del sistema inmune del niño.
¿Se establece una discapacidad?
Por lo general, para los bebés con dermatitis atópica, la discapacidad no es obligatoria. Con un tratamiento adecuado de la enfermedad y control suficiente contra la aparición de alguna pérdida persistente de una función, los médicos recomiendan con esta variante de la enfermedad el tratamiento de las exacerbaciones en las condiciones en un policlínico, con el control obligatorio de un médico-inmunólogo.
Los adolescentes y jóvenes que tienen un historial de enfermedad a largo plazo y numerosas hospitalizaciones para el tratamiento de las exacerbaciones pueden solicitar su examen a la UIT. Los doctores-expertos estudiarán toda la documentación médica del niño e identificarán la presencia o ausencia de signos incapacitantes. Si el niño tiene signos de pérdida persistente de la función, entonces puede establecer un grupo de discapacidad. Como regla, en el tercer caso.
Prevención de las exacerbaciones
Las medidas preventivas ayudan a advertir las manifestaciones agudas de la enfermedad y a controlar el curso de la misma. Si se trata de bebés con dermatitis atópica, siempre debe recordar acerca de la prevención. Evitar el contacto con un factor provocador ayuda a reducir el riesgo de posible aparición de una exacerbación.
Para evitar la aparición de síntomas adversos y el estado agudo de la enfermedad, debe:
- Asegurarse de seguir la dieta hipoalergénica. Todos los productos que tienen fuertes propiedades alergénicas están completamente excluidos de la dieta del bebé. Solo se permiten platos neutros que no contienen alérgenos. La comida debe hacerse varias veces al día, en pequeñas porciones. Es obligatorio incluir una proteína de alto grado (en cantidades suficientes para el cuerpo del niño).
- Usar solo materiales hipoalergénicos. Todas las almohadas, ropa de cama y ropa deben estar hechas de materiales sintéticos con pocas propiedades alergénicas. Los productos hechos de seda natural o lana no son los mejores para usar. la limpiezas de las almohadas debe ser al menos una o dos veces al año. Las mantas también se deben llevar a las tintorerías profesionales.
- Los juguetes, platos y cubiertos que pertenecen al niño se procesan en agua tibia, utilizando fluidos especiales que no contienen químicos agresivos en su composición. En tales procedimientos, generalmente vale la pena señalar que son hipoalergénicos y no pueden causar reacciones alérgicas. Para los niños con dermatitis atópica, es mejor usar productos químicos domésticos, los cuales se permite su uso desde los primeros días después del nacimiento.
- Usar antihistamínicos antes de la floración de las plantas. Es especialmente necesario para niños con reacciones alérgicas al polen, los antihistamínicos en dosis preventivas reducirán la probabilidad de una reacción alérgica pronunciada. La enfermedad puede pasar en una forma más suprimida.
- Fortalecimiento de la inmunidad. Una nutrición adecuada con suficiente fibra y vitaminas, los juegos activos al aire libre serán formas excelentes de restaurar y activar el sistema inmunológico. Los bebés con dermatitis atópica también deben evitar los cambios bruscos de agua fría, es recomendable el agua templada. Tales técnicas tienen un efecto positivo en la inmunidad y también aumentan el estado de ánimo y normalizan el sueño.
- Lactancia prolongada. Científicos de muchos países han demostrado que, junto con la leche materna, el anticuerpo protector ingresa al cuerpo del bebé. Esto le permite proteger el cuerpo de los niños contra diversas patologías infecciosas y reducir el riesgo de desarrollar reacciones alérgicas. La leche materna también ayuda a normalizar la microflora de los intestinos del bebé y ayuda a fortalecer la inmunidad.
- Cumplimiento de las normas de higiene. Las habitaciones de los niños, que son propensos a reacciones alérgicas, deben limpiarse con mayor frecuencia. Lograr condiciones completamente estériles no es necesario. Mucho más importante es simplemente el piso limpio y recién lavado. Asegúrese de ventilar la habitación. Esto mejora el intercambio de aire en la habitación de los niños e incluso ayuda a reducir la concentración de microbios patógenos en el aire.
- Paseos regulares al aire libre. La suficiente solación afecta positivamente al sistema inmune. Los rayos del sol estimulan el trabajo del sistema nervioso y también contribuyen a la normalización del fondo hormonal. Caminar al aire libre es muy importante para los lactantes. Ellos ayudan a restaurar la inmunidad.
La dermatitis atópica ocurre muy a menudo en niños de diferentes edades. El curso de la enfermedad en la mayoría de los casos entra en una forma crónica. El control regular, las medidas preventivas, así como el tratamiento oportuno y competente de las exacerbaciones ayudarán a controlar el desarrollo de la enfermedad y mejorar la calidad de vida del bebé.
- Aplicación de terapia farmacológica para áreas de piel dañadas: Después de que el proceso agudo disminuye, una variedad de costras y escamas permanecen en la piel. Para eliminar los efectos del proceso inflamatorio, los ungüentos y las cremas con una textura suficientemente oleosa son excelentes. Dichos medicamentos penetran muy bien en todas las capas de la piel y eliminan la sequedad pronunciada. Para eliminar costras o escamas en el cuero cabelludo se debe usar una variedad de ungüentos que tienen un efecto queratolítico.
- Fortalecimiento de la inmunidad: Para un sistema inmune debilitado después de un período agudo de la enfermedad del niño, la restauración del sistema inmune es una etapa importante en su rehabilitación. Los niños con enfermedades atópicas no necesitan estar encerrados en casa. Las condiciones estériles para ellos son absolutamente irrelevantes.
Paseos activos y juegos al aire libre fortalecerán la inmunidad y agregarán salud. La normalización de la función protectora de los intestinos también ayuda a restaurar la inmunidad. Las preparaciones enriquecidas con lacto y bifidobacteria son útiles para restaurar la microflora dañada. "Liveo baby", "Bifidumbacterin" ayudan a que los intestinos trabajen al máximo y fortalecen la inmunidad.
- Cumplimiento regular con dieta hipoalergénica: Un niño que tiene tendencia a enfermedades alérgicas o dermatitis atópica debe necesariamente comer solo los productos permitidos. Toda la comida que contiene posibles componentes alergénicos está completamente excluida de la dieta del bebé. Debe mantener una dieta hipoalergénica durante toda la vida.
- Exclusión completa en el uso doméstico de posibles alérgenos provocadores: Para bebés que son propensos a la dermatitis atópica, no deben usar almohadas o mantas con una base de plumas. Es mejor dar preferencia a otros materiales naturales y sintéticos sobre una base hipoalergénica. Las almohadas se deben enviar a la tintorería al menos 2 veces al año. Esto eliminará los ácaros domésticos que a menudo viven en dichos productos y pueden causar reacciones alérgicas.
El tratamiento médico tiene un papel importante en la eliminación de los síntomas adversos de la dermatitis atópica. La elección de un medicamento depende directamente de qué manifestación necesita ser eliminada. En el tratamiento de la enfermedad, se usan formas cutáneas y el uso sistémico de inyecciones y tabletas.
- Ungüentos, cremas y suspensiones antiinflamatorias (habladores): Incluyen " Tsindol", "Elidel", "Triderm", "Ketotifen " y muchos otros medicamentos. Estas drogas tienen un efecto antiinflamatorio y ayudan a hacer frente a la inflamación. Muchos medicamentos se combinan, los antibióticos se pueden incluir en su combinación en pequeñas concentraciones. Dichos medicamentos generalmente son bien tolerados y no causan efectos secundarios sistémicos. Se recetan, por regla general, 2-3 veces al día y por un período de 10 a 14 días. Con una incursión más severa de la enfermedad, se puede aplicar el medicamento por un periodo de tiempo más largo, hasta que se eliminen por completo los síntomas desfavorables de la enfermedad.
- Ungüentos hormonales: Se usan para enfermedades a largo plazo. No tengas miedo de usar tales drogas. El contenido de hormonas glucocorticosteroides en ellos es bastante pequeño. Para causar efectos secundarios de naturaleza sistémica, tales drogas simplemente no las pueden causar. La mayoría de las preparaciones tópicas contienen beclometasona o prednisolona en pequeñas concentraciones. En el tratamiento, puede usar ungüentos "Advantan", "Elokom" y muchos otros aprobados para la práctica pediátrica.
- Preparaciones desensibilizantes: A menudo para eliminar el picor pronunciado, los médicos recetan antihistamínicos. Puede ser "Suprastin", así como "Fenistil", preparaciones basadas en desloratadina. Muchos de los medicamentos se usan para niños mayores de dos años. Estos preparados le permiten eliminar la inflamación severa y hacer frente a la picazón, debilitándola. Tales medicamentos se prescriben con un tratamiento de durabilidad entre de 10-14 días.
Las tabletas también se pueden usar durante un mes o más después de la eliminación de los síntomas adversos de la exacerbación. Para eliminar la picazón, puede usar gluconato de calcio. Ayuda a eliminar la manifestación moderada de este síntoma tan desfavorable.
- Estimuladores de membranas celulares: Tienen un mecanismo de acción similar al de los antihistamínicos. Es de reciente aplicación, y se usa relativamente en los niños, lo cual resulta suficientemente bueno. Prácticamente no hay efectos secundarios de la aplicación. El ketotifeno a menudo se prescribe, este medicamento se usa para niños de más de tres años. Es prescrito por un período entre 2-3 meses. El esquema es elegido por el médico tratante. Para la retirada adecuada del fármaco, se requiere una reducción gradual de la dosis.
- Preparaciones que respaldan la inmunidad: A menudo, los niños con dermatitis atópica se les recomiendan mantener un buen estado de la microflora intestinal. Para este propósito, se prescriben varios medicamentos que contienen bifidobacterias vivas o lactobacilos. Para aplicar dichos medicamentos de deben seguir un tratamiento de: 2-3 veces al año. Para eliminar productos tóxicos del cuerpo use enterosorbents: "Polysorb", tabletas de carbón activado, "Enterosgel".
Para que la piel permanezca suficientemente humedecida durante una exacerbación de la dermatitis atópica, debe humedecerse. Incluso en el período de manifestaciones agudas de la enfermedad del bebé, puede bañarse. No es recomendable lavar al niño con productos de baño. Esto puede promover la picazón y conducir a un secado adicional de la piel. Es mejor dar preferencia a un baño simple pero higiénico.
Para reducir la picazón en la cabeza, puede usar champús terapéuticos especiales. Dichos agentes tienen un pH fisiológico neutral y no causan irritación.
Los procedimientos higiénicos se pueden realizar a diario. Después de eso, es necesario tratar la piel con ungüentos terapéuticos o cremas. Esto también humedecerá la piel dañada y eliminará las manifestaciones adversas de la atopia.
Para niños muy pequeños, cuando se bañan, puedes agregar una decocción de celidonia. Para su preparación tomar 2-3 cucharadas de hojas trituradas, verterlas en un litro de agua hirviendo. Dejarla en reposo durante 3-4 horas. Luego se agrega a la bañera un vaso del caldo resultante, cuando el bebé se esté bañando. Puedes bañar a un niño con ajenjo o infusión de una cuerda. Estas hierbas tienen un efecto beneficioso sobre la piel y ayudan a prevenir la infección de las heridas que ocurren durante una exacerbación.
La dieta terapéutica con dermatitis atópica es muy importante para el tratamiento de la enfermedad. Solo el cumplimiento de una dieta durante toda la vida evitará las exacerbaciones frecuentes de la enfermedad. Especialmente es muy importante para los niños que tienen una alergia alimentaria pronunciada en diferentes alimentos.
Especialmente para bebés con dermatitis atópica y enfermedades alérgicas, los pediatras han desarrollado un sistema de nutrición separado.
Excluye por completo los productos alimenticios que tienen fuertes propiedades antigénicas y pueden causar manifestaciones alérgicas.
Los siguientes productos deben ser excluidos de la dieta del bebé:
- Todas las frutas y vegetales tropicales: La mayoría de las bayas con flores rojas o burdeos. Los cítricos también están prohibidos.
- Mariscos y peces que viven en el océano: El pez de río se agrega a la dieta gradualmente. Es necesario controlar la reacción del niño a la introducción de un nuevo alimento.
- Productos de chocolate y otros dulces contienen granos de cacao.
- Dulces y refrescos azucarados que contienen una gran cantidad de colorantes químicos y aditivos alimentarios.
En la nutrición del bebé con dermatitis atópica debe necesariamente incluir los siguientes productos:
- Alto en proteína perfectamente adecuado: pájaro magro, ternera, ternera fresca, así como conejo. En la dieta del niño necesariamente debe incluir productos de leche agria. Una gran cantidad de la correcta proteína con la combinación de bifidobacterias útiles ayudará a los niños a fortalecer su inmunidad. Con cada comida, es mejor agregar un alimento específico de proteína permitido.
- Cereales o cebadas: Puede ser una gran adición o añadidura. Ayuda a proporcionar energía al cuerpo y dar nueva fuerza para combatir la enfermedad. Es mejor alternar diferentes cereales, ya que contienen una gran cantidad de vitaminas B, así como zinc y selenio. Estas sustancias tienen un efecto positivo en la piel e incluso contribuyen a su curación.
- Las verduras y hortalizas verdes: En el período de agravación, puede agregar papas y un poco de zanahorias. Una excelente versión para la adición en niños muy pequeños será la coliflor hervida (o brócoli). Puede agregar pepino rallado a los platos. Las verduras son una excelente fuente de fibra dietética insoluble. También se necesitan para formar una microflora intestinal saludable.
- Frutas. Por lo general, los bebés se les recomiendan ingerir manzanas y peras de jardín: En estas frutas, poseen un contenido de componentes antigénicos mucho más bajo que en las frutas tropicales. En el período agudo de la enfermedad, el uso de tales alimentos debería ser reducido. Las frutas contienen una gran cantidad de azúcares naturales. Esto puede afectar negativamente en la restauración de la estructura celular de la piel y empeorar un poco el trabajo de los leucocitos.
- Suficiente líquido: Para eliminar los productos de descomposición que se forman en el cuerpo durante el proceso inflamatorio, se necesita agua. Puedes beber agua hervida diariamente. También es aceptable usar bocados o compotas, cocinar sus manzanas secas de jardín o peras. Las bebidas de bayas se excluyen mejor antes del período de remisión.
- El uso de vitaminas: En el período de la dieta estricta, que es necesaria durante la exacerbación, se suministran muy pocos microelementos útiles al organismo del niño, por lo tanto, se requiere la introducción de tales sustancias desde el exterior. Los complejos sintéticos se convierten en una excelente fuente de diversas vitaminas. Contienen una combinación de microelementos útiles necesarios para el crecimiento y el desarrollo del bebé. Actualmente, las preparaciones de vitaminas están disponibles en forma de tabletas masticables, jarabe o caramelo. Estas vitaminas traerán alegría al niño y también ayudarán a restaurar la deficiencia de oligoelementos útiles en el cuerpo.
Para los bebés con enfermedades atópicas es muy importante observar el orden correcto. El régimen diurno debe incluir necesariamente el sueño diurno. Es mejor dejarlo por al menos 3-4 horas. Durante este descanso, los sistemas nervioso e inmunológico se restauran. El niño tiene nuevas fortalezas para combatir la enfermedad.
El sueño nocturno debe ser de al menos 8-9 horas. Para bebés en el primer año de vida, incluso hasta 12 horas. Como regla, durante el sueño, el nivel de histamina disminuye. Esta sustancia se forma en el período de reacción inflamatoria aguda y causa picazón severa. La reducción de la concentración de histamina puede reducir este síntoma tan desfavorable. Esto le proporciona algo de alivio al niño.
En el período agudo de la enfermedad, los juegos activos se reducen marcadamente. La picazón extenuante les produce mucha incomodidad a los niños. Con la eliminación de los síntomas desfavorables en el trasfondo del tratamiento, los niños comienzan a sentirse mucho mejor y vuelven a su modo de vida habitual. Durante un período agudo de enfermedad, es mejor limitar la actividad física activa. Los niños necesitan más descanso, deben intentar que puedan dormir bien.
Una trayectoria prolongada de la enfermedad a menudo se convierte en una forma crónica. Los síntomas que ocurren durante una exacerbación, es mejor tratarlos en un hospital, y con poca intensidad, en el hogar.
La remisión de la enfermedad es un excelente momento para el tratamiento especializado en sanatorios o centros de salud.
Los diferentes métodos de fisioterapia tienen un efecto positivo en el transcurso de la enfermedad. Para los niños con enfermedad a largo plazo, se usan varios métodos de tratamiento con ultrasonido, magneto y fototerapia, así como también métodos inductotérmicos. Por lo general, durante una estancia en el centro de bienestar, al bebé se le asignan varios métodos diferentes a la vez, en tratamientos de 10 a 14 días. En algunos casos, se indica un tratamiento más prolongado, por hasta tres semanas.
La terapia en el sanatorio tiene un efecto clínico muy pronunciado. Con la aprobación regular de dicho tratamiento balneológico, el número de exacerbaciones de la enfermedad se reduce marcadamente. En los niños que se someten a terapia en el mar, la inmunidad se fortalece marcadamente. Los iones marinos tienen un efecto positivo en el funcionamiento de las células del sistema inmune y también sanan la piel.
Los niños con dermatitis atópica, los médicos recomiendan someterse al tratamiento de sanatorio al menos una vez al año. Es mejor hacer esto cuando la agravación disminuya o durante la remisión. La duración del tratamiento puede ser de 14-21 días. Es mejor elegir los sanatorios que se encuentran cerca del mar, o centros de salud especializados que brindan servicios médicos para bebés con atopia y enfermedades alérgicas de la piel.
En la etapa inicial, la enfermedad generalmente ocurre sin efectos adversos pronunciados. Después de varias exacerbaciones y el uso de numerosos medicamentos, el niño puede desarrollar ciertas complicaciones de la enfermedad.
La mayoría de las veces con dermatitis atópica hay:
- Diversas supuraciones (como resultado de la unión de una infección bacteriana secundaria): La flora estafilocócica y estreptocócica es común. Por lo general, el bebé puede transportar microbios mientras se rasca la zona que le pican. Después de eso, en unas horas, la inflamación aumenta marcadamente, y aparece pus.
- Muy a menudo, las heridas mojadas están infectadas: Incluso un pequeño número de patógenos es suficiente para iniciar un proceso de infección bacteriana. Estos casos requieren la consulta inmediata del médico y la administración de antibióticos. En el curso severo del proceso bacteriano: se debe llevar en emergencia al hospital.
- Fenómenos atróficos en la piel o su adelgazamiento pronunciado: Usualmente ocurren como efectos secundarios después del uso prolongado de ungüentos con corticosteroides. Algunos niños pueden presentar otras alteraciones. En lugar de áreas con piel adelgazada, se forman costras densas (o incluso costras). En tales condiciones, se suprime la administración de hormonas y se cambian otros medicamentos. En el período de dicha suspensión, los bebés reciben medicamentos inmunomoduladores que permiten normalizar la función deteriorada del sistema inmune del niño.
Por lo general, para los bebés con dermatitis atópica, la discapacidad no es obligatoria. Con un tratamiento adecuado de la enfermedad y control suficiente contra la aparición de alguna pérdida persistente de una función, los médicos recomiendan con esta variante de la enfermedad el tratamiento de las exacerbaciones en las condiciones en un policlínico, con el control obligatorio de un médico-inmunólogo.
Los adolescentes y jóvenes que tienen un historial de enfermedad a largo plazo y numerosas hospitalizaciones para el tratamiento de las exacerbaciones pueden solicitar su examen a la UIT. Los doctores-expertos estudiarán toda la documentación médica del niño e identificarán la presencia o ausencia de signos incapacitantes. Si el niño tiene signos de pérdida persistente de la función, entonces puede establecer un grupo de discapacidad. Como regla, en el tercer caso.
Las medidas preventivas ayudan a advertir las manifestaciones agudas de la enfermedad y a controlar el curso de la misma. Si se trata de bebés con dermatitis atópica, siempre debe recordar acerca de la prevención. Evitar el contacto con un factor provocador ayuda a reducir el riesgo de posible aparición de una exacerbación.
Para evitar la aparición de síntomas adversos y el estado agudo de la enfermedad, debe:
- Asegurarse de seguir la dieta hipoalergénica. Todos los productos que tienen fuertes propiedades alergénicas están completamente excluidos de la dieta del bebé. Solo se permiten platos neutros que no contienen alérgenos. La comida debe hacerse varias veces al día, en pequeñas porciones. Es obligatorio incluir una proteína de alto grado (en cantidades suficientes para el cuerpo del niño).
- Usar solo materiales hipoalergénicos. Todas las almohadas, ropa de cama y ropa deben estar hechas de materiales sintéticos con pocas propiedades alergénicas. Los productos hechos de seda natural o lana no son los mejores para usar. la limpiezas de las almohadas debe ser al menos una o dos veces al año. Las mantas también se deben llevar a las tintorerías profesionales.
- Los juguetes, platos y cubiertos que pertenecen al niño se procesan en agua tibia, utilizando fluidos especiales que no contienen químicos agresivos en su composición. En tales procedimientos, generalmente vale la pena señalar que son hipoalergénicos y no pueden causar reacciones alérgicas. Para los niños con dermatitis atópica, es mejor usar productos químicos domésticos, los cuales se permite su uso desde los primeros días después del nacimiento.
- Usar antihistamínicos antes de la floración de las plantas. Es especialmente necesario para niños con reacciones alérgicas al polen, los antihistamínicos en dosis preventivas reducirán la probabilidad de una reacción alérgica pronunciada. La enfermedad puede pasar en una forma más suprimida.
- Fortalecimiento de la inmunidad. Una nutrición adecuada con suficiente fibra y vitaminas, los juegos activos al aire libre serán formas excelentes de restaurar y activar el sistema inmunológico. Los bebés con dermatitis atópica también deben evitar los cambios bruscos de agua fría, es recomendable el agua templada. Tales técnicas tienen un efecto positivo en la inmunidad y también aumentan el estado de ánimo y normalizan el sueño.
- Lactancia prolongada. Científicos de muchos países han demostrado que, junto con la leche materna, el anticuerpo protector ingresa al cuerpo del bebé. Esto le permite proteger el cuerpo de los niños contra diversas patologías infecciosas y reducir el riesgo de desarrollar reacciones alérgicas. La leche materna también ayuda a normalizar la microflora de los intestinos del bebé y ayuda a fortalecer la inmunidad.
- Cumplimiento de las normas de higiene. Las habitaciones de los niños, que son propensos a reacciones alérgicas, deben limpiarse con mayor frecuencia. Lograr condiciones completamente estériles no es necesario. Mucho más importante es simplemente el piso limpio y recién lavado. Asegúrese de ventilar la habitación. Esto mejora el intercambio de aire en la habitación de los niños e incluso ayuda a reducir la concentración de microbios patógenos en el aire.
- Paseos regulares al aire libre. La suficiente solación afecta positivamente al sistema inmune. Los rayos del sol estimulan el trabajo del sistema nervioso y también contribuyen a la normalización del fondo hormonal. Caminar al aire libre es muy importante para los lactantes. Ellos ayudan a restaurar la inmunidad.
La dermatitis atópica ocurre muy a menudo en niños de diferentes edades. El curso de la enfermedad en la mayoría de los casos entra en una forma crónica. El control regular, las medidas preventivas, así como el tratamiento oportuno y competente de las exacerbaciones ayudarán a controlar el desarrollo de la enfermedad y mejorar la calidad de vida del bebé.